La colitis isquémica (CI) es la causa más común de isquemia intestinal (60-70%). La presentación fulminante ocurre en menos del 5% de todos los casos, pero es una situación que pone en riesgo la vida y tiene una alta tasa de mortalidad1,2. Las causas de la CI han sido clasificadas como sistémicas o locales, oclusivas o no oclusivas y iatrogénicas o no iatrogénicas, donde la CI posterior a embolización destaca en el último grupo3. Reportamos aquí un caso de CI fulminante posterior a embolización arterial.
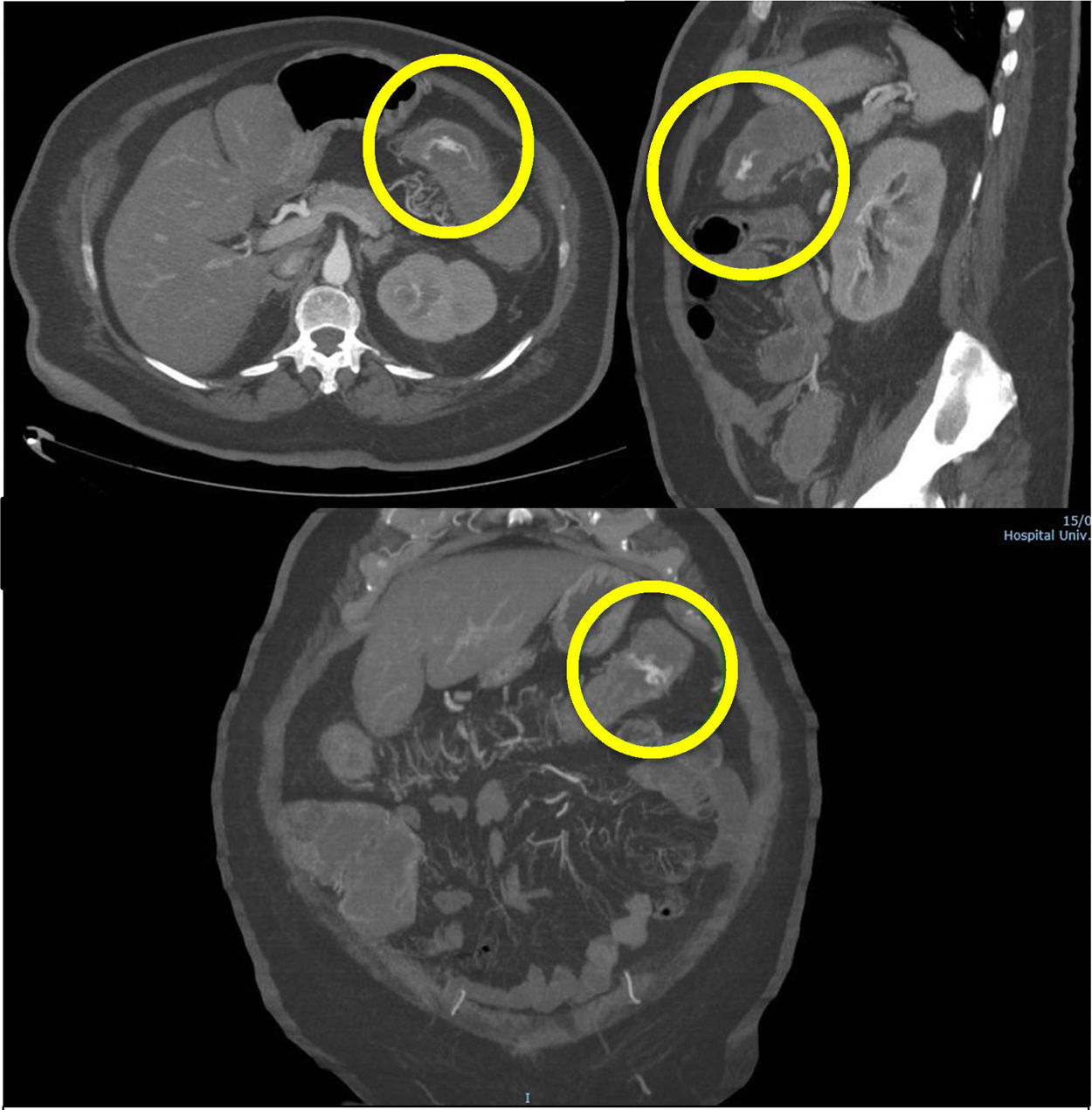
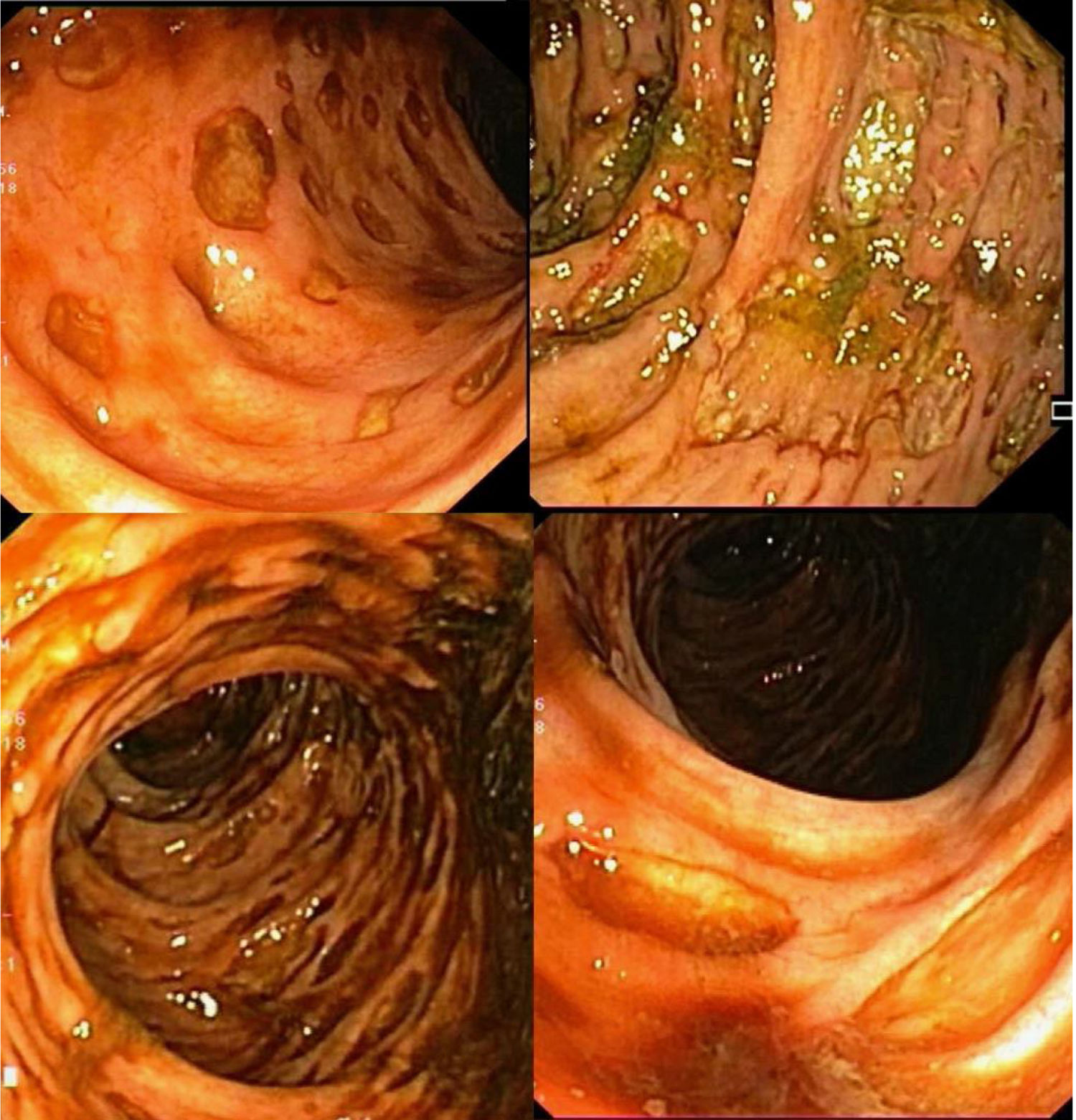
Una mujer de edad media, con historia personal de presión arterial alta, diabetes mellitus tipo 2 y dislipidemia fue ingresada al hospital por dolor abdominal y vómito con progresión de 2 meses. Dos días después presentó sangrado rectal, con inestabilidad hemodinámica (Hb 6g/dl) y lesión renal aguda (Cr 6mg/dl). Una angiografía por tomografía (TC) abdominal mostró sangrado activo intraluminal, originado en el ángulo esplénico (fig. 1). Se realizó una embolización arterial superselectiva de la rama distal de la arteria cólica izquierda, utilizando microesferas, sin eventos adversos inmediatos. A las 24-48h postembolización, después de nuevos episodios de sangrado rectal masivo, se realizó una colonoscopía urgente, lo cual llevó al diagnóstico de pancolitis isquémica fulminante (fig. 2).
Debido a la inestabilidad hemodinámica persistente y al sangrado rectal masivo, sin respuesta al tratamiento conservador, se decidió por una intervención quirúrgica urgente, realizando una colectomía total con ileostomía.
La evaluación histopatológica del espécimen quirúrgico confirmó el diagnóstico de CI gangrenosa.
Las formas fulminantes de CI que resultan en necrosis gangrenosa con perforación, peritonitis y muerte, no exceden el 5%. Solamente la sospecha clínica confirmada por medio de hallazgos endoscópicos permite un diagnóstico temprano y terapia de salvamento (colectomía en la mayoría de los casos)2,4.
Son múltiples los factores que predisponen al desarrollo de la CI. Las causas más comunes son no oclusivas (ateroesclerosis, estados de hipoperfusión, etc.), mientras que las formas oclusivas son más atípicas. Aquellas que son secundarias a embolización son actualmente excepcionales1.
Los eventos adversos de la embolización arterial son poco frecuentes debido a que la mayoría de los procedimientos realizados actualmente utilizan cateterización superselectiva5,6. En un estudio grande con 134 pacientes, la isquemia intestinal fue menor al 6%7.
El riesgo de isquemia intestinal sintomática depende del contexto clínico y anatómico del paciente y los aspectos técnicos del procedimiento de radiología intervencionista. Los aspectos relacionados con el procedimiento que minimizan el mencionado evento adverso incluyen la adecuada selección de los agentes embolizantes y evitar realizar embolización extensa4,8. Los pocos casos de isquemia intestinal reportados tras embolización superselectiva han sido debidos al hecho de que las vías de circulación colateral compensatoria no fueron respetadas, como es probable que haya ocurrido en el caso del presente reporte.
De cualquier manera, elegir un agente embólico adecuado es importante. Las opciones disponibles incluyen microcoils, esponja de gelatina, alcohol polivinílico (PVA) y microesferas. Los desenlaces varían dependiendo del material elegido y su utilización. La esponja de gelatina se utiliza como un agente embólico temporal y es relativamente seguro, pero no conduce a una embolización completa y la tasa de sangrados recurrentes es más alta que con otros agentes embólicos. Las partículas logran una embolización completa y rápida de la arteria objetivo, independientemente del tipo de arteria y el diámetro; sin embargo, la tasa de complicaciones es más alta que con otros agentes, debido al alto riesgo de embolización de arterias no objetivo. Las microesferas presentan un mayor riesgo de isquemia, en comparación con las partículas PVA, debido a la oclusión vascular más distal que parece estar relacionada con su capacidad de compresión. Los microcoils pueden ser observados claramente en imágenes fluoroscópicas laterales y son colocados fácilmente y con precisión. A pesar de que utilizamos fragmentos de esponja de gelatina y partículas de forma segura y con éxito, estos agentes tienen sus desventajas. Por ejemplo, no son suficientemente radiopacas, por lo que su posición final no es fácilmente controlable, lo cual hace que la manipulación de la cantidad de agentes sea más difícil. Realizamos embolización con fragmentos de esponja de gelatina y partículas. Debido a que es un procedimiento que no es posible controlar tan bien como la embolización con microcoils, existen mayores probabilidades de que provoque un infarto intestinal6,7.
Aunque es poco común, la CI fulminante es una condición de riesgo vital con una alta tasa de mortalidad2, si no se realiza un abordaje terapéutico de urgencia4–7,9. Para minimizar su riesgo, la embolización superselectiva debe realizarse siempre que sea posible7, teniendo en mente que los eventos adversos relacionados a la condición clínica y anatómica del paciente aún pueden suceder.
Responsabilidades éticasNo se requirió el consentimiento informado para el presente tipo de estudio. Se obtuvo el consentimiento para la publicación, respecto a todos los datos personales incluidos en el caso.
FinanciaciónEl presente estudio no recibió ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener conflicto de intereses alguno.