¿ Introducción
Los divertículos duodenales periampulares son bolsas donde se incluye mucosa, submucosa y células musculares extendidas a través de la pared intestinal, localizados en un radio de dos a tres cm de la ámpula de Vater, generalmente adquiridos, poco comunes en pacientes menores de 40 años. Su presencia incrementa con la edad y la incidencia se estima entre 0.16 a 23% dependiendo del método diagnóstico (estudio radiológico o endoscópico) y se le atribuye ser un factor condicionante para el desarrollo de patología bilio-pancreática.1-10
La canulación de la papila de Vater durante la colangiopancreatografía endoscópica (CPE), una de las intervenciones endoscópicas más exigentes es a menudo un desafío incluso para endoscopistas con habilidades y experiencia.11 Se considera que la presencia de un divertículo periampular puede dificultar técnicamente la práctica de CPE e incrementar la incidencia de complicaciones. Existen informes en los que se le considera como factor de riesgo para perforación duodenal y mayor número de hemorragias durante la esfinterotomía endoscópica (EE).2,12-15 El caso de una papila localizada en el interior del divertículo (6.8% - 54.9% de los casos) limita el éxito en la canulación debido a su difícil acceso o la imposibilidad de visualizar el orificio papilar.2,5,10,12,13,16 Esto ha permitido el desarrollo de diferentes técnicas para lograr una adecuada canulación y por consecuencia, llevar a cabo el procedimiento diagnóstico y terapéutico.17-20
El presente estudio se realizó con el objetivo principal de evaluar si la presencia de divertículo duodenal periampular aumenta el riesgo de falla en la canulación de papila de Vater. De manera específica se determinó tasa de éxito, dificultad para la canulación, diagnósticos post-CPE, realización de procedimientos terapéuticos y complicaciones secundarias, entre pacientes con y sin divertículo duodenal periampular valorados en un centro hospitalario mexicano de tercer nivel de atención médica.
¿ Métodos
Para participar en el estudio, se consideró a todos los pacientes enviados en forma consecutiva para la realización de CPE al Departamento de Endoscopía Digestiva del Hospital de Especialidades UMAE N° 71 IMSS, en el periodo comprendido entre enero de 2008 y diciembre de 2009. Se incluyó a los pacientes en quienes se realizó CPE por primera vez y que otorgaran su consentimiento por escrito. Se excluyeron todos los casos sometidos previamente a esfinterotomía endoscópica (EE), colocación de endoprótesis biliar plástica o metálica, dilatación hidrostática de papila de Vater o procedimientos quirúrgicos del tipo de esfinteroplastía. Todos los pacientes fueron registrados en forma prospectiva en una base de datos en la que se analizaron características demográficas (edad y género), motivos de envío, grado de dificultad para canular papila de Vater así como presencia y características de divertículo duodenal. También se registraron el éxito o fracaso en la canulación de papila, los diagnósticos post-CPE, la realización de EE convencional o con técnica de precorte, las maniobras terapéuticas (depuración de coledocolitiasis, dilatación hidrostática de la vía biliar, colocación de endoprótesis biliares o realización de litotripsia intraductal) y presencia de complicaciones.
Para su análisis, los pacientes se dividieron en dos grupos de estudio: grupo A incluyó aquellos pacientes sin divertículo duodenal y, grupo B quienes presentaron divertículo duodenal.
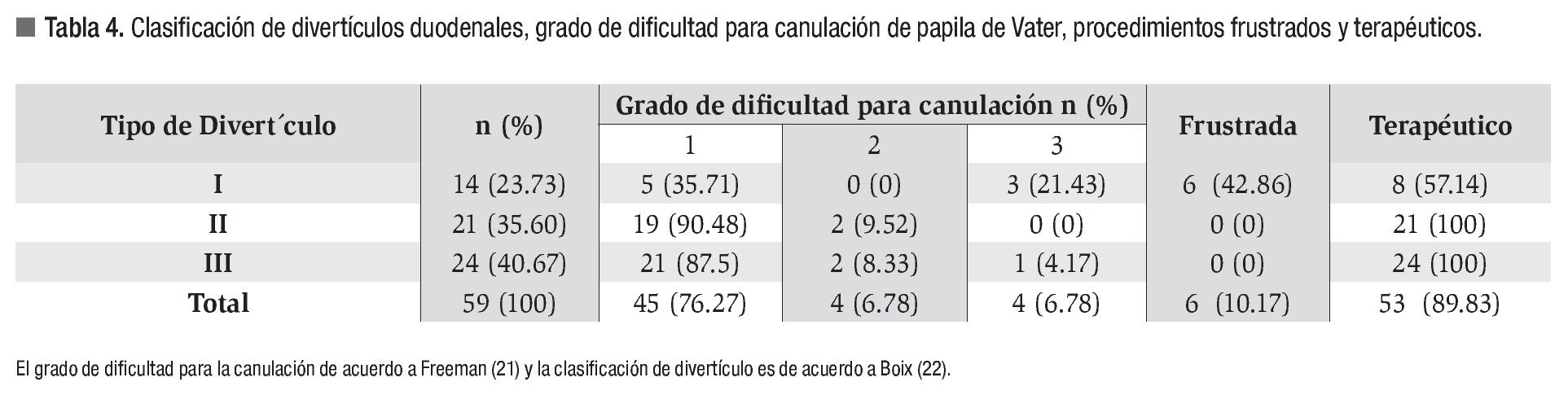
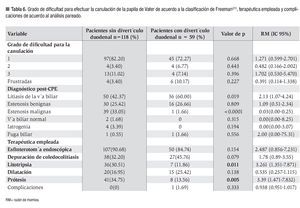
El grado de dificultad para canular la papila de Vater se estableció con base en la clasificación de Freeman,21 graduada en una escala de tres puntos: 1= fácil (≤ de cinco intentos), 2 = de moderada dificultad (seis a 15 intentos), y 3 = difícil (> de 15 intentos).
La presencia y característica de los divertículos duodenales se estableció de acuerdo a lo propuesto por Boix22 quien los definió como: tipo I, papila dentro del divertículo. La presencia de complicaciones fueron definidas de acuerdo a las descritas por Cotton.23 El diámetro de la vía biliar y el tamaño del o los litos se determinaron mediante el programa de medición incluido en el sistema de toma de imágenes digital móvil GE Medical Systems OEC serie 9800 ®.
El abordaje y canulación de papila de Vater se llevó a cabo por dos endoscopistas experimentados (AGC y JAGB) sin participación en la investigación de médicos en adiestramiento. No se administraron antibióticos rutinariamente antes del procedimiento. El protocolo para sedación y la técnica endoscópica ha sido reportado previamente.24 El estudio fue aprobado por el Comité de Investigación Clínica del hospital.
Para obtener el tamaño de la muestra se tomó la prevalencia informada en la bibliografía sobre divertículo duodenal en 15%.9 Se calculó el error tipo I a = 0.05, error tipo II 1 - b = 0.10; riesgo relativo incrementado por la presencia de divertículo duodenal periampular de 2.29,12 lo que definió el número necesario de pacientes en 1133. Se empleó la prueba de t de Student para variables continuas que se expresan en media ± una desviación estándar. Se utilizó Ji cuadrada o prueba exacta de Fisher para variables categóricas y las diferencias se consideraron significativas con p < 0.05. Para controlar el efecto confusor de la edad y género se realizó análisis pareado (1:2). Se calcularon la razón de momios (RM) e intervalos de confianza a 95 % así como corrección de Yates para Ji cuadrada y Tau-B de Kendall para asociación entre la presencia de papila intradiverticular y fracaso en la canulación. Todos los cálculos se realizaron con el programa SPSS versión 15.0 para Windows.
¿ Resultados
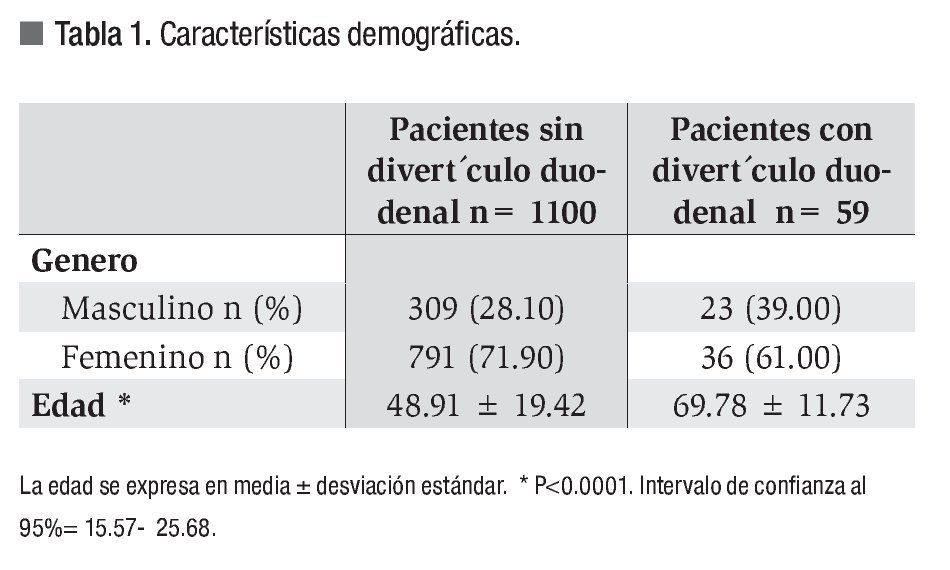
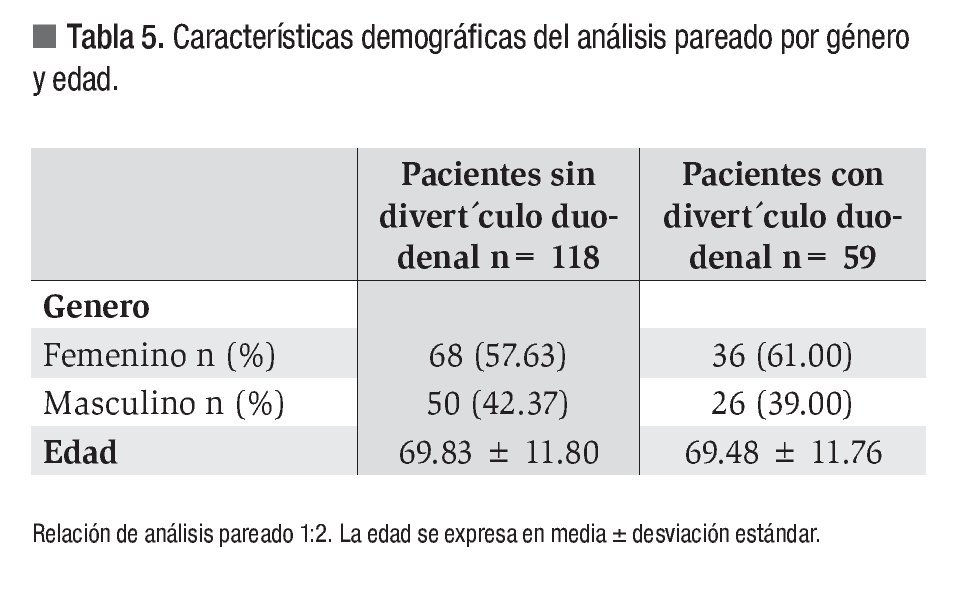
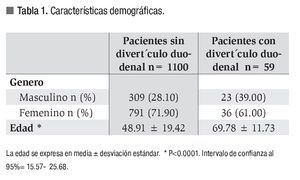
Durante el periodo de estudio se atendieron 1169 pacientes que fueron valorados en forma consecutiva y sometidos a CPE. Se excluyeron 10 pacientes: uno por hipoxia severa durante el procedimiento que no pudo concluirse y nueve por presentar alguno de los criterios de exclusión. Se incluyeron en el análisis final a 1159 pacientes, de los cuales 1100 no mostraron divertículos (grupo A) y en 59 (5.09 %) se observó presencia de estas lesiones (grupo B). La edad promedio de los pacientes con divertículo fue de 69.78 ± 11.73 en comparación con 48.91 ± 19.42 (p < 0.0001) del grupo sin divertículos, con predominio del género femenino en ambos grupos (Tabla 1).
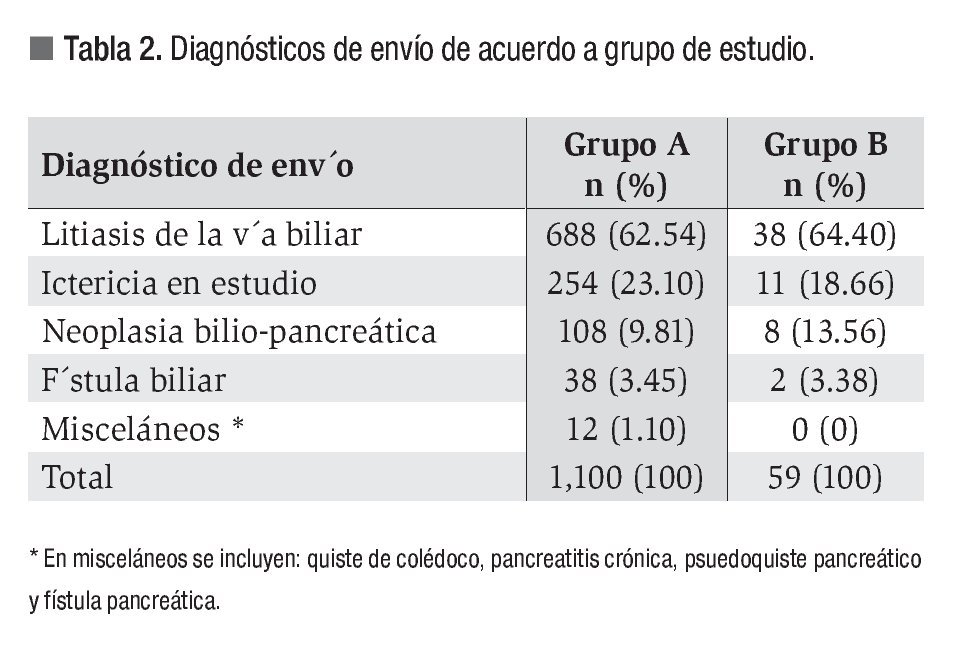
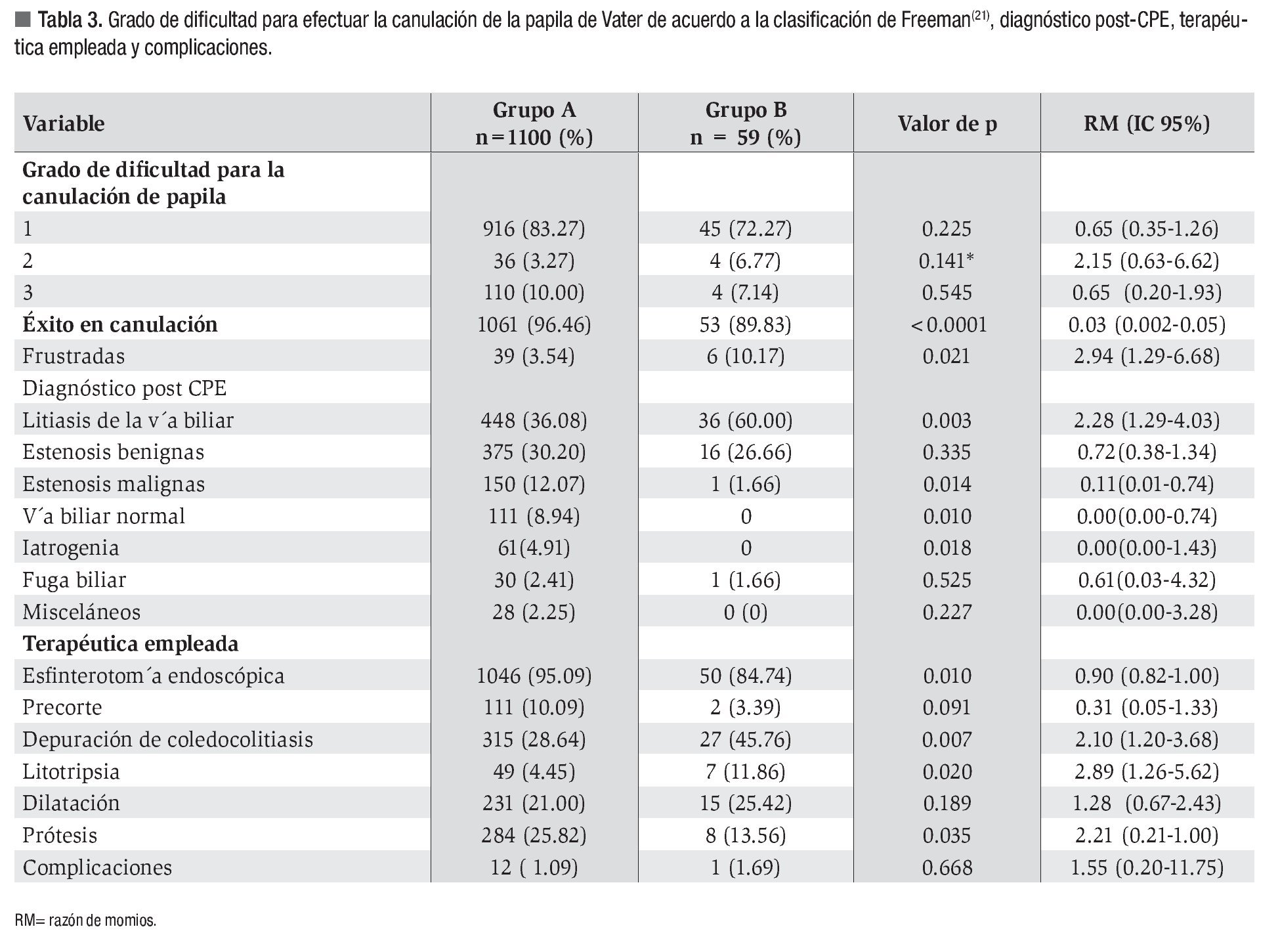
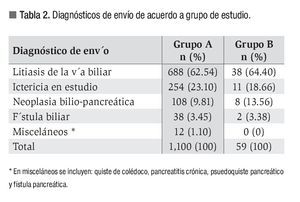
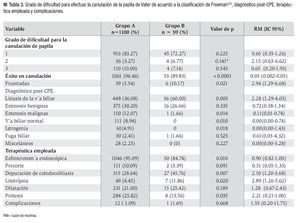
Los diagnósticos de envío se muestran en la Tabla 2. En 38 pacientes del grupo A, enviados con diagnóstico de litiasis en vía biliar, se sospechó asociación con pancreatitis biliar aguda, mientras que entre los pacientes del grupo B ningún caso se envío con diagnóstico de patología pancreática aguda o crónica. En la Tabla 3 y la Figura 1, se muestra el grado de dificultad, éxito y fracaso para canulación de papila de Vater, diagnósticos post-CPE, terapéutica empleada y complicaciones.
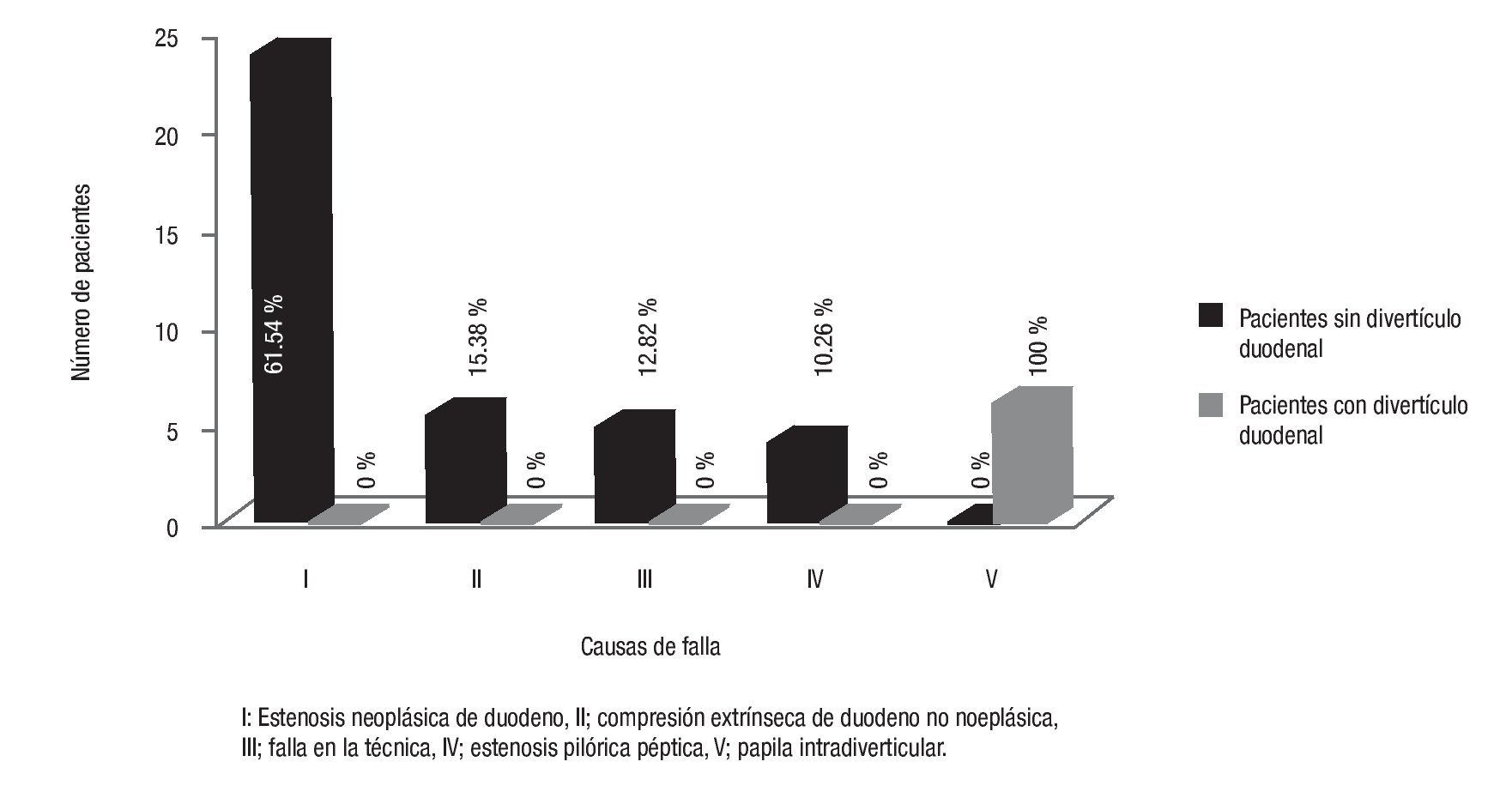
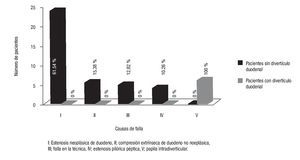
¿ Figura 1. Causas de falla en la canulación del ámpula de Vater.
La canulación fue exitosa en 1061 de 1100 pacientes sin divertículo duodenal (96.46%) y en 53 de 59 con divertículo duodenal asociado (89.83%) con diferencia significativa (p < 0.0001, RM 0.03, IC 95%, 0.02 - 0.05). No fue posible la canulación del ámpula en 39 de los 1100 pacientes sin divertículo duodenal (3.54 %) y en seis de los 59 con divertículo duodenal (10.17%) (p = 0.021, RM 2.94, IC 95%,1.29 - 6.68). Los motivos de dicho fracaso en el grupo A fueron la presencia de estenosis neoplásicas de duodeno (n = 24, 61.54%), compresiones extrínsecas de origen no neoplásico (n = 6, 15.38 %), fallas en la técnica (n=5, 12.82 %) condicionadas a tatuaje submucoso (n = 2), edemas post esfinterotomía de precorte (n = 2) y papila flotante (n = 1) y por estenosis pilórica de origen péptico (n = 4, 10.26%). Los motivos de fracaso para la canulación en el grupo B fueron a consecuencia de papila intradiverticular en todos los casos (n = 6, 100%).
Conforme a la graduación de Freeman,21 el grado I de dificultad para canular papila de Vater fue el más observado en ambos grupos. De acuerdo a la clasificación de Boix22 se encontraron 14 divertículos tipo I (23.73%), 21 tipo II (35.60 %) y 24 tipo III (40. 67%). La relación entre el grado de dificultad para la canulación y el tipo de divertículo encontrado se muestra en la Tabla 4.
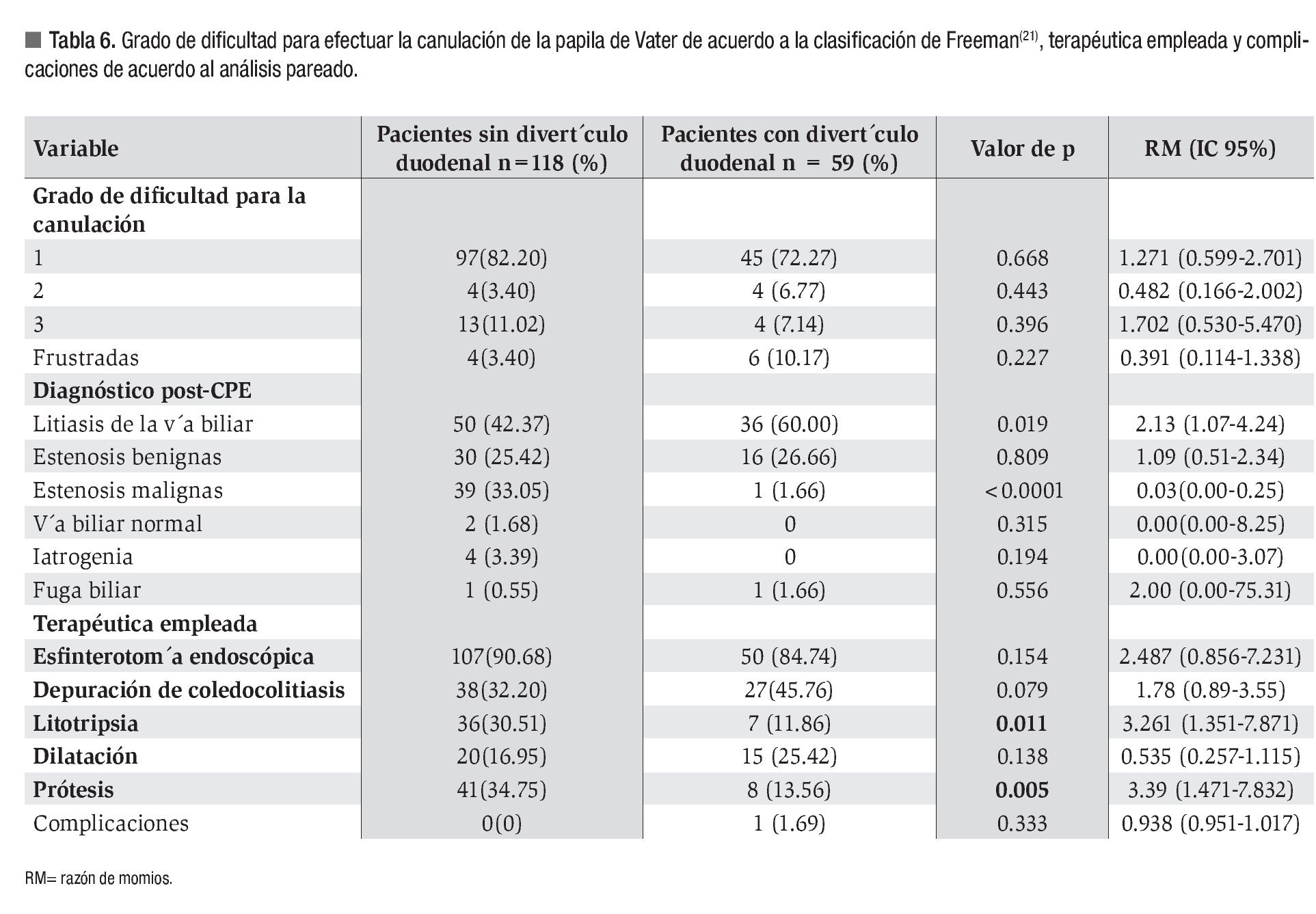
Por lo que respecta a los diagnósticos post-CPE, el más frecuente fue litiasis de la vía biliar en ambos grupos. Se observaron 448 casos con litiasis biliar en el grupo A y 36 en el grupo B (36.08 vs. 60% respectivamente, p = 0.003, RM 2.28, IC 95%, 1.29 - 4.03). En segundo término se registraron las estenosis de origen benigno sin disparidad entre los grupos, en tanto que las estenosis de origen maligno, iatrogenia y casos de vía biliar normal mostraron diferencias estadísticas.
En relación con los procedimientos terapéuticos, la práctica de EE, la depuración de coledocolitiasis, la realización de litotripsia intraductal por litiasis de difícil extracción y la colocación de endoprótesis biliares mostraron diferencias significativas entre los grupos como se muestra en la Tabla 3. Por el contrario la frecuencia con que se realizó EE de precorte, la dilatación hidrostática de la vía biliar y la presencia de complicaciones fueron similares en ambos grupos. Doce pacientes del grupo A y uno del grupo B presentaron complicaciones (1.09% vs. 1.69% respectivamente). En el grupo A, seis pacientes tuvieron hemorragia leve (0.46%), cuatro presentaron perforación duodenal (0.36%), uno tuvo hemorragia tardía (0.09%) y uno más pancreatitis (0.09%). En el grupo B solo un paciente presentó perforación duodenal (1.69%).
Se observó una gran diversidad del tamaño de los litos pero el promedio fue mayor en el grupo A (7.68 mm vs. 13.60 mm, p < 0.0001); mientras que no se observó diferencia significativa con respecto al diámetro del colédoco (14.0 mm vs. 16.2 mm) y el número de litos (dos vs. tres).
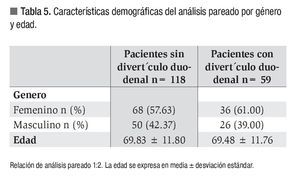
Con la finalidad de controlar el efecto de confusión de la edad y el género, se realizó análisis pareado con relación 1:2. Los controles se tomaron al azar del grupo de pacientes sin divertículo. Las características demográficas se muestran en la Tabla 5. Posterior a dicho análisis las siguientes variables conservaron la significación: litiasis de la vía biliar, estenosis malignas, litotripsia intraductal y colocación de endoprótesis biliares tal como se muestra en la Tabla 6.
¿ Discusión
La CPE es una herramienta importante en el diagnóstico y tratamiento de los trastornos benignos y malignos de la vía biliar y pancreática. La canulación de papila de Vater y en forma selectiva del conducto biliar o del pancreático es un procedimiento difícil, cuyo éxito depende no solamente de las habilidades del endoscopista, sino también de las variantes anatómicas y las enfermedades subyacentes de cada paciente.25 Se piensa que la presencia de divertículos duodenales condiciona que la CPE sea un procedimiento técnicamente más difícil y que las tasas de éxito sean relativamente bajas cuando se compara con pacientes sin divertículos.2
Es difícil determinar la verdadera prevalencia de los divertículos duodenales en la población general. La tasa reportada durante la CPE varía de 5% a 23 %, siendo el promedio de 10% a 15%,26 mientras que en el presente estudio fue de 5.09% y es más común en el adulto mayor. Por lo que respecta al género, nosotros observamos predominio del género femenino en ambos grupos acorde con lo reportado en la bibliografía.4,5,16,27
La dificultad de la CPE en presencia de un divertículo duodenal depende también del tipo del cual se trate. Cuando la papila se localiza en el margen del divertículo la canulación es muy factible a diferencia de aquellos enfermos con la papila dentro del divertículo.16-18,22,26 Aunque el éxito en la canulación en pacientes con divertículo duodenal varía de 61% a 95.4%, existen diversos estudios que muestran resultados discímbolos.2,5,13,16,22 De tres estudios que han evaluado el grado de dificultad en la CPE, dos de ellos mostraron mayor dificultad para la canulación,12,13 mientras que el otro no mostró diferencias.22 En nuestra experiencia, el éxito de canulación fue mayor en pacientes sin divertículo (96.46% vs. 89.83%) y el fracaso en la canulación se observó más frecuentemente en pacientes con divertículo (10.17% vs. 3.54%) lo que se traduce en un mayor riesgo de no canular la papila de Vater en presencia de divertículo duodenal.
La clasificación de los divertículos se basó en la propuesta por Boix.22 En 14 de los 59 pacientes, la papila era tipo I o intradiverticular donde se incluyeron los seis pacientes en quienes no se tuvo éxito para realizar el procedimiento. Esto nos permite afirmar que, en nuestro estudio, la presencia de este tipo de divertículo aumentó el riesgo de fracaso en la canulación seis veces más en relación a los pacientes con divertículo periampular. En los seis pacientes en quienes no se pudo canular la papila de Vater no se utilizaron técnicas o accesorios especiales para mantener a la papila fuera del divertículo tales como el uso de dos accesorios en el mismo canal,17 colocación de hemoclips,20 dilatación con catéter de balón de una boca diverticular estrecha,18 utilización de equipo con visión frontal,28 colocación de endoprótesis pancreática,29 ni uso de ultrasonido endoscópico.19 En uno de los ocho casos de papila intradiverticular en donde se obtuvo éxito, este se logró mediante maniobra de "rendez-vous" a través del tubo en T que permitió canulación de papila de Vater y realizar maniobras terapéuticas. No tenemos conocimiento en artículos previos de la descripción de este acceso para éxito en canulación de pacientes con papila dentro de un divertículo duodenal.
Por lo que respecta al grado de dificultad para canular la papila de Vater, de acuerdo con Freeman,21 en nuestra casuística demostramos que el grado 1 o fácil (cinco o menos intentos) fue el más común en ambos grupos. Esto refleja que el divertículo duodenal no es obstáculo para llevar a cabo el procedimiento en forma exitosa. Consideramos que los endoscopistas más experimentados pueden superar las dificultades técnicas que plantea una papila situada dentro o en el borde de un divertículo, mientras que un endoscopista con menos experiencia tendrá más problemas para la canulación y realización del procedimiento en forma exitosa. Estamos de acuerdo con lo mencionado por Panteris15 de que es probable que la falta de coherencia en los resultados sea condicionada a los diferentes diseños de estudio, sesgos de selección, variabilidad inter observadores, falta de estandarización en la técnica de canulación, variabilidad biológica, selección de controles y control de variables confusoras.
Se ha informado de que los divertículos duodenales se asocian con una mayor incidencia de coledocolitiasis.3,6,10,12-14,30 Nuestro informe coincide con ello ya que 60% de casos con divertículo duodenal, cursaban con litiasis de la vía biliar y sólo 36.08% sin divertículo. Las diferencias se conservaron en este rubro luego de controlar el efecto confusor de edad y género mediante análisis pareado. El mecanismo por el cual el divertículo duodenal aumenta estos riesgos aún no está claro aunque los potenciales mecanismos podrían incluir motilidad alterada de la vía biliar extrahepática o del esfínter de Oddi, obstrucción mecánica y sobrecrecimiento bacteriano.3,30-33
Hay controversia para determinar la relación entre divertículo duodenal y complicaciones. Aunque la Sociedad Británica de Gastroenterología ha incluido en sus normas a los divertículos duodenales como un posible factor de riesgo para sangrado y perforación15 y algunos informes recientes han mostrado que su presencia incrementa notablemente la tasa de hemorragia12,16,21,34 o de hemorragia y perforación,14 la mayoría de los grandes estudios no han confirmado el incremento de dichas complicaciones.2,9,13,15,21,23,35,36 Los resultados del presente estudio no mostraron diferencias de las complicaciones observadas en presencia o no de divertículos y apoyan lo encontrado en la mayoría de los informes.
Posterior al control del efecto de confusión por edad y género mediante análisis pareado, la realización de litotripsia intraductal y colocación de endoprótesis biliares mostraron diferencias significativas. Tras estos ajustes, los pacientes sin divertículo tenían menor riesgo de poder realizar estos procedimientos que aquellos con divertículo.
Concluimos que el hallazgo de un divertículo duodenal periampular no debe ser considerado como un obstáculo para realizar una canulación exitosa, no hay incremento en la incidencia de complicaciones y que existe importante correlación con la presencia de coledocolitiasis. En cambio, la papila intradiverticular ofrece un grado mayor de dificultad para lograr su canulación.
Correspondencia: Dr. Alfredo Güitrón Cantú. Blvd. Revolución y Calle 26, CP 27000. Torreón, Coahuila.
Teléfono: 01871 729 08 00, extensión 41741
Correo electrónico: aguitron@prodigy.net.mx
Recibido el 6 de mayo de 2010;
aceptado el 18 de junio de 2010.