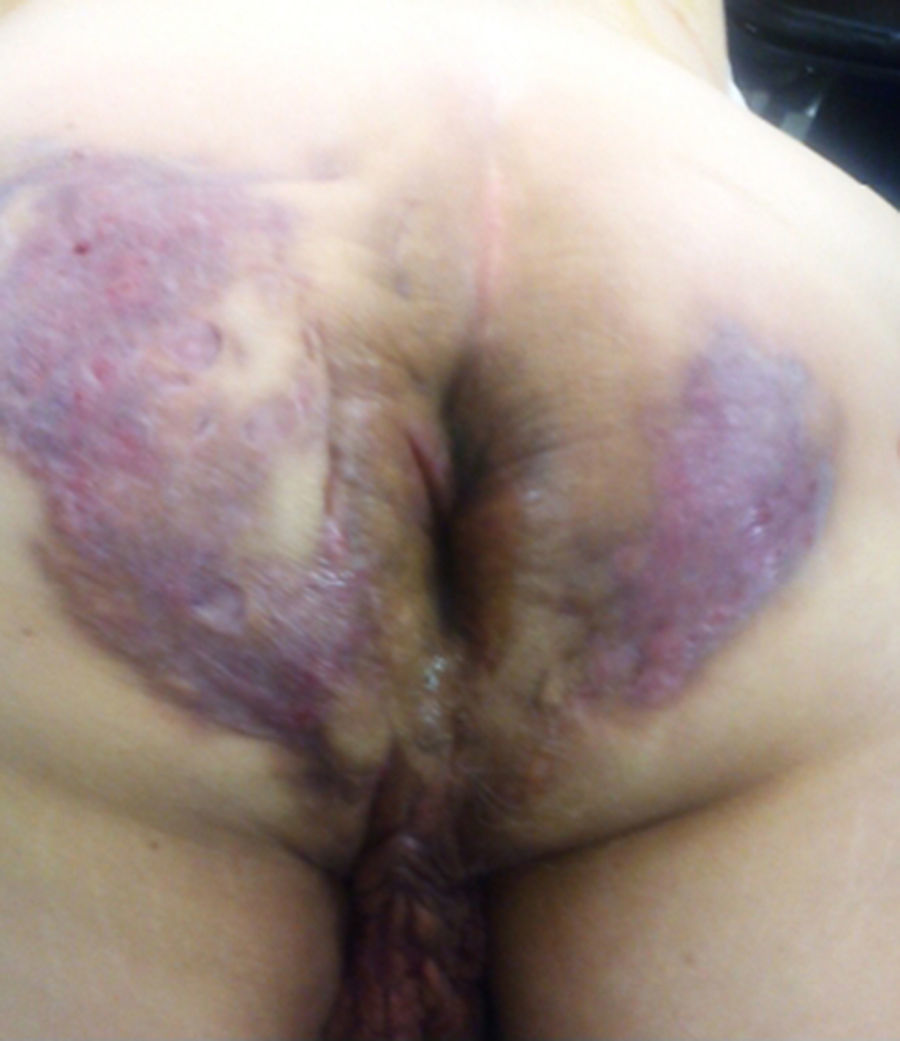
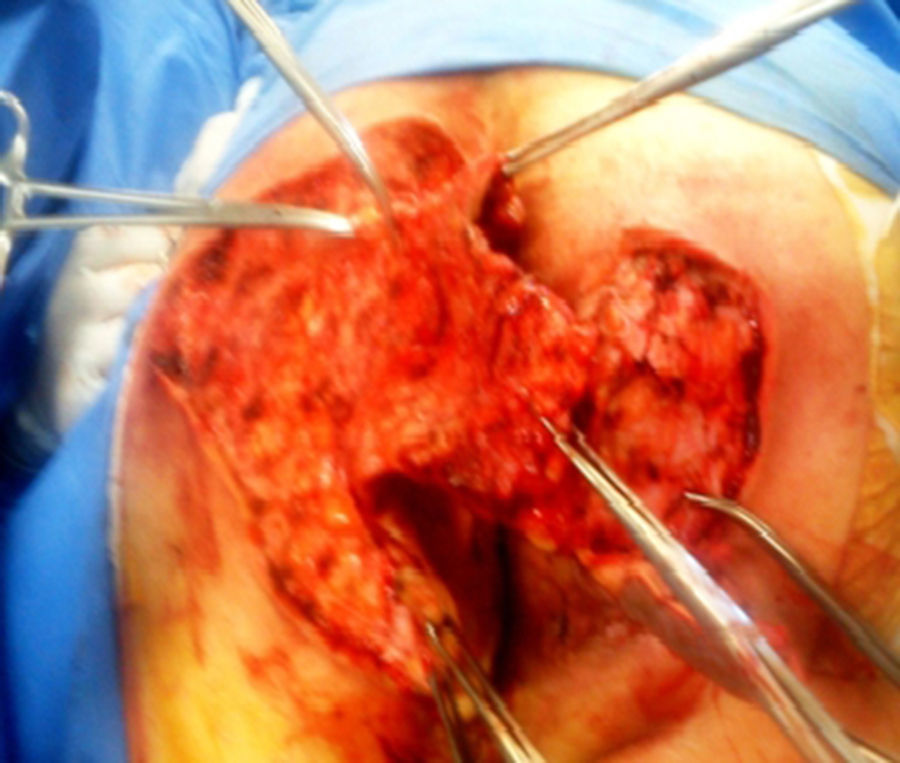
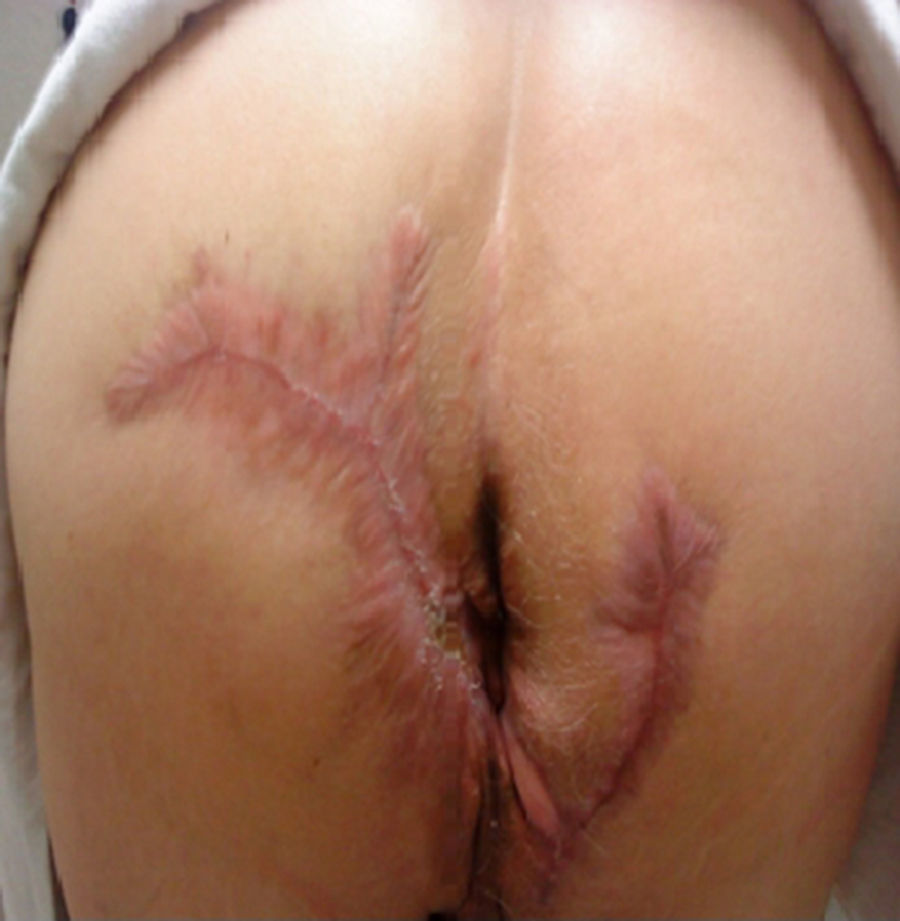
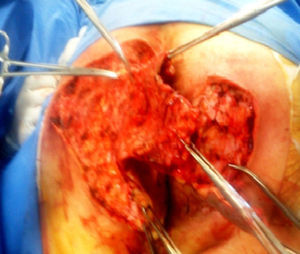
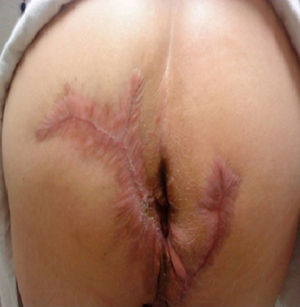
Paciente masculino de 64 años con antecedente de diabetes mellitus tipo 2, de 18 años de evolución en mal control, etilismo y tabaquismo severo. Inicia hace 10 años con un absceso en región perianal izquierda, dolor, edema, eritema y drenaje espontáneo a los 8 días, que hasta la fecha se encuentra con síntomas imperceptibles pero con descarga constante de material purulento a seroso, de escasa cantidad según lo refiere el paciente. A la exploración física con afección irregular del área glútea bilateral, perianal y escrotal de grandes dimensiones, con presencia de nódulos subcutáneos, cicatrices amorfas e irregulares, abscesos dérmicos con fibrosis secundaria, senos y/o úlceras, contractura e induración de la piel (fig. 1). En la revisión proctológica, no hay afección del conducto anal. Pruebas de laboratorio normales; el cultivo de material purulento arroja Escherichia coli. Ultrasonido endoanal con trayectos «fistulosos» sin comunicación hacia el conducto anal. El tratamiento quirúrgico consiste en resección radical de toda la piel afectada en todo su espesor con un margen de 2cm hasta la grasa subcutánea, dejando solo el tejido sano (fig. 2); cursando un postoperatorio satisfactorio, con alta a las 72h realizando solo sediluvios para cierre de segunda intención y seguimiento de 10 meses hasta su curación y alta definitiva (figs. 3 y 4) sin recidiva, sin infección y con epitelización. El estudio histológico concluye como «hidradenitis supurativa».
La enfermedad de Verneuil es una enfermedad rara y de etiología desconocida. El primer caso fue descrito en 1839 por Velpeau, pero fue en 1854 cuando Verneuil la identifica clínicamente1. Se caracteriza por la inflamación nodular e infección crónica de las glándulas apocrinas, «fístulas», abscesos y fibrosis; con localización en cuero cabelludo, cuello, axila, mama, región peri-umbilical, inguinal, perianal y glútea2.
Su incidencia es de uno cada 600, más frecuente en el sexo masculino y en la edad adulta. Se asocia a diabetes mellitus, sobrepeso, tabaquismo, anemia, malos hábitos de higiene, alteraciones hormonales y en enfermedad de Cushing3,4. Los síntomas son: mínimo dolor, salida de material purulento continuo y de escasa cantidad, con edema y eritema de la zona afectada; sin datos de respuesta inflamatoria sistémica, pero sí con afección psicológica y social5. Los microorganismos más frecuentes aislados son: Proteus mirabilis, Staphylococcus aeurus y Escherichia coli6. Su diagnóstico es difícil si no se cuenta con la experiencia adecuada, por eso tiende a la cronicidad y a su extensión del área involucrada7.
El concepto de hidradenitis supurativa es de antaño, sin embargo, su etiología se desconoce8, por lo que al analizar este caso se concluye:
El origen de esta enfermedad proviene de un absceso mal drenado2,9 que se estaciona en la zona subdérmica y se extiende hacia el epitelio donde confluye a las glándulas apocrinas, por ende su cronicidad en una zona poco vascularizada.
Morfológicamente las fístulas son paradójicas, superficiales, múltiples, comunicadas entre sí e irregulares, sin un origen y epitelio común; que no llegan a ser una fístula clásica (definiendo fístula como el trayecto que existe de un epitelio a otro).
Es una enfermedad crónica sin manifestación clínica sistémica, no incapacitante y hasta en ocasiones indolora10 por un alto grado de adaptabilidad o acostumbramiento; y la pérdida de la anatomía por ende su fisiología, hacen que los nociceptores estén destruidos o muy dañados. Otro factor que contribuye es la neuropatía diabética.
Se describen tratamientos antibióticos orales y tópicos (clindamicina, tetraciclinas, metronidazol, cefalosporinas, rifampicina, etc.), y tópicos (resorcinol, ácido fusídico, ácido azelaico), todo esto con alta recidiva. Los corticoides sistémicos (ciclosporina, azatioprina, metotrexato, inhibidores TNF-alfa hasta el infliximab) con mejoría discreta y resultados transitorios. Los antiandrógenos (acetato de ciproterona, finasterida, zinc, etinilestradiol) con resultados muy limitados. Las sales de cinc hasta empeoran los pacientes. Los retinoides orales (isotretinoína, acitretina) con mínima mejoría. La radioterapia, la crioterapia, la fotodinamia, la toxina botulínica, la radiofrecuencia, todo esto con resultados poco efectivos2,8,9.
El tratamiento farmacológico no es una opción (por la disminuida vascularidad del área y el proceso inflamatorio crónico continuo). Por lo que queda relegado al manejo quirúrgico, siendo la técnica una resección radical con bordes libres de enfermedad y cierre por segunda intención.
El área glútea y perianal en especial es de tardía cicatrización, sin embargo, el cierre secundario es una excelente alternativa aun en los pacientes inmunocomprometidos con deformación aceptable y sin limitación en la función de la región anatómica en cuestión (los sediluvios como medida terapéutica evitaron un nuevo procedimiento quirúrgico como rotación de colgajo, aplicación de injerto u otros) ya que es un área cruenta o denudada tremendamente amplia con gran dolor para el paciente, alto riesgo de infección o recidiva y prolongada cicatrización.
Los sediluvios o baños de asiento logran un control adecuado del dolor e inflamación disminuyendo el consumo de analgésicos, mejora la cicatrización con tejido de granulación evitando la infección y recidiva. Con manejo ambulatorio y a un bajo costo.
Se concluye, que la presentación de este caso (no hay protocolo de tratamiento hasta la fecha) es un «parteaguas» para la base de nuevos estudios que definan la fisiopatología, su tratamiento y, por ende, la curación del paciente.
La enfermedad de Verneuil es de gran interés para la comunidad médica, que amerita un manejo interdisciplinario, integral a largo plazo.
FinanciamientoNo se recibió financiación para la realización del trabajo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.