¿ Introducción
El síndrome de intestino irritable (SII) es un trastorno heterogéneo que puede afectar entre 10 y 20% de la población.1 Debido a su alta prevalencia, la cronicidad de sus síntomas y el impacto en la calidad de vida, sus costos son enormes.2,3 En los últimos años han habido sustanciales avances en la fisiopatología del SII y aunque no se conoce cuál es su origen, se considera que tiene una etiología multifactorial, en la que varios agentes interactúan produciendo alteraciones sensitivas y motoras dentro del sistema nervioso entérico.4 Las infecciones5,6 los trastornos emocionales7 y la dieta8,9 son algunos de los factores que más se han relacionado como probables desencadenantes de los síntomas de SII.
Desde hace dos décadas, se sabe que hasta 20% de la población general y 50% de los pacientes con SII, refieren síntomas gastrointestinales asociados con la ingesta de alimentos.9,10 El reconocimiento por parte del paciente de qué tipo de alimentos alivian o exacerban sus molestias puede ser determinante en la decisión de la conducta terapéutica. Sin embargo aunque los factores dietéticos habían quedado en el olvido, recientemente, se ha retomado el papel que pueden desempeñar algunos componentes de la dieta, específicamente carbohidratos altamente fermentables como la fructosa, los fructanos y el sorbitol en la fisiopatología del SII.11
La fructosa es una hexosa que está presente ampliamente en la dieta en forma de fructosa libre, en disacáridos, sucrosa y en fructanos, que son cadenas de fructosa con una glucosa terminal12,13 A pesar de que está presente en la dieta, este disacárido tiene una absorción limitada en el intestino delgado, y se sabe que el intestino delgado tiene una capacidad normal de absorción de 25 gramos.14,15 En los países industrializados se ha reportado un incremento sustancial en la ingesta de fructosa y jarabes con contenido de alta fructosa en los últimos años, estimándose que el consumo promedio de este disacárido puede ser tan alto como 54 g al día.16 Las consecuencias fisiológicas de un consumo excesivo de fructosa y por lo tanto de su mala absorción, incluye un incremento en la osmolaridad en la lumen intestinal además de proveer sustrato fácilmente fermentable por la flora bacteriana intestinal, predisponiendo así al desarrollo de síntomas como inflamación, distención abdominal, malestar, dolor e incluso diarrea.13 Como es sabido, los síntomas antes descritos son característicos de los trastornos funcionales digestivos.4
Recientemente, múltiples investigadores han descrito que la prevalencia de intolerancia a la fructosa en sujetos con trastornos funcionales digestivos puede variar entre 38% a 75%, cuestionando así si estos sujetos son realmente funcionales o sus síntomas son consecuencia de una deficiente absorción al disacárido.17-19 Aún más, existen estudios que demuestran que la eliminación de la fructosa de la dieta puede mejorar los síntomas de los pacientes hasta en un 80% siempre y cuando los sujetos se apeguen a la dieta.17,20
En México existen estudios previos que evalúen la prevalencia de intolerancia a la a lactosa en sujetos con SII;21 sin embargo, no existe información específica respecto a la prevalencia de intolerancia a la fructosa (IF) en nuestra población. Así pues el objetivo de nuestro estudio fue determinar la prevalencia de IF en sujetos con diagnóstico de SII de acuerdo a criterios de Roma II y compararla con la prevalencia reportada en un grupo control.
¿ Métodos
Se realizó un estudio de corte transversal, mediante una evaluación prolectiva a dos poblaciones en la ciudad de Veracruz, en el periodo comprendido entre el 1° de enero y el 30 de junio de 2009. Las poblaciones evaluadas fueron:
Casos: Pacientes consecutivos que acudieron a consulta por síntomas funcionales digestivos crónicos al Laboratorio de Fisiología Digestiva del Instituto de Investigaciones Médico Biológicas de la Universidad Veracruzana fueron invitados a participar en este estudio. Se excluyeron pacientes con historia de cirugías abdominales (excepto apendicectomía), antecedente de intolerancia a la lactosa, consumo de antibióticos en las últimas dos semanas previo al estudio y con obesidad (IMC mayor a 30 kg/m2 de superficie corporal). Previa explicación de protocolo y firma de consentimiento informado a todos los sujetos se les realizó:
a) Análisis de características socio demográficas: Con un instrumento de recolección se obtuvo la edad, estado civil, y ocupación de los sujetos.
b) Aplicación del Cuestionario Modular Roma II, versión validada en español.22 Este instrumento se aplicó mediante entrevista directa a todos los sujetos, para evaluar la presencia de alguno con SII y sus subtipos (SII predominio estreñimiento, SII predominio diarrea y SII - mixto).
c) Realización de prueba de aliento previo carga oral con fructosa. Previo ayuno de 12 horas y con una dieta estandarizada se citó a los pacientes al laboratorio de nuestra unidad. A su llegada se realizó aseo bucal rutinario y cinco minutos después se tomó muestra de hidrogeno espirado en el aliento (BASAL) mediante equipo Gastrolyzer® (Bedfont Scientific LTD, UK). El Gastrolyzer® es un monitor portátil de mano, para detectar hidrogeno (H2) en el aliento, que se ha desarrollado para contribuir a la detección de los trastornos digestivos. El hidrogeno se genera en la luz intestinal por la acción bacteriana sobre los carbohidratos en el intestino grueso y delgado. El hidrogeno resultante se disemina en el flujo sanguíneo y de ahí a los alveolos, tras lo cual puede detectarse en el aire espirado. Esta prueba ha mostrado una alta correlación (coeficiente de correlación 97.1%) con los instrumentos convencionales para la medición de hidrogeno en el aliento (Quintron Mycrolyzer, Wisconsin, USA).23
Posterior a la toma de la muestra basal, se le administró una carga oral de fructosa consistente en 25 gramos de fructosa disuelta en 250 mL de agua (solución al 10%), esto de acuerdo al umbral normal de absorción reportado en estudios previos.14,17
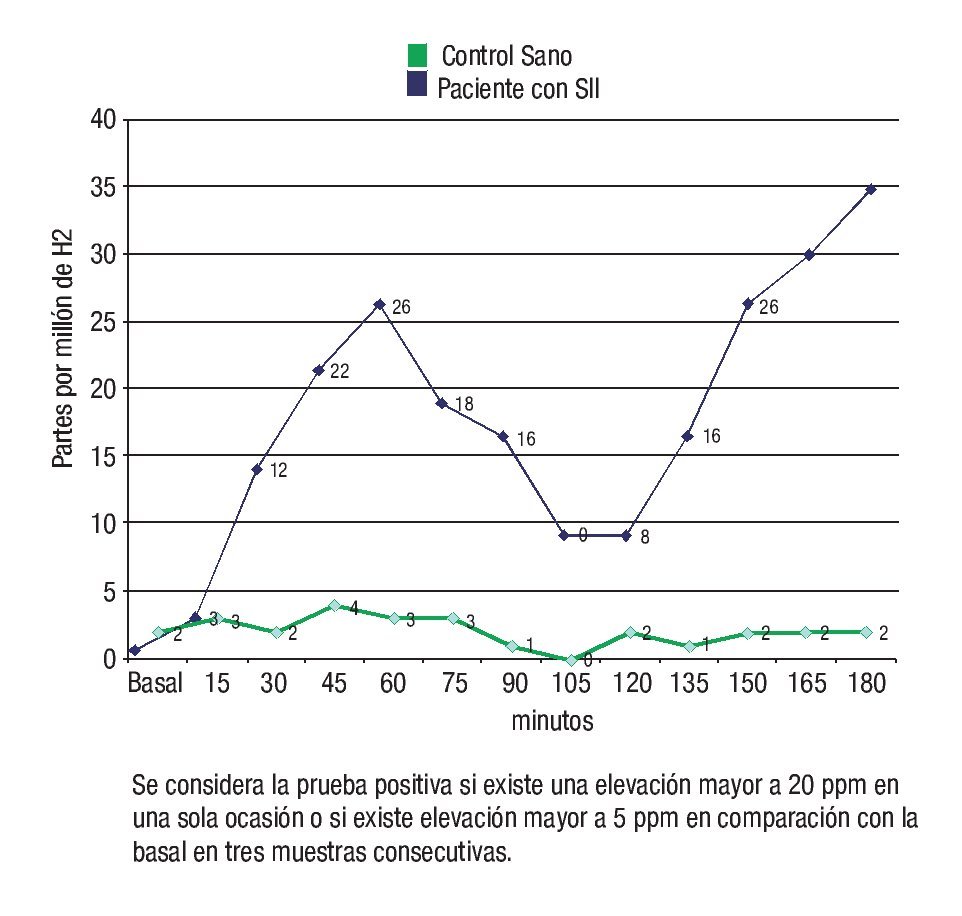
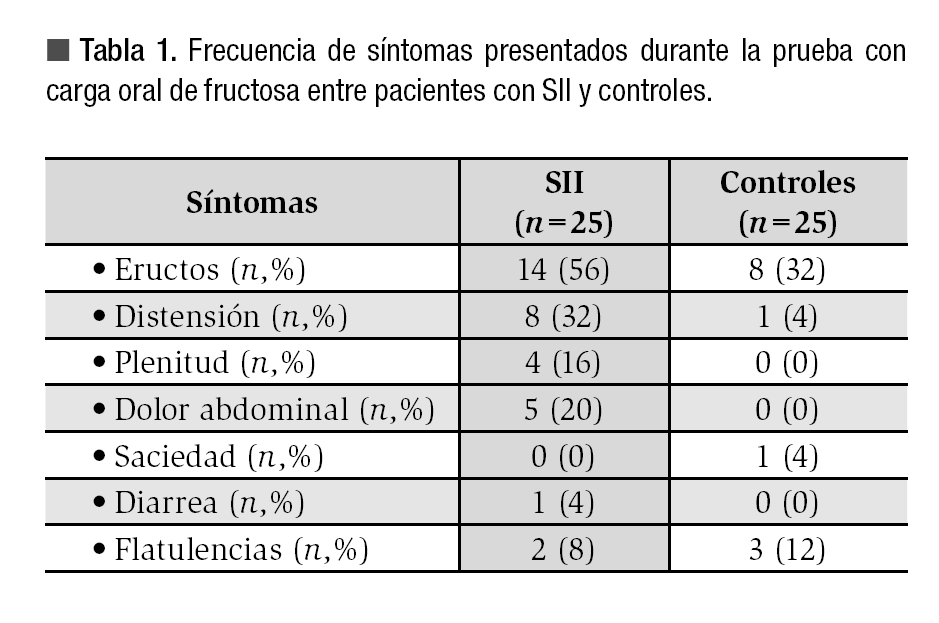
Posteriormente se realizaron lecturas cada 15 minutos de las partículas por millón (ppm) de hidrogeno espirado en el aliento durante tres horas. De forma simultánea a cada medición se evalúo la presencia de los siguientes síntomas utilizando una escala de Likert (0 a 4): dolor abdominal, inflamación, flatulencias, eructos, saciedad y plenitud postprandial. Al terminar la prueba se realizó la interpretación de esta y se consideró como una prueba positiva cuando en algún momento se determinó una concentración mayor a 20 ppm o cuando se detectó una elevación mayor a 5ppm en 3 muestras consecutivas con respecto a la basal (Figura 1).14,17
¿ Figura 1. Ejemplo de prueba positiva para Intolerancia a la fructosa en paciente con SII y prueba pegativa en control sano.
Controles: Se evaluaron 25 controles sanos, los cuales en su mayoría fueron personal administrativo de nuestra institución, familiares de estos, así como también algunos controles fueron obtenidos en población abierta. A todos los controles se les aplicó los mismos instrumentos de evaluación que a los casos y en el mismo periodo de tiempo. Por definición, los controles NO debieron cumplir criterios de Roma II para el diagnóstico de SII.
Análisis estadístico: Se utilizaron frecuencias absolutas y relativas para la descripción de las variables nominales. De acuerdo a su distribución utilizamos medias y desviación estándar, o medianas y rangos para las variables continuas. Para la comparación entre dos variables continuas utilizamos la prueba t de student o U de Mann-Whitney cuando fue apropiado. Para la comparación de proporciones entre dos grupos se utilizó la prueba de la Ji cuadrada o la prueba exacta de Fisher, cuando fue apropiado. Se estableció significancia estadística cuando la p fue < de 0.05. Se utilizó el programa estadístico SPSS versión 10.0 (SPSS, Inc., Chicago, ILL) para la realización del análisis estadístico. La realización de este estudio, el protocolo y su consentimiento informado fue revisado por el Comité de Ética e Investigación de la institución, siguiendo los principios bioéticos de las buenas prácticas clínicas.
¿ Resultados
Características demográficas: Se evaluaron 25 pacientes (17 mujeres, ocho hombres) que cumplieron los requisitos y la edad promedio fue de 36 años (rango 18 a 75 años). En el grupo control hubo 25 sujetos (14 mujeres y 11 hombres) con edad promedio de 37 años (rango 18 a 75 años). No se encontraron diferencias significativas entre ambos grupos.
Características de los sujetos con SII: De acuerdo a los criterios de Roma II, 10 pacientes (40%) tuvieron SII-C, nueve (36%) tuvieron SII-D y seis (24%) tuvieron SII-M.
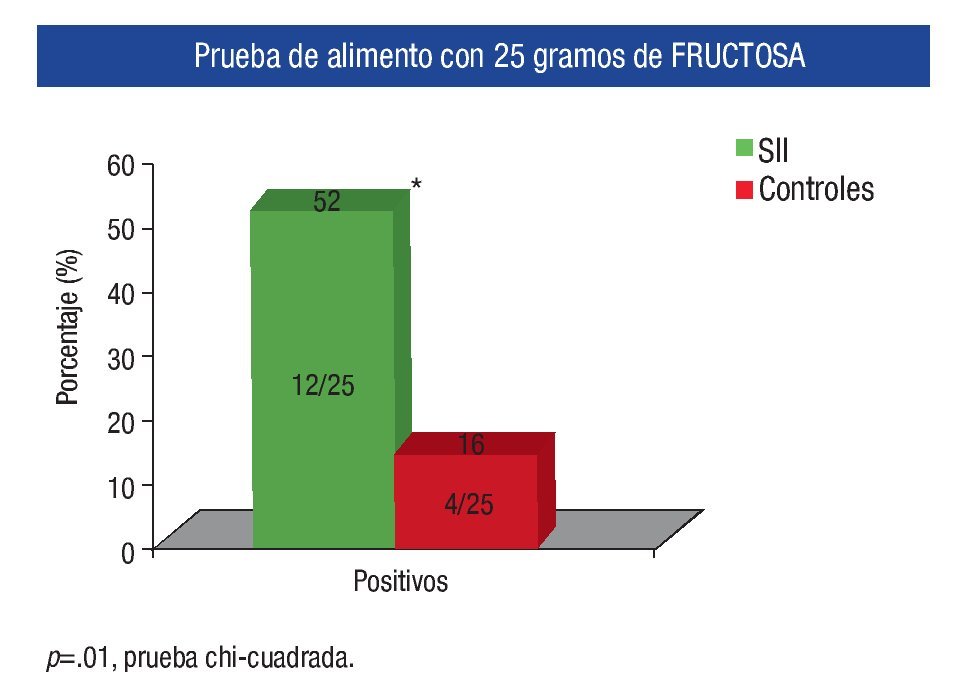
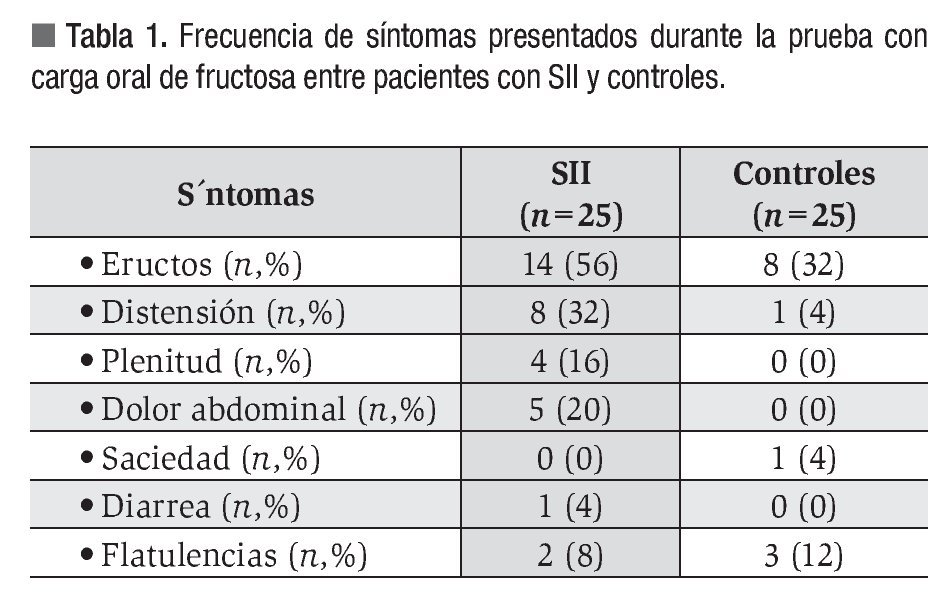
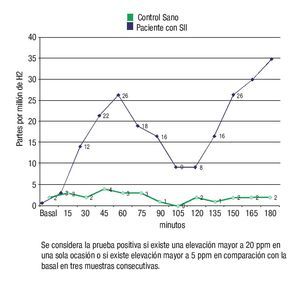
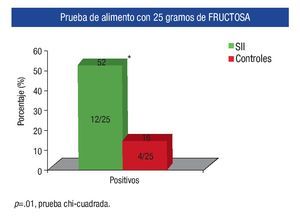
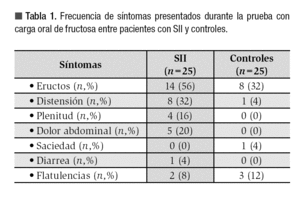
Prevalencia de intolerancia a la fructosa entre ambos grupos: De acuerdo a el análisis realizado 13 (52%) de los pacientes con SII fueron intolerantes a la fructosa, mientras que sólo cuatro (16%) de los sujetos controles tuvieron la prueba positiva, siendo esta diferencia estadísticamente significativa (p = 0.01) (Figura 2). Los síntomas que con mayor frecuencia se presentaron durante la realización de la prueba en ambos grupos se muestran en la Tabla 1.
¿ Figura 2. Prevalencia de intolerancia a la fructosa en sujetos con SII y controles sanos.
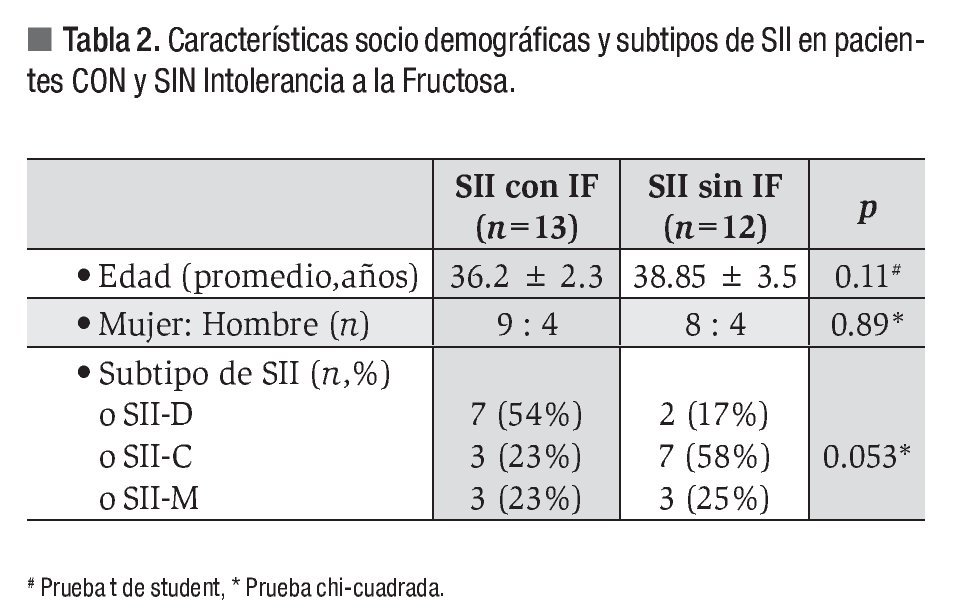
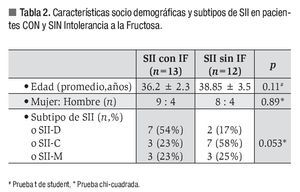
Diferencias entre pacientes con SII con y sin intolerancia a la fructosa: En la Tabla 2 se muestran las características demográficas y clínicas entre los con SII con y sin intolerancia a la fructosa. Aunque no hubo diferencias en cuanto al género y la edad, los pacientes con prueba positiva para IF fueron en mayor proporción pacientes que padecía SII de predominio diarrea (p = 0.053)
¿ Discusión
Frecuentemente, los pacientes con SII refieren que sus síntomas tienen relación directa con la ingesta de alimentos, mientras que unos reportan que las molestias desaparecen con la suspensión de ciertos alimentos, otros describen una franca exacerbación de su sintomatología.10 Aunque no se conoce cuál es la causa del SII, es innegable el hecho de que la dieta juega un papel determinante.
La distensión/inflamación abdominal, un síntoma característico del SII es consecuencia de alteraciones de la pared abdominal, de la sensibilidad visceral, pero un porcentaje considerable es producto de alteraciones en la dinámica de los gases.24 La distensión intraluminal es un importante estímulo para inducir sintomatología gastrointestinal. Los lugares que más comúnmente generan dolor en el intestino son la parte distal del intestino delgado y la parte proximal de colon. El volumen de líquido es dependiente de la carga osmótica en el segmento de intestino, ya que la osmolalidad intraluminal se mantiene dentro de los límites. Así, moléculas pequeñas en la dieta que se absorben pobremente son candidatos para inducir la producción de gas.24 El gas intraluminal se produce en grandes cantidades mediante la fermentación de carbohidratos por las bacterias. Hidrogeno, dióxido de carbono, y en algunos casos, metano, son los gases que se forman en mayor cantidad y son rápidamente absorbidos por la circulación para ser liberados por los pulmones. Su rápida producción puede ocasionar un aumento en la presión intraluminal y distensión.
Los componentes de la dieta que cumplen con ambos efectos -osmótico y fermentación rápida- son los carbohidratos de cadena corta que son absorbidos pobremente en el intestino delgado.12-15 Esto comprende fructo y galacto-oligosacáridos, polioles y, en algunos pacientes, fructosa y lactosa. A estos elementos se les llamo FODMAPs (por sus siglas en inglés Fermentable Oligo- Di- and Monosaccharides And Polyols).13-20
De todos estos, la lactosa es el disacárido que con mayor frecuencia se asocia a distensión abdominal y gas. La intolerancia a la lactosa puede simular casi todos los síntomas del SII (dolor y distensión abdominal, diarrea, flatulencia), lo que ha condicionado que algunos clínicos de forma inicial traten al SII con una dieta baja en lactosa. Sin embargo, en un estudio realizado en el Reino Unido a 122 pacientes con SII se les realizó prueba de aliento con lactosa y 27% (n = 33) tuvieron la prueba positiva.25
Sin embargo, recientemente se ha descrito que la intolerancia a la fructosa es una condición altamente prevalente en pacientes con SII. Rao y colaboradores demostraron que hasta 40% de los pacientes con diagnóstico de SII son intolerantes a la fructosa, demostrado mediante pruebas de aliento y, aún más, los síntomas mejoran significativamente si se elimina dicho disacárido de la dieta.20,26 En nuestro estudio, señalamos por vez primera, que en nuestra población de sujetos con SII, la prevalencia de IF es de 52%, cifra similar a lo informado en otros estudios. Aún más, la relación de los síntomas con la positividad de la prueba, perfila a que aquellos pacientes que tienen SII-D y se quejan de inflamación, flatulencias y eructos son los sujetos en los que uno debería de sospechar que la IF puede jugar un papel determinante en la severidad de los síntomas. Esta información es relevante ya que tiene inminentes implicaciones diagnósticas y terapéuticas.
La información respecto a la intolerancia a disacáridos en nuestro país es escasa. En un estudio realizado en el Instituto Nacional de Ciencias Médicas y Nutrición, se evalúo la relación de la dieta con auto percepción de los síntomas digestivos en 40 pacientes con SII y se compararon con 40 pacientes con CUCI y con 40 voluntarios sanos.22 A todos los pacientes se les aplicó tres cuestionarios que evaluaron el modelo típico de alimentación, un recordatorio de 24 horas y uno específico para detectar la asociación de 59 alimentos a los 12 síntomas diagnósticos de SII, con base en los criterios de Roma II. De forma relevante se señala que los alimentos que se relacionaron con los síntomas en los pacientes con SII y CUCI con mayor frecuencia fueron: melón, mango, naranja, piña, guayaba, col, coliflor, pepino, camote y leguminosas. Evidentemente la mayoría de estos alimentos tienen un rico contenido en fructosa o fructanos, por lo que nuestros hallazgos son compatibles con lo reportado en este estudio.
La capacidad del intestino delgado humano para absorber fructosa es limitada, especialmente cuando se compara con la rapidez de la absorción de glucosa. Así, cuando 50 g de fructosa se ingiere sin ningún otro alimento, casi 80% de las personas van tener una absorción incompleta de la fructosa, como se ha demostrado en la prueba de hidrógeno en aliento.14 La absorción aumenta con la ingestión de glucosa, ya que la glucosa estimula caminos de transporte adicionales para la absorción de la fructosa en el epitelio del intestino delgado. Debido a esto, la fructosa que se libera a partir de la hidrólisis de sucrosa se absorbe generalmente casi en su totalidad. Se ha estimado que el umbral fisiológico para la absorción de fructosa es de 25 g al día, sin embargo en promedio se estima que la dieta occidental contiene en promedio hasta 50 g de fructosa. Esta cifra no es difícil de alcanzar de forma diaria y por ejemplo si se considera que 100 g de uvas tienen 10 g de fructosa, bastaría comer 300 g de uvas para tener molestias o 300 g (100 g contienen 9 g de fructosa).12,13
Nuestros hallazgos resultan interesantes, pero a pesar de ser un estudio controlado se deben de reconocer ciertas limitaciones. Si bien el tamaño de la muestra es pequeño se reporta la prevalencia de IF en un grupo control, la cual por cierto es de 16%, lo esperado en la población general. Se utilizó un equipo para detección hidrógeno en aliento espirado, ambulatorio que no permite la determinación de metano, otro gas sumamente importante relacionado con la producción de gas y síntomas gastrointestinales. Si bien las pruebas de aliento han sido cuestionadas por su falta de reproducibilidad, la variabilidad en los métodos y su poca disponibilidad, creemos que estas no deben de ser limitantes en la exploración de esta fascinante asociación entre la dieta y los síntomas en el SII. Con el fin de contrarrestar estas limitaciones decidimos comparar nuestros resultados con un grupo control de voluntarios sanos y utilizar la dosis considerada como fisiológica para detectar IF. Si bien las pruebas de detección portátil han sido criticadas por su falta de reproducibilidad, la prueba que nosotros utilizamos muestra una alta correlación (97%) con las pruebas consideradas como estándares de oro en la medición de hidrogeno en el aliento.23 Evidentemente, se necesitan de mejores pruebas y de estudios a largo plazo con mejor metodología para corroborar los hallazgos reportados en nuestro estudio.
En conclusión, la IF puede ser responsable de los síntomas gastrointestinales al menos en la mitad de los pacientes que sufren SII (52%), especialmente el grupo de pacientes con SII-D. El reconocimiento de este problema tiene evidentes indicaciones terapéuticas ya que la restricción de este disacárido de la dieta puede potencialmente aliviar los síntomas en un subgrupo de pacientes con SII.
Correspondencia: Dr. José María Remes Troche.
Iturbide S/N. Colonia Flores Magón, CP 91400. Veracruz, Ver.
Correos electrónicos: jose.remes. troche@gmail.com, joremes@uv.mx
Recibido el 15 de junio de 2010;
aceptado el 14 de julio de 2010.