La esofagectomía es una cirugía altamente invasiva, y una de sus complicaciones postoperatorias es la fuga anastomótica, que ocurre hasta en el 53% de los casos. El objetivo de este trabajo es conocer la sensibilidad del estudio contrastado como método diagnóstico de fuga anastomótica en pacientes a los que se les realizó esofagectomía.
Material y métodosEstudio retrospectivo donde se incluyeron los expedientes clínicos de pacientes a los que se les realizó esofagectomía con reconstrucción y anastomosis cervical en el Instituto Nacional de Ciencias Médicas y Nutrición Salvador Zubirán en el período entre el 1 de enero de 2000 y el 31 de mayo de 2016. Se identificaron factores demográficos, clínicos y de laboratorio, con énfasis en la detección de fugas de anastomosis por clínica y radiología. Se realizó estadística descriptiva y se calculó la sensibilidad del estudio contrastado para el diagnóstico de fuga.
ResultadosSe incluyeron 70 pacientes. La edad promedio fue 50.6años, y eran 51 hombres (72.86%) y 19 mujeres (27.14%). En 29 pacientes (41.4%) la indicación quirúrgica fue la de lesiones benignas, mientras que en 41 pacientes (58.6%) la indicación fue una neoplasia maligna. El 44.3% presentaron algún tipo de comorbilidad, entre las que destacaron diabetes mellitus e hipertensión arterial. La fuga en la anastomosis se presentó en 30 pacientes (42.85%). La sensibilidad del estudio contrastado para la detección de fugas fue del 43.33%.
ConclusionesLa sensibilidad diagnóstica del estudio contrastado fue muy baja, por lo que recomendamos abandonar su uso rutinario como método diagnóstico de fugas anastomóticas.
Esophagectomy is a highly invasive surgery and one of its postoperative complications is anastomotic leakage, occurring in 53% of cases. The aim of the present study was to determine the sensitivity of the contrast-enhanced swallow study as a method for diagnosing anastomotic leak in patients that underwent esophagectomy.
Material and methodsThe present retrospective study included the case records of patients that underwent esophagectomy with reconstruction and cervical anastomosis at the Instituto Nacional de Ciencias Médicas y Nutrición Salvador Zubirán within the time frame of January 1, 2000 and May 31, 2016. Demographic, clinical, and laboratory data emphasizing clinical and radiographic anastomotic leak detection were identified. Descriptive statistics were carried out and contrast-enhanced swallow study sensitivity for diagnosing leakage was calculated.
ResultsSeventy patients were included in the analysis. The mean age of the patients was 50.6 years, 51 of the patients were men (72.86%), and 19 were women (27.14%). Indications for surgery were benign lesion in 29 patients (41.4%) and malignant lesion in 41 (58.6%). A total of 44.3% of the patients presented with a comorbidity, with diabetes mellitus and high blood pressure standing out. Thirty patients (42.85%) presented with anastomotic leak. Contrast-enhanced swallow study sensitivity for leak detection was 43.33%.
ConclusionsThe diagnostic sensitivity of the contrast-enhanced swallow study was very low. Therefore, we recommend the discontinuation of its routine use as a method for diagnosing anastomotic leaks.
La esofagectomía es una cirugía altamente invasiva, su principal indicación es el cáncer y está relacionada con una alta morbimortalidad. Una de las complicaciones postoperatorias más temidas es la fuga anastomótica, que ocurre en hasta el 53%1 de los casos. De acuerdo al Surgical Infection Study Group en Reino Unido, la fuga anastomótica se define como aquella fuga del contenido luminal a través de la unión quirúrgica de dos vísceras huecas; el contenido luminal puede salir a través de la herida o en el sitio de drenaje, o formar colecciones cerca de la anastomosis, causando fiebre, colecciones perianastomóticas (hematomas, seromas o abscesos), sepsis, mediastinitis, empiema o neumotórax, estrés metabólico y/o falla orgánica múltiple. El escape del contenido luminal del sitio de la anastomosis hacia un área adyacente, detectada por imagen, en ausencia de síntomas y signos deberá llamarse fuga subclínica2-4.
Con el fin de disminuir la morbilidad, la detección y el tratamiento temprano de las fugas anastomóticas son esenciales. En muchos hospitales en la actualidad se realiza el estudio contrastado de rutina en la primera semana de postoperatorio con el fin de detectar fugas anastomóticas subclínicas. Se ha reportado una baja sensibilidad del estudio contrastado, y el estándar de oro para la detección de fugas anastomóticas aún no ha sido establecido.
El objetivo de este trabajo es conocer la sensibilidad del estudio contrastado como método de detección de fuga anastomótica en pacientes a los que se les realizó esofagectomía.
Material y métodosEn este estudio retrospectivo se incluyeron aquellos pacientes a los que se les realizó esofagectomía en el Instituto Nacional de Ciencias Médicas y Nutrición Salvador Zubirán en el período entre el 1 de enero de 2000 y el 31 de mayo de 2016. La obtención de la información se realizó mediante la revisión de los expedientes clínicos.
Se estableció como criterio de inclusión a aquel paciente al que se le realizó esofagectomía por cualquier indicación, con expediente clínico completo. Como criterios de exclusión se establecieron aquellas técnicas quirúrgicas que implicaran intervención al esófago pero que no fueran esofagectomías, y expedientes clínicos incompletos.
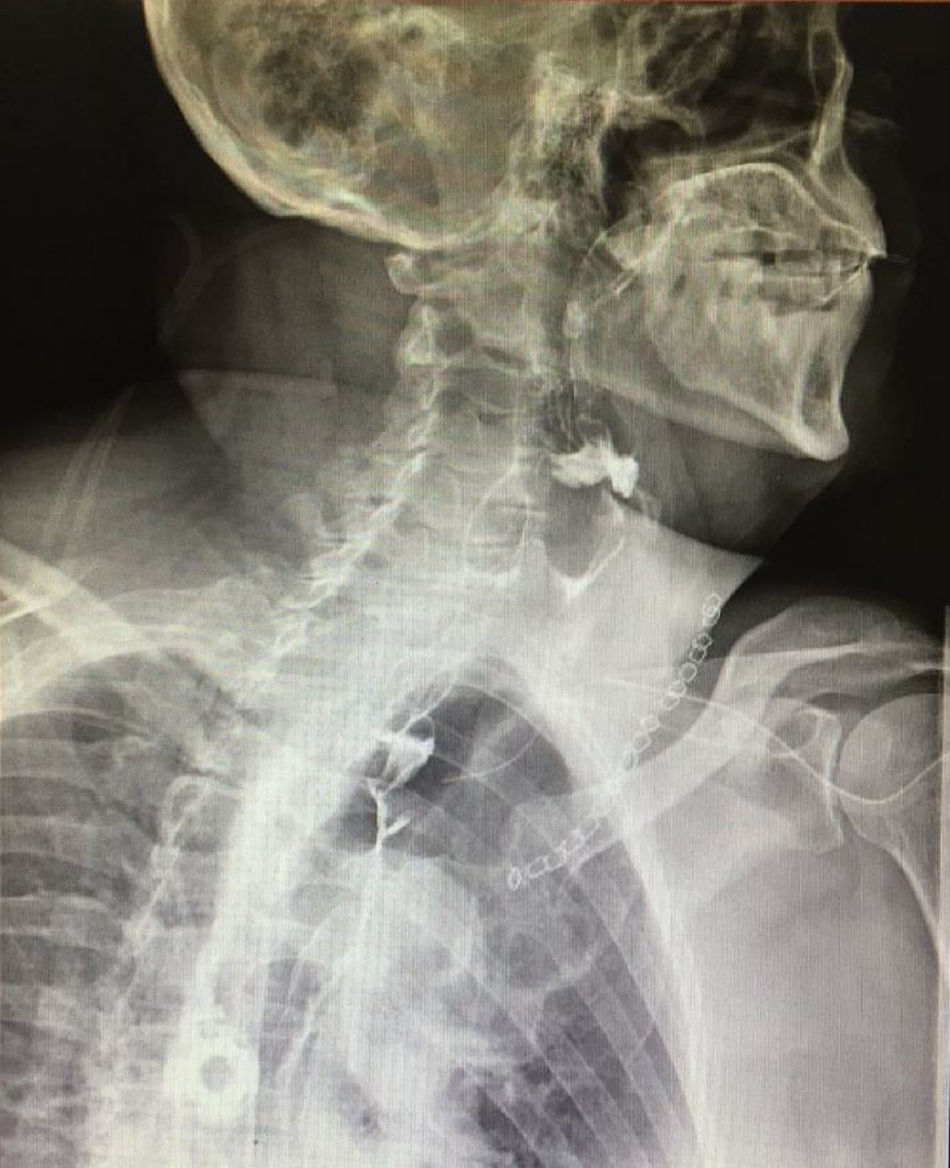
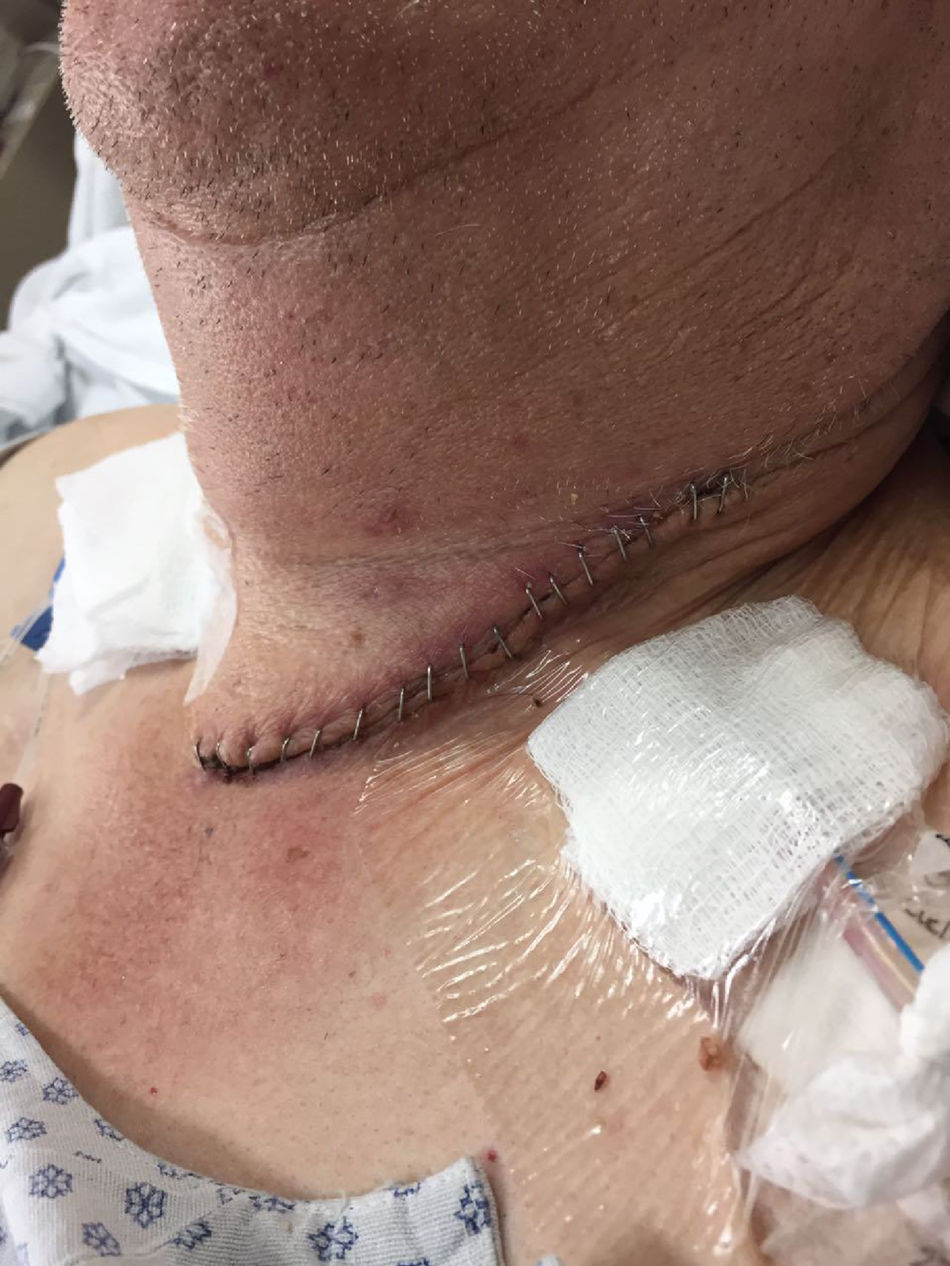
Las variables estudiadas fueron edad, género, indicación de la cirugía (benigna o maligna), comorbilidades, estadio clínico en casos de lesiones malignas, terapia neoadyuvante, técnica quirúrgica, tipo de reconstrucción, complicaciones, tiempo operatorio, sangrado, hemoglobina pre y posquirúrgica, presencia de fuga anastomótica y detección de fuga por estudio contrastado. Dicho estudio contrastado se realiza entre 5 y 7días después de la cirugía con material hidrosoluble. Se definió como fuga de anastomosis a la extra-luminización del material contrastado reportado por el servicio de radiología (fig. 1). Se definió fuga de anastomosis clínica a la presencia de salida de saliva o alimento a través de la herida quirúrgica en el cuello o a la presencia de un absceso a dicho nivel que requiriera la apertura de la herida quirúrgica (fig. 2).
Se realizó estadística descriptiva, calculando porcentajes y medias. Se calculó la sensibilidad del estudio contrastado para la detección de fugas de la anastomosis tomando como estándar de oro al diagnóstico clínico de dicha fuga.
ResultadosDurante el periodo de estudio se realizaron 70 esofagectomías, las cuales conforman nuestro grupo de estudio. La edad promedio fue de 50.6años (rango: 13 a 81años), con una mediana de 52años. El grupo de estudio consistió en 51 hombres (72.86%) y 19 mujeres (27.14%). El 44.3% presentaron algún tipo de comorbilidad, entre las que destacaron diabetes mellitus en 6 pacientes (8.57%) e hipertensión arterial en 8 pacientes (11.43%); 8 pacientes (11.43%) padecían de depresión mayor, la mayoría mujeres: 6 de 8 pacientes (75%).
La indicación del procedimiento fue dividida en benigna o maligna. En 29 pacientes (41.4%) la indicación de la cirugía fue lesiones benignas: 14 de 29 pacientes (20%) fueron por ingesta de cáusticos, 10 (14.3%) por perforación, 3 (4.3%) por acalasia y 2 (2.9%) por enfermedad de Crohn. Debe enfatizarse que los casos de acalasia fueron intervenidos después de falla al tratamiento quirúrgico inicial, y en los 3 casos correspondían a «esófago sigmoideo» sin éxito al vaciamiento. En 41 pacientes (58.6%) la indicación fue una neoplasia maligna: 30 de 41 pacientes (42.9%) fueron por adenocarcinoma, 8 pacientes (11.42%) por carcinoma epidermoide y 3 (4.30%) por displasia de alto grado.
Dentro de los laboratorios prequirúrgicos se encontró una cifra de hemoglobina promedio de 13.97mg/dl (9.3 a 18mg/dl), con mediana de 14mg/dl, y una cifra de albúmina promedio de 3.82mg/dl (2.05 a 4.8mg/dl), con una mediana de 3.9mg/dl.
De los 41 pacientes con indicación maligna, 20 (48.80%) recibieron quimioterapia neoadyuvante, 16 (39%) recibieron quimioterapia y radioterapia neoadyuvante, y 5 pacientes (12.20%) no recibieron tratamiento neoadyuvante. De los 5 pacientes que no recibieron neoadyuvancia, 3 presentaban displasia de alto grado, por lo que no fue necesario el inicio de tratamiento; los otros 2 pacientes se encontraban en estadio clínico IIIA (T3N1M0), y dado el rápido avance de los tumores se decidió realizar la intervención quirúrgica sin tratamiento neoadyuvante.
La distribución por estadio clínico mostró 17 pacientes (41.5%) en estadio IIIA, 11 pacientes (26.8%) en estadio IIB, 5 pacientes (12.2%) en estadio IIIB, 3 pacientes (7.3%) en estadio IIIC, un paciente (2.4%) en estadio IV, un paciente (2.4%) en estadio IIA y 3 pacientes (7.3%) con displasia de alto grado.
De los 70 pacientes incluidos en este estudio, el abordaje quirúrgico en 64 pacientes (91.43%) fue por vía transhiatal y en 6 pacientes (8.57%) por vía transtorácica. En 59 casos (84.3%) se utilizó el estómago para la restauración de la continuidad y en 11 pacientes se usó el colon (15.7%). En estos últimos, se usó el colon derecho en 4 de 11 pacientes (5.71%) y el izquierdo en 7 pacientes (10%). El tiempo quirúrgico promedio fue de 5.67horas, con una mediana de 5horas, presentando un sangrado transoperatorio en promedio de 523.72ml, con una mediana de 400ml. Veintinueve pacientes (41.43%) requirieron transfusión sanguínea intraoperatoria, resultando con una hemoglobina posquirúrgica promedio de 11.83mg/dl (6.2 a 16mg/dl), con una mediana de 10.8mg/dl. Se presentaron complicaciones cardiovasculares en 7 pacientes (10%), 6 de 7 pacientes presentaron hipotensión y un paciente tuvo un infarto agudo al miocardio.
Se definió como postoperatorio inmediato a las primeras 2 semanas después de la cirugía, con una morbilidad del 87.14% (61 pacientes). La complicación más frecuente durante esta etapa fueron las patologías respiratorias, con 37 pacientes (52.86%), de los cuales 14 (37.84%) presentaron derrame pleural, 11 (29.73%), neumonía, 7 (18.92%), atelectasia, y 5 (13.51%), mediastinitis. En segundo lugar se encuentra la presencia de fuga en la anastomosis cervical, con 30 pacientes (42.85%); el manejo de las fugas fue conservador en todos los casos. Se reportó infección de herida quirúrgica en 4 casos (5.71%). Se documentó disfonía por lesión del nervio laríngeo recurrente en 3 casos (4.28%), los cuales fueron referidos al servicio de otorrinolaringología. Dos pacientes (2.86%) presentaron quilotórax, uno de los cuales requirió intervención quirúrgica. Se encontró estenosis de la anastomosis en 23 pacientes (32.86%), 14 de los cuales fueron operados por causas benignas y 9 por causas malignas. Asimismo, de estos 23 pacientes con estenosis, en 21 se usó el estómago como sustituto y en 2 pacientes el colon. El manejo fue endoscópico, con resolución de la estenosis en la mayoría de los casos salvo en dos pacientes, donde se reportó recidiva tumoral, los cuales fallecieron. En estos dos casos, la recidiva tumoral se reportó a los 11meses y a los 23meses, respectivamente. El promedio de dilataciones por paciente fue de 12. Además, los pacientes reportaron en la consulta dolor torácico y pérdida de peso como molestias frecuentes.
La mortalidad como consecuencia postoperatoria se definió como los primeros 30días posteriores al procedimiento quirúrgico y fue del 4.28% (3 pacientes), los cuales fallecieron por complicaciones infecciosas (2 por mediastinitis complicadas con choque séptico); los 3 casos fueron por causas malignas. Los 61 pacientes (87.14%) que presentaron complicaciones se dividieron según la clasificación de Clavien Dindo: 3 pacientes (4.28%) con gradoI, 22 pacientes (31.43%) con gradoII, 22 pacientes (31.43%) en gradoIIIa, 10 pacientes (14.28%) en gradoIIIb, un paciente (1.43%) en gradoIVa, ningún paciente en gradoIVb y, por último, 3 pacientes (4.28%) en gradoV. Los principales procedimientos realizados a causa de complicaciones fueron las transfusiones sanguíneas intraoperatorias y las dilataciones por estenosis de la anastomosis.
A los 30 pacientes que presentaron fuga de la anastomosis se les realizó un estudio contrastado a los 8.96días (5-30días) en promedio, con una mediana de 7días después del procedimiento quirúrgico; sin embargo, 17 de los 30 pacientes tuvieron un estudio contrastado negativo, es decir, una sensibilidad del 43.33% del estudio contrastado para la detección de fugas.
Discusión y conclusionesEl estudio contrastado se realiza de manera rutinaria en múltiples hospitales alrededor del mundo posterior a la esofagectomía y previo a la reinicio de la vía oral5. A pesar de las ventajas de ser de bajo costo y relativamente seguro, se han reportado múltiples limitaciones, así como complicaciones. Dentro de sus limitaciones está la estancia prolongada en la UCI y el uso de medio de contraste acuoso, el cual tiene menor densidad radiográfica y menor adherencia a la mucosa. Su complicación es la aspiración del medio de contraste, con una subsecuente neumonía por aspiración o edema pulmonar4, la cual no se reportó en nuestro estudio.
Un estudio de revisión de fugas anastomóticas gastrointestinales reveló una falta de consenso en el tipo de medio de contraste utilizado o en el tiempo de realización del estudio, el cual varió de 3días a los 14días postoperatorios5. Nuestro estudio reveló una mediana de 7días postoperatorios en la cual se realiza el estudio contrastado.
Nuestro estudio reportó que un 42.85% (n=30) de los pacientes a los que se les realizó esofagectomía presentaron fuga anastomótica, de los cuales al 100% se les realizó el estudio contrastado, el cual solo detectó la fuga en 17 pacientes, lo que nos traduce en una sensibilidad del 43.33%, un número muy bajo y obsoleto para la detección temprana de fugas. Lo anterior da como consecuencia un número alto de pacientes en los cuales no se detecta la fuga en forma temprana, incrementando el riesgo de complicaciones.
Otros autores han reportado resultados similares. Boone et al.4 reportaron una sensibilidad del 52% del estudio contrastado para la detección de fugas anastomóticas, por lo que recomiendan el abandono del estudio contrastado como estudio de rutina pero recomiendan su uso cuando se sospecha clínicamente de una fuga, para evaluar la extensión de la misma. Asimismo, Doerfer et al.6 también recomiendan el abandono del estudio contrastado de rutina y establecen que solo debe utilizarse en caso de una fuga anastomótica clínica o en caso de alteración del paso gastrointestinal; ellos recomiendan el uso de otros métodos de imagen y reportan una sensibilidad del 100% en sus resultados con la tomografía para la detección de fugas. Tomando conjuntamente nuestra experiencia con la literatura, dada la baja sensibilidad del estudio contrastado, nosotros recomendamos su abandono en forma rutinaria, y en casos donde exista fuga desde el punto de vista clínico (eritema, fiebre o salida de material mucoseroso por la herida y/o el drenaje) realizar una tomografía computada, más que para el diagnóstico de la fístula, para la evaluación de la magnitud de la misma. La tomografía es mucho mejor método para evaluar la magnitud del defecto que el trago de material hidrosoluble. La endoscopia puede recomendarse realizada por un experto con fines de evaluar la fístula y valorar la realización de acciones terapéuticas endoscópicas, como colocación de clips, fibrina o stents7.
Nuestro estudio tuvo varias limitaciones. Al ser un estudio retrospectivo, el manejo clínico de las fugas puede haber cambiado con el tiempo; asimismo, en nuestra institución solo se realiza el estudio contrastado como método diagnóstico de fugas anastomóticas, por lo que nuestros datos no se pudieron comparar con algún otro estudio de imagen como la endoscopia o la tomografía. Sin embargo, nuestros resultados son comparables con otros estudios que han obtenido resultados similares4,7-10. Dada la escasa sensibilidad del estudio contrastado y el riesgo de aspiración, otros autores también han propuesto abandonar su uso11. Sin embargo, de los estudios radiológicos, la tomografía computada con contraste oral puede mejorar la detección de la fístula así como establecer la magnitud de la misma12. A pesar del periodo de tiempo del estudio, el abordaje quirúrgico y el tratamiento no han tenido cambios radicales.
El Instituto Nacional de Ciencias Médicas y Nutrición Salvador Zubirán es una institución de alta especialidad en México donde se realizan un gran volumen de cirugías del tracto intestinal superior. Nuestros especialistas están bien preparados para la detección temprana de complicaciones postoperatorias, por lo que nuestros datos son válidos y útiles para la aplicación en otros hospitales en nuestro país.
En conclusión, este estudio mostró una tasa desalentadora de precisión diagnóstica al reportar una sensibilidad baja del 43.33% para el estudio contrastado, por lo que recomendamos abandonar su uso rutinario como método diagnóstico de fugas anastomóticas. El diagnóstico clínico de la misma y la utilización de tomografía computada para determinar su magnitud parecen ser el mejor abordaje.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónNo se recibió patrocinio de ningún tipo para llevar a cabo este artículo/estudio.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.