Los melanomas mucosos son tumores poco frecuentes; representan el 1.3% de todos los casos de melanoma1. El melanoma anorrectal (MA) representa el 1% de los cánceres del canal anal; es el tercer melanoma más común después de la variedad cutánea y ocular, además es el sitio más común para el melanoma gastrointestinal primario2,3. Es más frecuente en mujeres, en proporción de 1.5:1, y afecta principalmente a pacientes añosos4. Suele pasar desapercibido hasta que se presentan los síntomas, los cuales pueden ser sangrado rectal, dolor anal, prurito, tenesmo, cambio del hábito intestinal o presencia de masa anorrectal3,5. Con menor frecuencia se presentan adenopatías inguinales palpables y otras adenopatías regionales o metástasis a distancia sincrónica5.
Anteriormente se consideraba la resección abdominoperineal (RAP) la mejor opción de tratamiento, sin embargo, la evidencia indica que la supervivencia puede ser la misma con la escisión local (EL), con menor morbilidad perioperatoria6. El uso de radioterapia, quimioterapia o inmunoterapia adyuvante ha sido controvertido2.
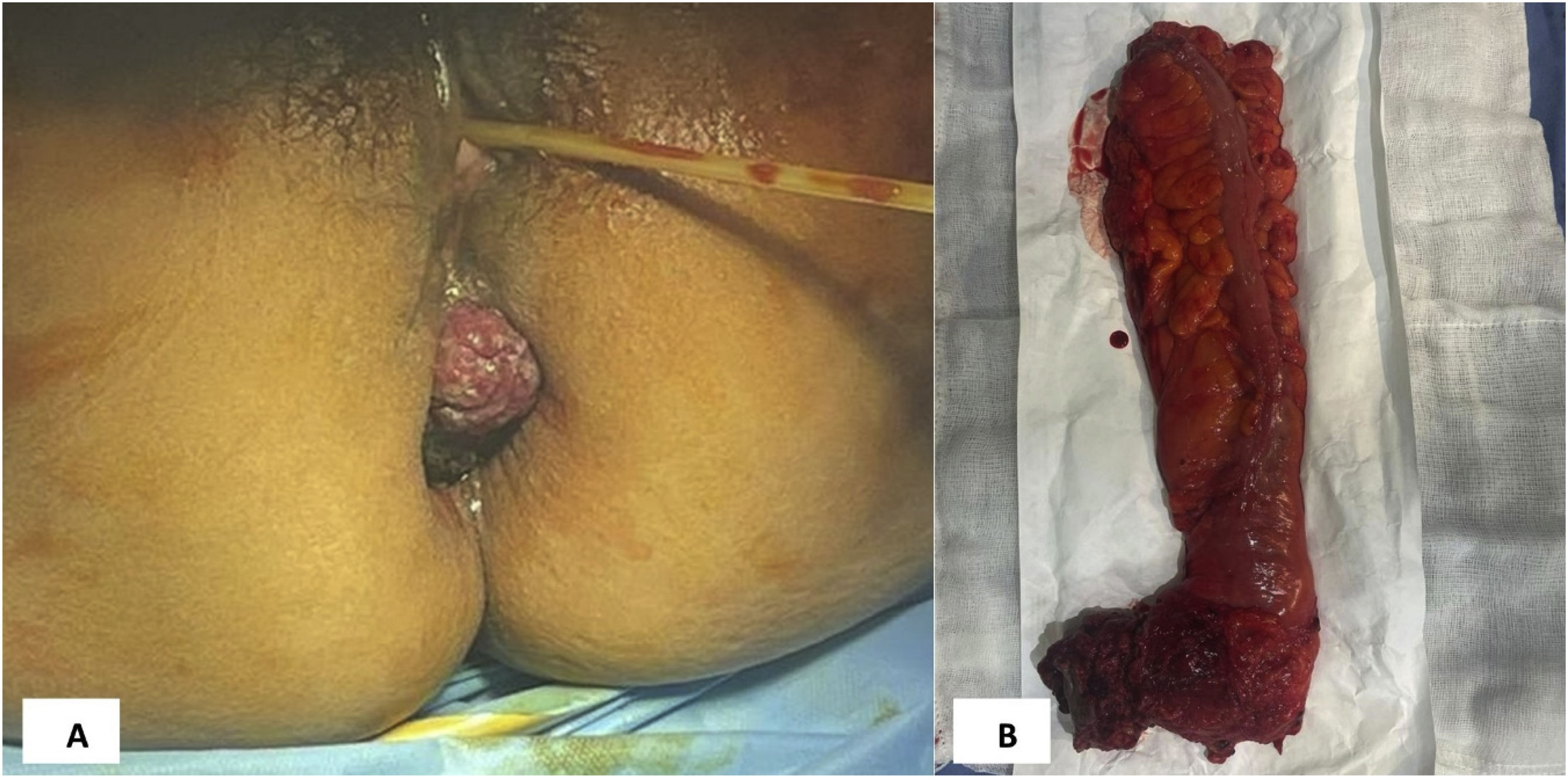
Presentamos el caso de una mujer de 63 años, diabética e hipertensa en tratamiento. Inició 6 meses antes con rectorragia escasa al término de las evacuaciones, que aumentó de manera progresiva, recibiendo tratamiento farmacológico con escasa mejoría. Acude a valoración a urgencias debido a rectorragia abundante. A su ingreso se identifica tumor prolapsado de 8cm a través del ano, el cual presenta 2 colgajos de 1cm (fig. 1A). Laboratoriales con leucocitos de 13.2 cél/mm3, hemoglobina 9.8g/dl, hematocrito 29%, glucosa 140mg/dl, BUN 40mg/dl, urea 85.6mg/dl y creatinina 2.0mg/dl. Es diagnosticada como probable cáncer de recto. Se realizó colonoscopia, que evidenció tumoración de 6cm, de coloración oscura y friable. En la tomografía computarizada (TC) no había presencia de metástasis. No es posible realizar PET/TC por no estar disponible dicho estudio en la institución.
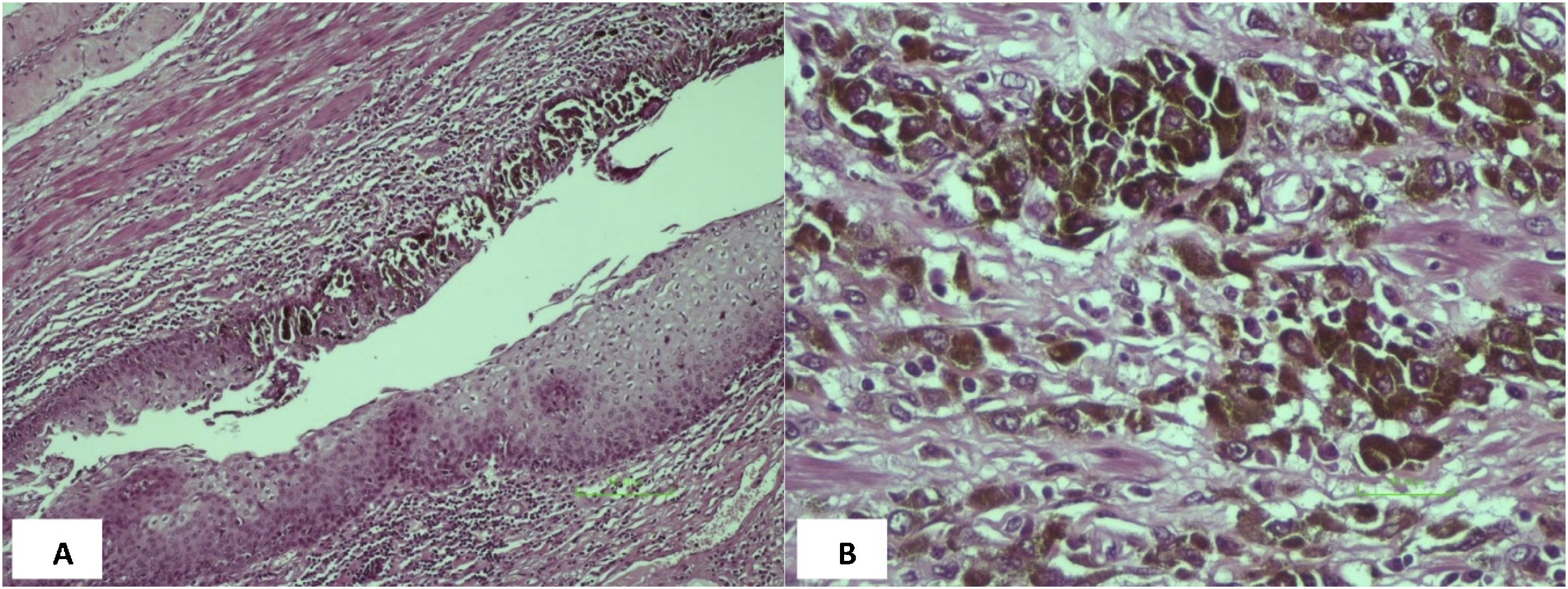
Debido a la presencia de sangrado activo y prolapso, que dificultaría la resección local, se decide tratamiento quirúrgico mediante RAP, encontrando el tumor a 2cm del ano, de 7×5cm, blando, de coloración oscura, friable, con sangrado activo, prolapsado fuera del recto (fig. 1B). El análisis histopatológico reportó melanoma anorrectal de 4×3.5cm, con invasión a pared muscular, sin llegar a margen radial, así como invasión linfovascular positiva, resección de 11 ganglios, 2 de ellos con metástasis, y bordes libres de neoplasia (fig. 2). La inmunohistoquímica reveló HMB-45 positivo y Melan-A positivo. La paciente cursó favorablemente el postoperatorio, siendo egresada. Actualmente se encuentra en tratamiento con quimioterapia.
El MA es una enfermedad letal, cuya mediana de supervivencia va de los 15 a los 21 meses1. La mayoría de las lesiones parecen surgir a nivel de la línea dentada o por debajo de esta. Al menos el 25% son amelanóticos3.
Ford et al.1 no encontraron diferencias significativas en la supervivencia general de acuerdo con el enfoque quirúrgico, presentando un 20.2% para RAP frente a un 17.3% de EL, con p=0.31. Por su parte, Iddings et al.5 encontraron una mediana de supervivencia general después de escisión transanal versus RAP similar en ambos grupos, siendo de 18 y 16 meses, respectivamente. La supervivencia a 5 años fue similar en ambos grupos: 16.8% para RAP versus 19.3% para resección transanal.
Nilsson y Ragnarsson-Olding estudiaron a un total de 251 pacientes con diagnóstico de melanoma anorrectal y obtuvieron una tasa de supervivencia a 5 años de 11.2%. No encontraron una diferencia significativa con respecto a la mediana de supervivencia entre los pacientes tratados con RAP o EL (11 vs. 14 meses), tasa de supervivencia a 5 años de 7 vs. 15%; p=0.0984. Hubo una reducción significativa en el riesgo de recurrencia cuando se logró una resección R0 (p<0.001), aunque el riesgo de RAP y EL fue similar (p=0.106)7.
La mayoría de los estudios muestran una mayor tasa de control local para los pacientes sometidos a RAP, pero no ofrece un beneficio en supervivencia en comparación con la EL. En el caso de los melanomas localizados en la unión anorrectal, es poco probable que la EL sea posible, requiriendo de RAP en caso de estar indicada la cirugía. De igual manera, puede aplicarse para lesiones dentro del propio canal anal, mientras que las lesiones en el borde anal son más beneficiosas con una EL. La ventaja de la RAP es su capacidad de controlar la diseminación linfática y crear márgenes de escisión más amplios, dando como resultado una tasa de recurrencia local más baja. Por otra parte, la EL ofrece a los pacientes un control de síntomas equivalente, además de la oportunidad de curación con una morbilidad significativamente menor y evitando una colostomía permanente3.
La evidencia científica actual indica que la cirugía radical no ofrece mejora en la supervivencia de pacientes con MA, por lo que la RAP debe realizarse solo en pacientes donde la EL no es posible; dicho procedimiento es técnicamente posible siempre que permita obtener una resección R0, es decir, con un margen de resección adecuado4.
La planificación de la cirugía después de investigaciones clínicas y radiológicas exhaustivas, incluida la resonancia magnética de pelvis y la PET/TC de cuerpo entero, permite definir el abordaje quirúrgico apropiado para lograr una resección R07. La obtención de márgenes negativos manteniendo la función esfinteriana debe ser el objetivo de la resección del MA primario5.
Consideraciones éticasLos autores declaran haber cumplido todas las responsabilidades éticas en cuanto a protección de datos, derecho a la privacidad y consentimiento informado.
No es necesaria la autorización del comité de ética de la institución, ya que en ningún momento se incumplen o violan normas de anonimato del paciente ni se realizan procedimientos experimentales que pudieran poner en riesgo la integridad del paciente.
Los autores declaran que este artículo no contiene información personal que permita identificar a los pacientes.
FinanciaciónEl presente trabajo no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesLos autores declaran no haber tenido ningún tipo de conflicto de intereses.