La frecuencia y la etiología de la pancreatitis aguda (PA) varían de acuerdo a la región geográfica.
ObjetivoDeterminar la frecuencia, etiología y mortalidad de la PA en una población mexicana.
Pacientes y métodosEn un periodo de seis años estudiamos prospectivamente a todos los pacientes con un primer episodio de PA.
ResultadosSe incluyeron a 605 pacientes con edad promedio de 40 años. El 64,00% tenían sobrepeso y/o obesidad por índice de masa corporal (IMC). La etiología fue biliar en 66,60%, ingesta de alcohol en 15,90%, hipertrigliceridemia en 7,80%, poscolangiopancreatografía retrógrada endoscópica (CPRE) en 2,10% y de etiología no determinada en 7,20%. Se sospechó infección pancreática en 70 pacientes, los cuales fueron puncionados por tomografía axial computarizada (TAC) y en 32 se diagnosticó infección pancreática, siendo el Staphylococcus spp el microorganismo más común. La mortalidad global fue del 5,00% (< 30 años con 2,60% y > 70 años con 10,00%). La etiología alcohólica tuvo una mayor frecuencia de necrosis, infección pancreática y mortalidad.
ConclusionesLa etiología de la PA más frecuente es la biliar, pero la causada por alcohol tiene más complicaciones. La mortalidad global fue del 5,00% y ésta se incremento en los pacientes de mayor edad.
Acute pancreatitis (AP) etiology and frequency vary in relation to geographic region.
AimsTo determine the etiology, frequency, and mortality of AP in a Mexican population. Patients and methods: We carried out a prospective study of first episode AP patients over a period of 6 years.
ResultsA total of 605 patients with a mean age of 40 years were included in the study. Sixty-four percent of them presented with overweight and/or obesity determined through BMI. Etiology was biliary in 66.60%, it was due to alcohol consumption in 15.90%, hypertriglyceridemia in 7.80%, it was post-endoscopic retrograde cholangiopancreatography (ERCP) in 2.10%, and was undetermined in 7.20%. Pancreatic infection was suspected in 70 patients and they underwent CT-guided fine needle aspiration. Thirty-two of those patients were diagnosed with pancreatic infection in which Staphylococcus spp was the most common microorganism. Overall mortality was 5.00% (2.60% < 30 years and 10.00% > 70 years). Necrosis, pancreatic infection, and mortality were more frequent in the cases in which etiology was due to alcohol ingestion.
ConclusionsThe most frequent AP etiology was biliary, but that caused by alcohol presented with more complications. Overall mortality was 5.00% and was higher in the elderly patients.
La pancreatitis aguda (PA) es la enfermedad pancreática más frecuente en el mundo1. Tiene una incidencia estimada de 4,9 a 80 casos por 100.000 personas2. La incidencia varía en las diferentes regiones geográficas, dependiendo del consumo de alcohol y de la frecuencia de litiasis biliar3. Cifras en los EUA muestran un incremento del 100% en el número de hospitalizaciones por PA durante las últimas 2 décadas4. La mortalidad reportada en la PA es variable5. De acuerdo a datos del Instituto Nacional de Estadística en 1999, la PA constituyó la causa número 20 de muerte, con 0,50% de las defunciones en el país6. Además, que en subsecuentes años ha escalado como causa de mortalidad. En publicaciones previas se ha reportado la necesidad de evaluar los datos de manera prospectiva en población mexicana7.
El objetivo de este estudio fue determinar la etiología, las características clínicas y mortalidad de la PA, en una población del noreste de México.
Material y métodosSe estudiaron prospectivamente todos los pacientes con un primer episodio de PA admitidos a nuestro Hospital, durante un periodo de 6 años. Se excluyeron los pacientes referidos de otras instituciones. Se definió PA con 2 de 3 criterios: 1) Dolor abdominal típico. 2) Amilasa y/o lipasa en sangre 3 veces por arriba del límite normal. 3) estudio de imagen compatible.
Se obtuvieron las variables demográficas. Se determinó la gravedad de la PA con la escala de Ranson8 y Balthazar9, se aplicaron los criterios de Atlanta10 para las complicaciones así como el tiempo de estancia hospitalaria, uso de antibióticos, necesidad de punción pancreática, cirugía y mortalidad. Se realizó una tomografía axial computada (TAC) de abdomen para la confirmación diagnóstica en caso necesario, y en los pacientes con sospecha o diagnóstico de PA grave. Se administraron antibióticos en pacientes con PA grave y/o con sospecha de infección pancreática, obstrucción biliar y se indicó una colangiografía retrógrada endoscópica (CPRE) con esfinterotomía a los pacientes con sospecha de coledocolitiasis o colangitis. Se realizó punción guiada por TAC del lecho pancreático y/o las colecciones peripancreáticas, en sospecha de infección después del 7° día de inicio de la PA. Se realizó necrosectomía en los pacientes con punción pancreática positiva (tinción de Gram o cultivo positivo). Se excluyó a los pacientes con episodios previos de pancreatitis, así como a los pacientes con diagnóstico de pancreatitis crónica y a los que no completaran su tratamiento en nuestra Institución.
Análisis estadísticoSe utilizó el programa Statistical Package for the Social Sciences (SPSS) for Windows V16Inc, Chicago IL, 2007. Las variables cualitativas fueron expresadas en porcentajes y proporciones relativas; y las variables cuantitativas en medias, medianas y desviación estándar.
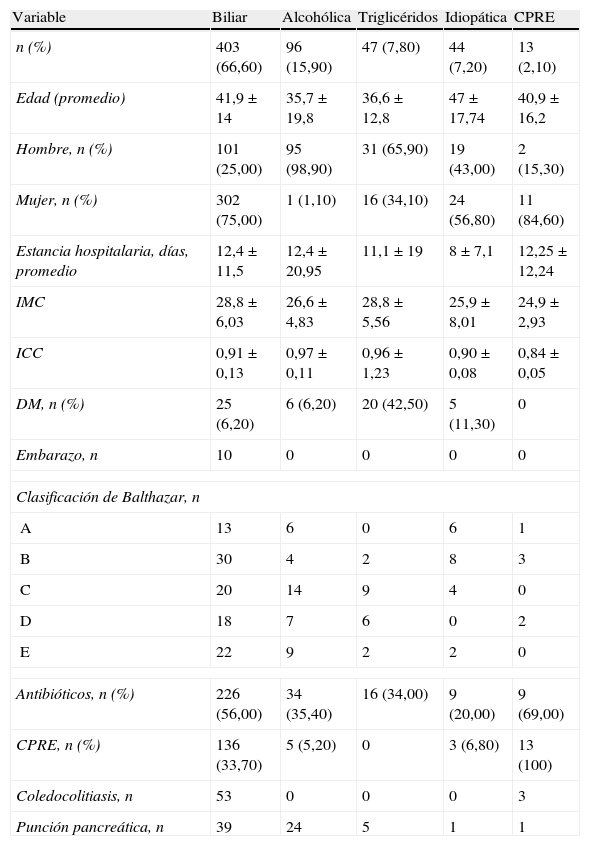
ResultadosEtiologíaSe incluyeron 605 pacientes en el análisis. Los datos demográficos y las características clínicas se muestran en la tabla 1. La etiología más común fue la biliar en 403 individuos (66,60%) (10 estaban embarazadas), alcohólica en 96 pacientes (15,90%), hipertrigliceridemia en 47 sujetos (7,80%), post-CPRE en 13 individuos (2,10%), 2 pacientes con PA secundaria a trauma abdominal (0,30%) y en 44 pacientes (7,20%) no se demostró la etiología de la PA.
Características clínicas y demográficas de los pacientes con pancreatitis aguda
| Variable | Biliar | Alcohólica | Triglicéridos | Idiopática | CPRE |
| n (%) | 403 (66,60) | 96 (15,90) | 47 (7,80) | 44 (7,20) | 13 (2,10) |
| Edad (promedio) | 41,9 ± 14 | 35,7 ± 19,8 | 36,6 ± 12,8 | 47 ± 17,74 | 40,9 ± 16,2 |
| Hombre, n (%) | 101 (25,00) | 95 (98,90) | 31 (65,90) | 19 (43,00) | 2 (15,30) |
| Mujer, n (%) | 302 (75,00) | 1 (1,10) | 16 (34,10) | 24 (56,80) | 11 (84,60) |
| Estancia hospitalaria, días, promedio | 12,4 ± 11,5 | 12,4 ± 20,95 | 11,1 ± 19 | 8 ± 7,1 | 12,25 ± 12,24 |
| IMC | 28,8 ± 6,03 | 26,6 ± 4,83 | 28,8 ± 5,56 | 25,9 ± 8,01 | 24,9 ± 2,93 |
| ICC | 0,91 ± 0,13 | 0,97 ± 0,11 | 0,96 ± 1,23 | 0,90 ± 0,08 | 0,84 ± 0,05 |
| DM, n (%) | 25 (6,20) | 6 (6,20) | 20 (42,50) | 5 (11,30) | 0 |
| Embarazo, n | 10 | 0 | 0 | 0 | 0 |
| Clasificación de Balthazar, n | |||||
| A | 13 | 6 | 0 | 6 | 1 |
| B | 30 | 4 | 2 | 8 | 3 |
| C | 20 | 14 | 9 | 4 | 0 |
| D | 18 | 7 | 6 | 0 | 2 |
| E | 22 | 9 | 2 | 2 | 0 |
| Antibióticos, n (%) | 226 (56,00) | 34 (35,40) | 16 (34,00) | 9 (20,00) | 9 (69,00) |
| CPRE, n (%) | 136 (33,70) | 5 (5,20) | 0 | 3 (6,80) | 13 (100) |
| Coledocolitiasis, n | 53 | 0 | 0 | 0 | 3 |
| Punción pancreática, n | 39 | 24 | 5 | 1 | 1 |
IMC: índice de masa corporal; ICC: índice cintura cadera; DM: diabetes mellitus; CPRE: colangiopancreatografía retrógrada endoscópica.
Se sospechó por clínica o imagen obstrucción biliar en 117 pacientes (19,30%), los cuales se sometieron a CPRE; se encontró coledocolitiasis en 53 pacientes, colédoco dilatado sin litos en 42 sujetos y en 22 individuos la CPRE fue normal.
Se administró antibióticos a 294 (48,60%), en 271 pacientes con fines profilácticos por sospecha de coledocolitiasis o por considerarlos portadores de PA grave. Los antibióticos utilizados fueron ampicilina-sulbactam en 104 pacientes, ofloxacino más metronidazol en 153 sujetos e imipenem en 37 individuos.
Punción pancreáticaSe realizó punción guiada por TAC en los casos con fiebre ≥ 38,0°C por más de 48 horas, leucocitosis ≥ 12.000 cel/mm3 o falla orgánica (FO) después del 7° día de evolución de la PA. Todas las muestras se procesaron para tinción de Gram y cultivo de bacterias y hongos. En total se puncionó el lecho pancreático y/o colecciones peripancreáticas en 70 pacientes (11,60%), en 32 se detectó infección pancreática incluyendo necrosis infectada y absceso pancreático. Dos pacientes con punción positiva no fueron operados, ya que mejoraron con tratamiento médico. En 23 punciones, la tinción de Gram fue positiva y en 28 punciones se obtuvo cultivo positivo: infección monomicrobiana 18/28 (64,00%) y polimicrobiana en 10/28 (36,00%). El organismo más frecuentemente aislado fue el Staphylococcus spp en 12 pacientes, Enterococcus faecalis en 7, Pseudomona aeruginosa en 4, Escherichia coli en 3, Acinetobacter en 3 y Streptococcus faecalis, Klebsiella pneumoniae, Stenotrophomona spp, Enterobacter cloacae y Candida albicans en un paciente cada uno, respectivamente.
CirugíaSe realizó necrosectomía pancreática abierta con colocación de drenajes en 32 pacientes, de los cuales 8 se operaron con diagnóstico de absceso pancreático. En 26 pacientes la cirugía se llevó a cabo en promedio a los 12 días del inicio de la PA, y la mortalidad fue del 37,50%. Ocho pacientes con diagnóstico de necrosis infectada se manejaron médicamente y fueron sometidos a cirugía después de la 3° semana de evolución, de éstos sólo un paciente falleció.
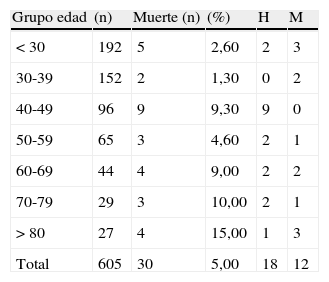
MortalidadLa mortalidad global fue del 5,00% (30 pacientes). Doce de estos pacientes fueron operados. Las causas de muerte se muestran en la tabla 2. De los fallecidos, 12 fueron mujeres y 18 hombres. La mortalidad fue de 2,60% en los pacientes por debajo de 30 años, de 1,30% entre los 30 y 39 años, 9,30% entre los 40 y 49 años, 4,60% entre los 50 y 59 años, 9,00% entre los 60 y 69 años, 10,00% entre los de 70 y 79 años y de 14,80% en los de arriba de 80 años (tabla 3).
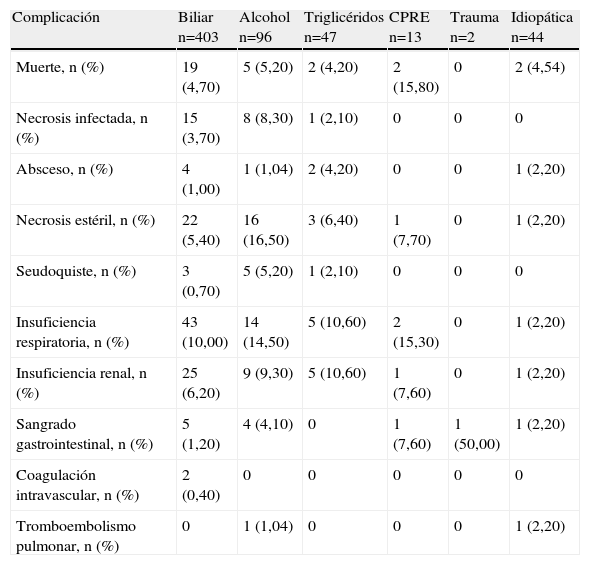
Nueve pacientes desarrollaron seudoquistes (1,50%) y 8 tuvieron abscesos pancreáticos (1,30%). Hubo complicaciones sistémicas en 87 pacientes (14,30%); las más frecuentes fueron insuficiencia respiratoria y falla renal aguda. Treinta y un pacientes (5,10%) desarrollaron más de una falla orgánica. Los pacientes con etiología alcohólica tuvieron una frecuencia mayor de necrosis, infección pancreática y mortalidad que las otras etiologías. Las características de las complicaciones por etiología se describen en la tabla 4.
Complicaciones de la pancreatitis aguda por etiología
| Complicación | Biliar n=403 | Alcohol n=96 | Triglicéridos n=47 | CPRE n=13 | Trauma n=2 | Idiopática n=44 |
| Muerte, n (%) | 19 (4,70) | 5 (5,20) | 2 (4,20) | 2 (15,80) | 0 | 2 (4,54) |
| Necrosis infectada, n (%) | 15 (3,70) | 8 (8,30) | 1 (2,10) | 0 | 0 | 0 |
| Absceso, n (%) | 4 (1,00) | 1 (1,04) | 2 (4,20) | 0 | 0 | 1 (2,20) |
| Necrosis estéril, n (%) | 22 (5,40) | 16 (16,50) | 3 (6,40) | 1 (7,70) | 0 | 1 (2,20) |
| Seudoquiste, n (%) | 3 (0,70) | 5 (5,20) | 1 (2,10) | 0 | 0 | 0 |
| Insuficiencia respiratoria, n (%) | 43 (10,00) | 14 (14,50) | 5 (10,60) | 2 (15,30) | 0 | 1 (2,20) |
| Insuficiencia renal, n (%) | 25 (6,20) | 9 (9,30) | 5 (10,60) | 1 (7,60) | 0 | 1 (2,20) |
| Sangrado gastrointestinal, n (%) | 5 (1,20) | 4 (4,10) | 0 | 1 (7,60) | 1 (50,00) | 1 (2,20) |
| Coagulación intravascular, n (%) | 2 (0,40) | 0 | 0 | 0 | 0 | 0 |
| Tromboembolismo pulmonar, n (%) | 0 | 1 (1,04) | 0 | 0 | 0 | 1 (2,20) |
CPRE: colangiopancreatografía retrógrada endoscópica.
Nuestra cohorte representa el mayor número de pacientes con PA reportados en México de un solo centro, hasta donde tenemos conocimiento. La incidencia y la etiología de la PA es variable en diversas poblaciones2,11,12. En el Reino Unido, se ha mantenido constante por periodos mayores de 30 años13. En Noruega14, la incidencia del primer ataque es de 20 por 100.000 habitantes, siendo la etiología biliar15 en el 48,50% y por alcohol en el 17,00%. En Italia, Grecia y China16 la etiología biliar es la más común, mientras que en Alemania y Francia es por alcohol. En la población hispana que reside en California2, la etiología biliar ocupa el primer lugar.
La causa más frecuente de PA en el centro de México es la biliar17, en nuestro estudio la etiología fue: biliar en el 66,60%, alcohol en el 15,90% (donde 98,90% eran varones) y por hipertrigliceridemia en el 7,80% (42,00% de ellos tenían diabetes).
Del grupo en general, 26,00% de los pacientes tenían síndrome metabólico y el 64,00% sobrepeso y/o obesidad por índice de masa corporal (IMC). Publicaciones previas han demostrado la asociación entre obesidad y gravedad de la PA, reportando mayor mortalidad entre los pacientes obesos18. El número de pacientes con PA de etiología no determinada fue del 7,20%. Este porcentaje disminuyó en los últimos años a un 4,00%, después de implementarse el uso del ultrasonido endoscópico en nuestro Hospital.
Recientemente, un meta-análisis realizado en 18 países europeos demostró un incremento de la mortalidad con la edad11. En nuestro estudio se observó que a mayor edad en los pacientes con etiología por alcohol, el porcentaje de mortalidad se incrementa.
La gravedad de la pancreatitisLas clasificaciones más usadas para determinar la gravedad de la PA son: los criterios de Ranson, APACHE II y los criterios de Atlanta, sin embargo, el valor de estos métodos para identificar pacientes con alto riesgo es cada vez más cuestionado. En la práctica, su utilidad radica en su alto valor predictivo negativo. Actualmente, los marcadores séricos relacionados con la respuesta inflamatoria sistémica y la falla orgánica han demostrado ser de utilidad como predictores de gravedad19. Publicaciones recientes han señalado que la puntuación de Ranson tiene menor utilidad que otras evaluaciones de gravedad20–22.
Manejo de la pancreatitis agudaEn nuestra Institución existe un protocolo de manejo de los pacientes con PA, en el cual se definen los parámetros de hidratación, analgesia, alimentación, uso de antibióticos, indicación de CPRE, punción pancreática y cirugía.
Los criterios tomográficos descritos por Balthazar23 clasifican la PA en 5 grados (A, B, C, D, E) en función al tamaño, contorno, densidad y existencia de enfermedad inflamatoria peripancreática, con o sin la presencia de una o más colecciones líquidas. La mayoría de nuestros pacientes correspondieron a una clasificación B. El mejor tiempo para realizar una TAC dinámica y determinar el grado de necrosis es después de las 72 horas de iniciado el cuadro clínico. La aplicación de la puntuación de severidad por TAC (> 5) tiene un valor predictivo positivo y negativo para mortalidad del 41,00% y 92,00%, respectivamente24. No obstante, es importante señalar que el grado de necrosis no correlaciona directamente con la presencia de falla orgánica25.
En los pacientes con PA y sospecha de coledocolitiasis26 y/o colangitis es una práctica aceptada realizar una CPRE27,28. En nuestro estudio el éxito de la CPRE fue del 94,00%; se encontraron litos en la vía biliar en el 40,00% y la vía biliar dilatada sin litos en el 30,00%, lo cual sugiere la posibilidad de haber pasado un lito antes del procedimiento.
Se realizó punción pancreática en 70 pacientes con sospecha de infección después del 7° día de evolución de la PA, según criterios previamente definidos en un estudio publicado por nuestro centro29. Se encontró necrosis infectada en el 46,00%. No hubo complicaciones relacionadas con la punción. Se ha señalado que el riesgo de infección pospunción es bajo29. En nuestra serie, se puncionaron 8 pacientes en más de una ocasión sin detectarse complicaciones. Los pacientes con Gram o cultivo positivos fueron sometidos a necrosectomía abierta y colocación de drenajes en forma inmediata al diagnóstico, con una mortalidad del 36,00%30,31. La cirugía urgente en la infección pancreática era una indicación aceptada a finales de la década de los 90's; diversos estudios incluso en pacientes mexicanos32, sustentaron el cambio en esta conducta. Actualmente, se recomienda la cirugía después de la 3° semana de evolución de la PA. La aplicación de técnicas de mínima invasión, endoscopia avanzada y la intervención radiológica han tomado un papel importante en este abordaje. Los últimos 8 pacientes de nuestro estudio con PA grave y necrosis fueron operados después de las 3 semanas de evolución; sólo uno de éstos falleció.
AntibióticosEl uso profiláctico de antibióticos ha tenido resultados contradictorios33–37. Al inicio de nuestro estudio no existía un consenso sobre esta conducta, motivo por el cual la mayoría de nuestros pacientes catalogados como graves recibieron antibióticos con esta indicación. En los pacientes con necrosis pancreática infectada se cultivó con más frecuencia cocos Gram positivos, probablemente relacionado con el uso de una quinolona en combinación con metronidazol33–37. Actualmente, la administración de antibióticos se reserva únicamente en casos de infección pancreática demostrada38–40; el imipenem parece tener los mejores resultados en la profilaxis41.
MortalidadLa mortalidad global y por PA grave en nuestra serie fue del 5,00% y 14,00%, respectivamente, cifras similares a las reportadas previamente en 2 estudios (4,20% y 11,80%)42. En Latinoamérica la mortalidad reportada es de 5,00% a 28,00%43,44. Recientemente, un meta-análisis que estudió datos de 18 países europeos demostró un incremento de la mortalidad con la edad11. En nuestro estudio los pacientes menores de 40 años tuvieron un bajo riesgo de muerte, al contrario de los mayores de 40 años y sobre todo en el grupo de > 80 años, donde la mortalidad fue del 15,00% (tabla 2). La sepsis fue la causa más común de muerte seguida de la falla orgánica múltiple. La mortalidad global en los últimos 2 años se mantuvo en un 5,00%, y la mortalidad de los pacientes intervenidos quirúrgicamente disminuyó al 10,00%. Presumiblemente esta disminución en la mortalidad se debió a la mejoría de la atención en la terapia intensiva como resultado del mejor conocimiento de la historia natural de la PA, así como al tiempo y tipo de intervención quirúrgica45,46.
Las desventajas de nuestro estudio fueron el hecho de que se realizó en un solo centro y por el periodo de transición entre conductas antiguas y nuevas, se emplearon diferentes conductas de tratamiento; pero a pesar de esto, consideramos que representa de manera adecuada a la población del noreste de México con PA.
ConclusionesLa causa más frecuente de PA en nuestros pacientes es la etiología biliar, seguida de la alcohólica. La mortalidad es semejante a la reportada en la literatura médica y se incrementa con la edad. En futuros estudios se deberá evaluar el impacto clínico de las nuevas recomendaciones internacionales para la evaluación inicial de la gravedad y del tratamiento a seguir.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.
FinanciamientoEl financiamiento de este proyecto se obtuvo con recursos propios del Servicio de Gastroenterología, Departamento de Medicina Interna, Hospital Universitario “Dr. José Eleuterio González”, Monterrey, N.L. México.
Agradecemos a la Dra. Brenda Esqueda Eguia por su valiosa contribución en la revisión del manuscrito.