Se han definido 3 subtipos de acalasia mediante manometría esofágica de alta resolución: el subtipo i no muestra presurización al deglutir, el subtipo ii presenta presión isobárica pan-esofágica incrementada y el subtipo iii muestra contracciones no isobáricas espásticas en el esófago distal. Los estudios que describen a los subtipos de acalasia basados en hallazgos radiográficos, síntomas clínicos y puntajes de estasis son limitados.
ObjetivoDeterminar las diferencias en los síntomas clínicos, hallazgos radiográficos, y puntajes de estasis para los 3 subtipos de acalasia.
MétodosLos pacientes sometidos a la manometría esofágica de alta resolución recibieron un cuestionario sobre síntomas actuales y tratamientos anteriores que preguntaba acerca de la presencia de síntomas y su severidad. Antes de la manometría esofágica de alta resolución se realizaron esofagogramas con contraste de bario para evaluar el diámetro esofágico máximo. Los puntajes de estasis se calcularon utilizando los patrones de tránsito en la manometría esofágica de alta resolución.
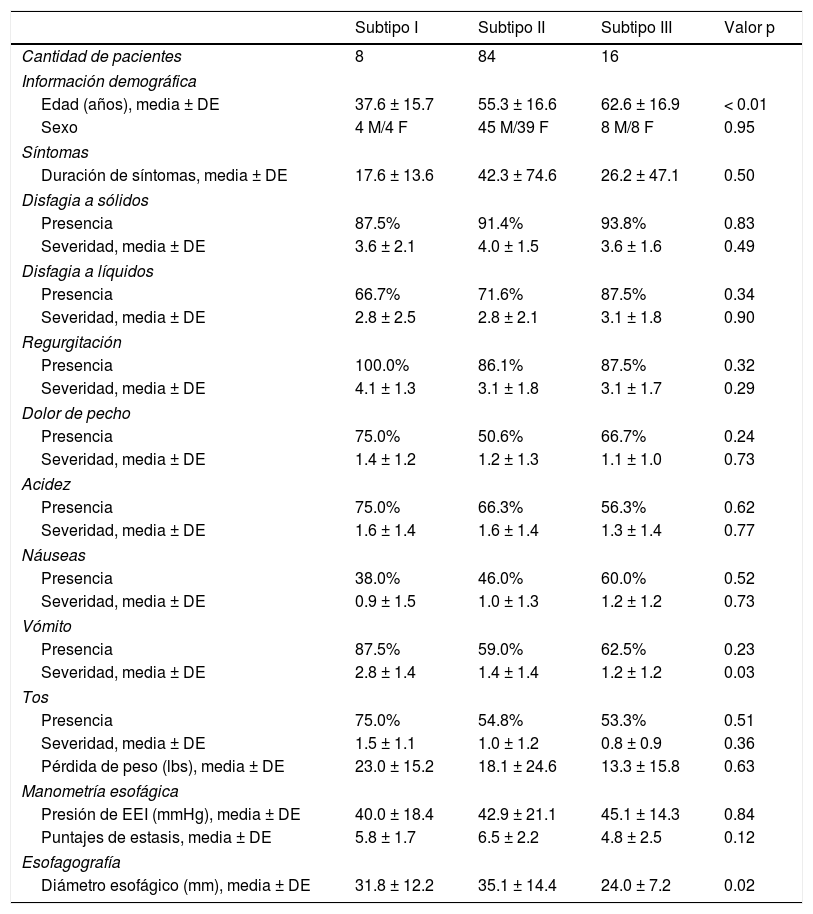
ResultadosSe incluyó en el estudio a 108 pacientes con diagnóstico de acalasia por medio de manometría esofágica de alta resolución (n=8, subtipo i; n=84, subtipo ii; n=16, subtipo iii) dentro del periodo 1/2012-6/2015. La distribución por sexos fue similar entre los subtipos. La edad de los pacientes fue menor para el subtipo i (38±16 años), comparado con los subtipos ii (55±17 años) y iii (63±17 años) (p=0.03). Los síntomas esofágicos entre los subtipos no difirieron en cuanto a severidad de nausea, dolor de pecho, tos y acidez, a excepción de la severidad incrementada del vómito en el subtipo i (2.8±1.4 vs. 1.4±1.4 vs. 1.2±1.2, p<0.01). Se observó una diferencia radiográfica significativa en la dilatación esofágica entre los subtipos ii y iii (35.1±14.4 vs. 24.0±7.2mm, p=0.023). Los puntajes de estasis no difirieron significativamente entre los subtipos.
ConclusionesLos subtipos de acalasia presentan síntomas clínicos similares, a excepción del incremento de la severidad del vómito en el subtipo i. El diámetro esofágico máximo en el subtipo ii fue significativamente mayor que en el subtipo iii. Los puntajes de estasis esofágica fueron similares. Por lo tanto, la manometría esofágica de alta resolución es esencial en la valoración de los subtipos de acalasia.
Three subtypes of achalasia have been defined through high-resolution esophageal manometry: subtype i shows no pressurization with swallows, subtype ii has increased isobaric panesophageal pressure, and subtype iii has distal esophageal spastic non-isobaric contractions. Studies describing the subtypes based on radiographic findings, clinical symptoms, and stasis scores are limited.
AimTo determine the differences in clinical symptoms, radiographic findings, and stasis scores for the 3 achalasia subtypes.
MethodsPatients undergoing high-resolution esophageal manometry received a questionnaire about current symptoms and previous treatments. The questions included the presence of symptoms and their severity. Barium swallow tests were performed before the high-resolution esophageal manometry study to evaluate the maximum esophageal diameter. Stasis scores were calculated using the transit patterns on high-resolution esophageal manometry.
ResultsOne hundred and eight patients with high-resolution esophageal manometry diagnosis of achalasia (n=8, subtype i; n=84, subtype ii; n=16, subtype iii) within the time frame of 1/2012-6/2015 were included in the study. Sex distribution was similar between the subtypes. Patient age was younger for subtype i (38±16 years), compared with subtypes ii (55±17 years) and iii (63±17 years) (P=.03). Esophageal symptoms did not differ between subtypes regarding the severity of nausea, chest pain, coughing, and heartburn, except for increased vomiting severity in subtype i (2.8±1.4 vs. 1.4±1.4 vs. 1.2±1.2, P<.01). A significant radiographic difference in esophageal dilation was seen between subtypes ii and iii (35.1±14.4 vs. 24.0±7.2mm, P=.023). Stasis scores did not significantly differ between the subtypes.
ConclusionsAchalasia subtypes had similar clinical symptoms, except for increased vomiting severity in subtype i. The maximum esophageal diameter in subtype ii was significantly greater than in subtype iii. Esophageal stasis scores were similar. Thus, high-resolution esophageal manometry remains essential in assessing achalasia subtypes.
La acalasia es un trastorno de motilidad esofágica, descrita originalmente en 1674 por Sir Thomas Willis. Él observó «vómito» persistente en un paciente cuyo tratamiento para la dilatación de la obstrucción de la unión gastroesofágica (UGE) involucraba un hueso de ballena1-3. El síntoma clínico distintivo es la disfagia a los sólidos y a menudo a los líquidos4. Síntomas adicionales incluyen la regurgitación y el dolor de pecho5.
La valoración inicial de los síntomas clínicos es realizada generalmente con un esofagograma con bario, el cual puede mostrar aperistalsis y dilatación esofágica, o la apariencia clásica de «pico de ave»5,6. La manometría esofágica se ha vuelto el patrón de referencia para el diagnóstico, con los hallazgos clásicos de una falla en la relajación del esfínter esofágico inferior (EEI) y aperistalsis esofágica5,6. Utilizando la manometría esofágica de alta resolución (MEAR), el diagnóstico de acalasia ha evolucionado con la clasificación de 3 subtipos clínicos7-9. El subtipo i no muestra presurización al deglutir, el subtipo ii presenta presión isobárica panesofágica incrementada y el subtipo iii tiene contracciones no isobáricas espásticas en el esófago distal5-10. Recientemente, el subtipo ii ha mostrado tener resultados favorables con la dilatación neumática o la miotomía de Heller laparoscópica, mientras que el subtipo iii tiene los resultados menos favorables11.
Se han realizado estudios limitados comparando las características clínicas de los subtipos MEAR de la acalasia, con diferencias sutiles que incluyen edades más avanzadas de los pacientes con subtipo iii y síntomas clínicos más severos12-14. Hallazgos previos han indicado una etiología diferente para el subtipo iii o hasta una progresión de la enfermedad de subtipo ii a subtipo i. Estos estudios tempranos han sido limitados por la pequeña cantidad de casos de acalasia.
El objetivo del presente estudio fue determinar las diferencias en los síntomas clínicos y en los hallazgos radiológicos para los 3 subtipos de acalasia. Quisimos determinar si los subtipos MEAR podrían ser diferenciados basándose en síntomas, patrones de tránsito o hallazgos radiográficos.
Materiales y métodosPacientesUn total de 108 pacientes diagnosticados con acalasia por medio de la MEAR en el periodo de enero del 2012 a junio del 2015 en el Temple University Hospital fueron incluidos en el estudio. Antes de someterse a la MEAR, se le dio a cada paciente un cuestionario evaluando los síntomas clínicos actuales, medicamentos y tratamientos. Los pacientes previamente tratados con dilatación neumática, miotomía de Heller laparoscópica o miotomía endoscópica peroral (POEM, por sus siglas en inglés) fueron excluidos. El cuestionario se diseñó para identificar la presencia de síntomas y su severidad basado en una escala de 0 a 4, expresado en ese orden como ninguno, leve, moderado, severo y muy severo. La frecuencia de disfagia y regurgitación se basó en una escala de 1 a 5, descrita en ese orden como raramente, varias veces al mes, varias veces a la semana, al menos una vez al día y con cada comida. Los síntomas de vómito se definieron claramente y se diferenciaron de la regurgitación en la encuesta.
Protocolo de la manometría esofágica de alta resoluciónSe estudió a los pacientes después de un ayuno nocturno de al menos 8 h previo al estudio. El paciente estaba en posición vertical y el catéter MEAR se insertó vía intubación nasal. El paciente fue entonces colocado en la posición supina. Se avanzó el catéter hacia el estómago y ambos esfínteres esofágicos, superior e inferior, se observaron (ManoScan™ HRM, Given Imaging, Yokneam, Israel). Después de esperar 5min a que el catéter se equilibrara a la temperatura corporal, se realizó un registro basal de 30 s para obtener la presión basal de la UGE. Se realizaron 12 degluciones húmedas, separadas por intervalos de 30 s, de 5cc de solución salina normal a temperatura ambiente. Siguiendo el registro adecuado, se removió el catéter y los perfiles de presión se analizaron (ManoView™, Given Imaging, Yokneam, Israel). La presión del EEI, la presión del esfínter esofágico superior (EES) y las contracciones del cuerpo esofágico fueron determinadas. Los estudios se categorizaron de acuerdo con la clasificación de Chicago para la determinación de subtipos15.
Puntajes de estasisLos puntajes de estasis se calcularon utilizando los patrones de tránsito para cada deglución individual en las vistas de las gráficas de contornos a color de la prueba de manometría de alta resolución con impedancia. La longitud del esófago, extendiéndose desde el punto central del EES al EEI, se dividió en 3 segmentos iguales (proximal, medio, y distal). Se observó la impedancia en cada segmento esofágico y se le asignó un puntaje (0=sin estasis, 4=muy severa). La suma de estas generó el puntaje total para cada deglución (máximo de 12). Subsecuentemente, se calculó el puntaje total de todas las degluciones y se dividió por la cantidad de degluciones que el paciente completó, produciendo un «puntaje de estasis» final para el estudio entero. Nuestro instituto no contó con la manometría con impedancia hasta el 2013, por lo que no todos los pacientes tuvieron esta valoración.
Esofagografía con contraste de barioDurante la evaluación inicial de pacientes ambulatorios en el Temple University Hospital, la mayoría de los pacientes se sometieron a una prueba de esofagografía con contraste. Las pruebas se realizaron con el paciente en posición vertical e ingiriendo la solución de bario, seguido por una serie de rayos X o fluoroscopia. Se utilizó la cantidad de solución de bario necesaria para lograr imágenes adecuadas. La tolerancia a la solución de bario fue variable, dependiendo de la severidad de la condición del paciente. Si la indicación para el estudio era disfagia, se realizaron al menos 5 degluciones para evaluar la motilidad. Una vez confirmado el diagnóstico de subtipo de acalasia, se midió el diámetro esofágico máximo entre la carina traqueal y el EEI.
Análisis estadísticoLos datos fueron registrados en Microsoft Excel y transferidos al programa SPSS versión 22 (IBM Corporation, Somers, NY, EE. UU.). Los resultados se expresaron como porcentajes o media±desviación estándar. Se utilizaron la prueba de la chi al cuadrado de Pearson y la prueba exacta de Fisher para las variables categóricas. Se empleó el coeficiente de correlación de Spearman para los datos no paramétricos para determinar una asociación entre 2 variables ordenados. La prueba de Kruskal-Wallis se utilizó para los datos no paramétricos de 3 grupos de una variable independiente sobre variables dependientes ordinales. Se realizó un análisis unilateral de varianza de los datos que tenían una distribución normal. Los valores p menores que 0.05 se consideraron estadísticamente significativos.
ResultadosPacientesUn total de 108 pacientes diagnosticados con acalasia por medio de la MEAR (n=8, subtipo i; n=84, subtipo ii; n=16, subtipo iii) dentro del periodo de 1/2012-6/2015 se incluyeron en el estudio. Los pacientes con subtipo i eran más jóvenes (38±16 años), comparados con aquellos con subtipos ii (55±17 años) (p=0.02) y iii (63±17 años) (p<0.01), con diferencias estadísticamente significantes. La distribución por sexos entre los subtipos era similar (p=NS). La duración promedio de síntomas entre los subtipos fue de 37.9±68.3 meses.
SíntomasNo hubo una diferencia significativa en la presencia de síntomas esofágicos de náuseas, dolor de pecho, acidez y tos (tabla 1). La severidad de disfagia con sólidos y líquidos fue similar entre todos los subtipos (p=NS). La frecuencia de regurgitación, localización de disfagia esofágica, dolor de pecho, y la presencia/cantidad de pérdida de peso no difirieron significativamente entre los subtipos. Al comparar la severidad del vómito, estuvo incrementada en el subtipo i comparado con los subtipos ii y iii (2.8±1.4 vs. 1.4±1.4 vs. 1.2±1.2, p=0.03). Datos insuficientes para el síntoma de regurgitación no permitieron un análisis debido. No hubo una diferencia significativa en la comparación de la duración sintomática con el subtipo diagnosticado (17.6±13.7 vs. 42.3±74.6 vs. 37.9±68.3, p=0.50).
Subtipos de acalasia: demográficos, síntomas, manometría esofágica e impedancia y esofagografía
| Subtipo I | Subtipo II | Subtipo III | Valor p | |
|---|---|---|---|---|
| Cantidad de pacientes | 8 | 84 | 16 | |
| Información demográfica | ||||
| Edad (años), media ± DE | 37.6 ± 15.7 | 55.3 ± 16.6 | 62.6 ± 16.9 | < 0.01 |
| Sexo | 4 M/4 F | 45 M/39 F | 8 M/8 F | 0.95 |
| Síntomas | ||||
| Duración de síntomas, media ± DE | 17.6 ± 13.6 | 42.3 ± 74.6 | 26.2 ± 47.1 | 0.50 |
| Disfagia a sólidos | ||||
| Presencia | 87.5% | 91.4% | 93.8% | 0.83 |
| Severidad, media ± DE | 3.6 ± 2.1 | 4.0 ± 1.5 | 3.6 ± 1.6 | 0.49 |
| Disfagia a líquidos | ||||
| Presencia | 66.7% | 71.6% | 87.5% | 0.34 |
| Severidad, media ± DE | 2.8 ± 2.5 | 2.8 ± 2.1 | 3.1 ± 1.8 | 0.90 |
| Regurgitación | ||||
| Presencia | 100.0% | 86.1% | 87.5% | 0.32 |
| Severidad, media ± DE | 4.1 ± 1.3 | 3.1 ± 1.8 | 3.1 ± 1.7 | 0.29 |
| Dolor de pecho | ||||
| Presencia | 75.0% | 50.6% | 66.7% | 0.24 |
| Severidad, media ± DE | 1.4 ± 1.2 | 1.2 ± 1.3 | 1.1 ± 1.0 | 0.73 |
| Acidez | ||||
| Presencia | 75.0% | 66.3% | 56.3% | 0.62 |
| Severidad, media ± DE | 1.6 ± 1.4 | 1.6 ± 1.4 | 1.3 ± 1.4 | 0.77 |
| Náuseas | ||||
| Presencia | 38.0% | 46.0% | 60.0% | 0.52 |
| Severidad, media ± DE | 0.9 ± 1.5 | 1.0 ± 1.3 | 1.2 ± 1.2 | 0.73 |
| Vómito | ||||
| Presencia | 87.5% | 59.0% | 62.5% | 0.23 |
| Severidad, media ± DE | 2.8 ± 1.4 | 1.4 ± 1.4 | 1.2 ± 1.2 | 0.03 |
| Tos | ||||
| Presencia | 75.0% | 54.8% | 53.3% | 0.51 |
| Severidad, media ± DE | 1.5 ± 1.1 | 1.0 ± 1.2 | 0.8 ± 0.9 | 0.36 |
| Pérdida de peso (lbs), media ± DE | 23.0 ± 15.2 | 18.1 ± 24.6 | 13.3 ± 15.8 | 0.63 |
| Manometría esofágica | ||||
| Presión de EEI (mmHg), media ± DE | 40.0 ± 18.4 | 42.9 ± 21.1 | 45.1 ± 14.3 | 0.84 |
| Puntajes de estasis, media ± DE | 5.8 ± 1.7 | 6.5 ± 2.2 | 4.8 ± 2.5 | 0.12 |
| Esofagografía | ||||
| Diámetro esofágico (mm), media ± DE | 31.8 ± 12.2 | 35.1 ± 14.4 | 24.0 ± 7.2 | 0.02 |
En la comparación del diámetro esofágico máximo (n=6, subtipo i; n=63, subtipo ii; n=14, subtipo iii), hubo una diferencia significativa entre el subtipo ii y iii (35.1±14.4 vs. 24.0±7.2mm, p=0.023) y ninguna diferencia con el subtipo i (31.8±12.2mm, p=NS).
Estasis esofágicaUn total de 80 estudios de manometría fueron calificados para el grado de estasis esofágica, dado que 32 estudios no pudieron ser calificados debido a la falta de datos de impedancia. Los puntajes de estasis fueron similares entre los subtipos (5.8±1.7 vs. 6.5±2.2 vs. 4.8±2.5, p=NS). Estos valores fueron comparables con nuestro estudio anterior, el cual mostró valores normales promediando 0.416. Se compararon los puntajes de estasis con la disfagia a sólidos (r=0.095; p=0.416), disfagia a líquidos (r=0.137; p=0.248) y la severidad del vómito (r=0.081; p=0.486), sin relaciones significantes.
DiscusiónEl presente estudio de pacientes con acalasia muestra que los subtipos MEAR de acalasia presentaron síntomas clínicos similares, a excepción de la severidad del vómito, la cual fue mayor en el subtipo i. El diámetro esofágico máximo en el subtipo ii fue significativamente mayor que aquel del subtipo iii. Los puntajes de estasis esofágica fueron similares. Por lo tanto, la MEAR continúa siendo esencial en la valoración de subtipos de acalasia, dado que los síntomas clínicos y los hallazgos radiográficos no diferencian los 3 subtipos de manera confiable.
La acalasia es una condición relativamente rara con una distribución similar por edades y sexo. Anteriormente, la distribución por edades se ha observado ser bimodal o de tener un riesgo incrementado conforme avanza la edad, dependiendo del estudio6,17. Los estudios anteriores no diferenciaban entre subtipos. Se realizaron 2 estudios retrospectivos recientes que tuvieron una comparación de subtipos similares. Un estudio en Arabia Saudita incluyó a 32 pacientes diagnosticados con acalasia. No hubo diferencia significativa entre edades y el subtipo i presentaba la edad más baja con 34.8±12.2 años. En comparación, en un estudio francés que incluyó a 169 pacientes, las edades eran similares en los subtipos i y ii, y los pacientes con subtipo iii eran significativamente mayores14. En el presente estudio, los pacientes con subtipo i eran significativamente más jóvenes que los pacientes con subtipo ii y iii. Una posible explicación de esto es que el subtipo i pueda progresar a subtipo ii, pero la falta de contractilidad encontrada en el subtipo i indica que es una manifestación más tardía de la enfermedad. Los síntomas, más que la edad, podrían ser los desencadenantes para la presentación. La variación de edades debe de considerarse en relación con los hallazgos del estudio anterior, así como a la cantidad pequeña de pacientes con subtipo i en el presente estudio.
En la serie de casos de pacientes con acalasia presentada aquí, el subtipo de acalasia predominante fue el subtipo ii. Esta cohorte predominante de subtipo ii es similar a aquellas de otros estudios, con algunas variaciones observadas en los análisis más pequeños12-14. En un estudio llevado a cabo en la India que comparó la dilatación por globo neumático y los resultados, los subtipos ii y iii fueron equitativamente prevalentes. El subtipo iii fue generalmente el menos prevalente, con algunos estudios mostrando lo mismo para el subtipo i, lo cual fue consistente con el presente estudio12-14,18. Un estudio reciente por Rohof et al. incluyó a 176 pacientes con acalasia y utilizó un puntaje de Eckardt igual a o menor que 3 para determinar el éxito del tratamiento. La tasa de éxito con la dilatación neumática fue significativamente más alta en el subtipo ii, comparada con los otros subtipos, y la miotomía de Heller laparoscópica se consideró como mejor tratamiento probable en el subtipo iii11. Previo a este hallazgo, existía poca variación en el manejo con respecto a la determinación del subtipo de acalasia y se requería de mayor consideración de los hallazgos antes del manejo diagnóstico.
Los síntomas de acalasia están presentes típicamente durante años antes del diagnóstico y del tratamiento. El presente estudio mostró un promedio de 38 semanas de presentación sintomática antes del diagnóstico. Los síntomas iniciales pueden ser vagos y el síntoma cardinal es la disfagia, la cual puede progresar de disfagia sólida a líquida. La regurgitación que no responde al tratamiento adecuado con inhibidores de la bomba de protones es otro hallazgo consistente4. Otros síntomas clínicos incluyen vómito, tos, náuseas, pérdida de peso y dolor de pecho5. La presencia de síntomas fue similar en la comparación de subtipos, a excepción del incremento en la severidad del vómito en el subtipo i. Los pacientes con acalasia pueden presentarse con vómito, el cual, en retrospectiva, es ocasionalmente la regurgitación de productos alimenticios no digeridos por el esófago. Sin embargo, la diferenciación clínica entre subtipos es difícil cuando existe una variación sintomática limitada. La presencia de síntomas se evaluó en otros estudios, más no su severidad. En 2 estudios previos, el dolor de pecho estuvo presente con más consistencia en el subtipo iii, lo cual no se observó en nuestro estudio11,12. En un estudio reciente, se describió un patrón similar de pérdida de células ganglionares, pero con mayor cantidad en el subtipo i que en el subtipo ii, y existía especulación en cuanto a la progresión de un subtipo a otro19. En el presente estudio, no hubo diferencia significativa cuando se comparó la duración sintomática con el subtipo diagnosticado.
Dependiendo de los síntomas del paciente, la esofagografía con contraste puede preceder a la MEAR. Una apariencia de «pico de ave», aperistalsis y dilatación esofágica son hallazgos radiográficos indicativos de acalasia5. La dilatación esofágica máxima medida en el tercer segmento distal del esófago fue significativamente más amplia en el subtipo ii, en comparación con el subtipo iii. Sin embargo, no se observó alguna diferencia al comparar los subtipos ii y iii con el subtipo i. Esto es contrario a otros estudios, que encontraron al subtipo i significativamente más amplio que el subtipo iii13. Las imágenes utilizadas fueron retrospectivas y varias de ellas no fueron esofagogramas con contraste cronometradas dedicadas, lo cual fue una limitación de nuestro estudio.
El puntaje de estasis es una característica novedosa en nuestro instituto que ayuda a diferenciar estos subtipos. Un estudio reciente por Midani et al. incluyó a 44 pacientes sometidos a la MEAR con los patrones de flujo evaluados por medio de las vistas de las gráficas de contorno a color. La valoración del puntaje de estasis mostró que un 57% de los pacientes presentaban tránsito normal. Otros hallazgos de la manometría incluyeron puntajes de estasis de esófago de cascanueces (n=4), esófago en martillo neumático (n=6), acalasia (n=2) y peristalsis ausente (escleroderma, n=1). Los patrones de puntajes de estasis severa se observaron en la acalasia y la peristalsis ausente. Se observó la presencia de estasis en la evaluación de la manometría normal y anormal, y estos patrones adicionales fueron útiles en la determinación de terapias. El presente estudio empleó esta metodología en la diferenciación de subtipos de acalasia.
De un puntaje máximo de 12, el puntaje de estasis promedio entre todos los pacientes con acalasia fue de 6.2±2.3. Esto fortalece a los estudios anteriores en nuestro centro que utilizaban el puntaje de estasis, los cuales demostraron que los pacientes con acalasia tenían puntajes de estasis significativamente más altos que los pacientes con otros hallazgos de dismotilidad en la MEAR. Los pacientes con peristalsis ausente, como es visto en la escleroderma, fueron la excepción. Esto indica que en la acalasia aún permanecen contracciones que impulsan el bolo hacia abajo hacia el esófago distal, lo cual, en forma notoria, no se encuentra en los estados de peristalsis ausente. No hubo diferencias significativas en los puntajes de estasis entre los diferentes subtipos. Esto es consistente con el estado de aperistalsis de cada subtipo.
Las diferencias variantes en la presentación y el diagnóstico fueron menores. Una debilidad del presente estudio fue la cantidad limitada de casos de subtipos i y iii de acalasia en la cohorte. La esofagografía con contraste fue un estudio complementario para la evaluación del diagnóstico inicial. Con respecto a los desenlaces de nuestro estudio, el manejo de los pacientes permaneció sin cambio, aún después del diagnóstico del subtipo de acalasia.
En conclusión, el subtipo ii de acalasia fue el subtipo más común en la cohorte de pacientes con acalasia del presente estudio. Los síntomas clínicos fueron similares en gran medida, a excepción de la severidad incrementada del vómito en el subtipo i. El diámetro máximo del esófago fue más grande en el subtipo ii que en el subtipo iii. En general, los síntomas clínicos, los hallazgos radiográficos y los puntajes de estasis fueron insuficientes para la distinción de los subtipos de acalasia. Por lo tanto, la MEAR continúa siendo una herramienta esencial en la valoración de este trastorno de motilidad.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónNo se recibió patrocinio de ningún tipo para llevar a cabo este estudio.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.