La obesidad es una enfermedad crónica y compleja que afecta a millones de individuos. En la última década se ha presentado un aumento notable de ésta y del sobrepeso en niños de todo el mundo.1-3 La obesidad suele iniciarse en la infancia y la adolescencia por un desequilibrio entre la ingestión y el gasto energético. En su origen participan factores genéticos y ambientales que determinan un trastorno metabólico que conduce a la acumulación excesiva de grasa corporal para el valor esperado de acuerdo a sexo, talla y edad.
¿ Evaluación clínica y nutricia del niño con sobrepeso y obesidad
Antropometría
Uno de los índices más accesibles y prácticos para establecer la presencia de sobrepeso y obesidad en mayores de dos años, con una correlación positiva con la adiposidad corporal, es el índice de masa corporal (IMC) que se obtiene dividiendo el peso en kilogramos sobre la talla en metros al cuadrado.4,5 Este índice se correlaciona, además, con el indicador de peso para la talla, con el IMC en la edad adulta y con factores de riesgo de enfermedad cardiometabólica (prediabetes, dislipidemia y enfermedad cardiovascular), según lo divulgado por numerosas publicaciones de estudios transversales y de seguimiento a largo plazo.6 De acuerdo al Centro de Control de Enfermedades (CDC)7 de Estados Unidos se define sobrepeso en niños y adolescentes al IMC entre los percentiles 85 y 94, y obesidad si éste es igual o mayor al percentil 95 para edad y sexo.8 Dado que en adolescentes el percentil 95 del IMC podría ser ≥ 30 kg/m2 (punto de corte para definir obesidad en el adulto), para establecer el diagnóstico debe utilizarse el índice menor. Para definir el término de obesidad extrema se utiliza el percentil 99 (que corresponde a un IMC entre 30 y 32 kg/m2 en niños de 10 a 12 años y ≥ 34 kg/m2 en aquellos de 12 a 14 años); estos pacientes requieren evaluación y tratamiento individualizado de las comorbilidades ya que su riesgo cardiometabólico es significativamente mayor.
Debido a que el IMC es un índice que por sí mismo no refleja el grado de adiposidad y la distribución de la grasa, la circunferencia de cintura (CC) ha sido utilizada como un parámetro que se correlaciona positivamente con el grado de adiposidad abdominal cuando se compara con el estándar de oro que es la resonancia magnética. La CC representa el índice de mayor riesgo para el desarrollo de enfermedad cardiometabólica.9,10 Para obtenerla se debe localizar el punto medio entre el borde lateral de la última costilla y el borde superior lateral de la cresta ilíaca y a este nivel realizar la medición del perímetro abdominal. Existen valores percentilares de referencia publicados en población méxico-americana.11
La mayoría de las definiciones de síndrome metabólico en población pediátrica considera como criterio de riesgo una CC mayor o igual al percentil 90. El cálculo del índice cintura/talla (ICT) puede ser de utilidad y no requiere valores de referencia de CC. Se ha propuesto de manera general que un ICT ≥ 0.5 conlleva a riesgo cardiometabólico.12 La CC debe ser incluida como un parámetro de evaluación de bienestar en el paciente pediátrico en la consulta de seguimiento.
La evaluación del niño con sobrepeso u obesidad debe identificar las causas tratables y comorbilidades.4,5 La evaluación debe incluir historia clínica completa y examen físico, además de estudios de laboratorio y radiológicos, que pueden obtenerse del expediente del paciente.
¿ Historia clínica
Debe incluir la edad de aparición del sobrepeso e información sobre la alimentación del niño y los hábitos de ejercicio. La edad de inicio es útil para distinguir la sobrealimentación de las causas genéticas del exceso de peso ya que el sobrepeso sindrómico a menudo comienza antes de los dos años de edad. La información de la dieta y la historia de la actividad pueden identificar áreas potenciales de intervención.4
En la historia clínica del paciente con obesidad es de suma importancia la valoración del estilo de vida. Identificar los hábitos de alimentación es crucial en estos casos; es conveniente crear habilidades para obtener la mayor información posible tanto de parte del paciente como de sus familiares, ya que existen situaciones en las cuales éste sesga sus respuestas por miedo al regaño. Entre los métodos útiles en el consultorio para evaluar los hábitos de alimentación se encuentran los siguientes:5, 13-15
Recordatorio de 24 horas: Se debe obtener información lo más detallada posible en cuanto al número de comidas, tipo de alimentos ingeridos, preparación de los mismos y tamaño de las porciones. Es conveniente indagar el consumo de alimentos tanto sólidos como líquidos, así como de suplementos alimenticios, ya que en ocasiones éstos no son considerados como comida por parte de los pacientes. La evaluación debe contemplar tanto los días de escuela como los fines de semana.
Frecuencia del consumo de alimentos: Se identifica la frecuencia del consumo de grupos de alimentos específicos, tanto los considerados "saludables" (frutas, verduras, etc.) como los que, en exceso, aumentan el riesgo de obesidad por su alta densidad energética (bebidas endulzadas, frituras, etc.).
Es importante identificar patrones familiares relacionados con la alimentación, como quién prepara los alimentos, si el niño recibe dinero para comprar comida en la escuela, si desayuna en casa o no, con quiénes come el niño, sitio específico de la casa (cocina, recámara, frente al televisor), y consumo de alimentos en la calle o restaurantes, entre otros aspectos. Además, resulta útil tratar de identificar los alimentos con alta densidad energética y escaso contenido de otros nutrimentos a fin de que puedan ser eliminados de la dieta, reducidos o reemplazados (por ejemplo, jugos, sodas);4,16 y conocer el tipo de alimentos y entorno durante sus tiempos de comida ya que en ocasiones los niños y adolescentes se sienten incapaces de controlar el consumo de grandes cantidades de alimentos, actitud que a la larga puede derivar en el desarrollo de algún trastorno de la conducta alimentaria.17
La valoración de la actividad física ayuda a identificar la condición y limitaciones físicas de los pacientes, las barreras psicosociales para realizar actividades y los hábitos que deberán ser modificados. Esta valoración se puede realizar mediante un interrogatorio que indague el tiempo y la frecuencia con que se realizan actividades dinámicas (educación física en la escuela, juego activo, deportes extraescolares, etc.) y sedentarias (tiempo frente al televisor, uso de videojuegos, tareas escolares, tiempo y tipo de transporte, cantidad y calidad del sueño, etc.). Se puede efectuar un recordatorio de 24 horas similar a lo que se realiza para los hábitos de alimentación aunque en este caso sobre todas las actividades dinámicas y sedentarias, tomando en cuenta días de escuela y fines de semana. Existen también medidas objetivas para valorar la actividad física, como el uso de acelerómetros o podómetros, y pruebas de condición física que pueden ser utilizadas para la valoración inicial y la progresión durante el tratamiento.18
En el interrogatorio de la historia clínica sobre la actividad física se debe incluir:4
La identificación de los inconvenientes para caminar o ir en bicicleta a la escuela.
El tiempo empleado en el juego.
La frecuencia, duración e intensidad de la actividad física durante el receso escolar ("recreo") y durante la clase de educación física.
Las actividades después de clases y los fines de semana.
El tiempo invertido en ver televisión, videos y videojuegos, así como en estar frente a la computadora.
Además de los hábitos de alimentación, es necesario investigar el uso de medicamentos relacionados con la obesidad, como corticoesteroides, progestágenos, valproato de magnesio y antipsicóticos, entre otros.19
Antecedentes familiares: El riesgo de comorbilidad de la obesidad está fuertemente relacionado con la historia familiar de esta morbilidad, sea el niño un miembro por consanguinidad de la familia que tiene exceso de peso o adoptado.20 La obesidad en uno o ambos padres es un predictor importante de persistencia de esta condición hasta la edad adulta.21 De esta manera, la historia familiar debe incluir información sobre la obesidad en familiares de primer grado (padres y hermanos), así como sobre las comorbilidades comunes (enfermedades cardiovasculares, hipertensión, diabetes, enfermedad hepática o biliar e insuficiencia respiratoria) en parientes de primero y segundo grado (abuelos, tíos, tías, medios hermanos, sobrinos y sobrinas).
Antecedentes perinatales: Pueden condicionar una programación metabólica de riesgo para el desarrollo de obesidad y enfermedades metabólicas por lo que es importante identificar antecedentes como: Exposición intrauterina a diabetes y obesidad maternas, complicaciones en el embarazo como preeclampsia o eclampsia, peso al nacer, ganancia de peso en los primeros años de vida y alimentación durante la misma etapa.22
Historia psicosocial: Debe incluir información relativa a:
Depresión (desesperanza, tristeza, cambios en el apetito) y trastornos del sueño.
La escuela y la sociabilidad del niño (indagar si tiene amigos, si es objeto de bromas).
Consumo de tabaco o tabaquismo pasivo, ya que representa un mayor riesgo para alteraciones cardiovasculares.9,23
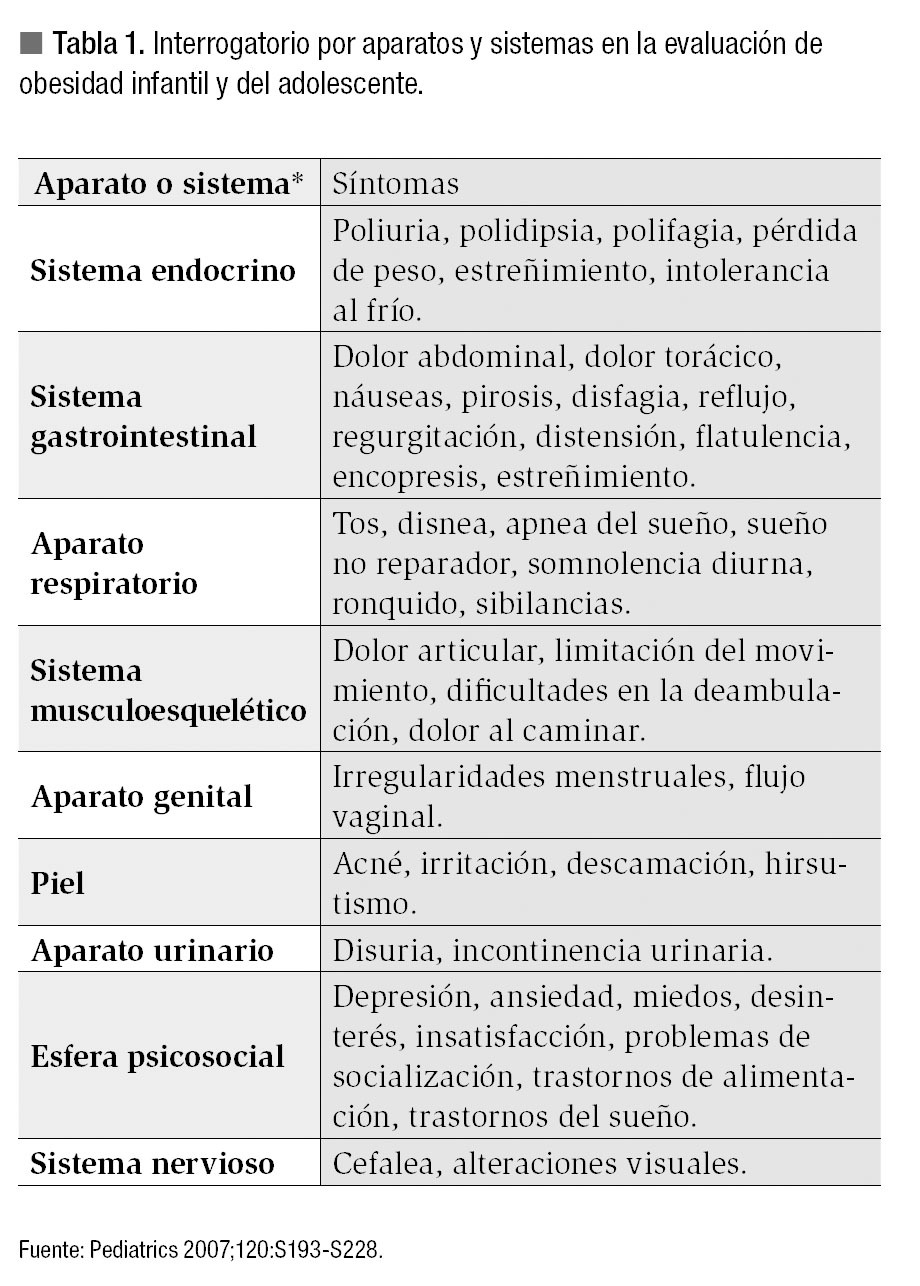
Interrogatorio por aparatos y sistemas: Es conveniente realizar un interrogatorio sistematizado para detectar las principales alteraciones relacionadas con la enfermedad. En la Tabla 1 se señalan algunos puntos de importancia para el interrogatorio de los pacientes con sobrepeso y obesidad. Si bien la lista no es exhaustiva, sirve de guía para la detección de las principales alteraciones en estos casos.15-17
Examen físico: Al igual que con la historia clínica, el examen del niño o adolescente con sobrepeso debe evaluar la presencia de comorbilidades y etiologías subyacentes.
Aspecto general: Los elementos importantes en la evaluación del aspecto general incluyen la detección de rasgos dismórficos, que pueden sugerir un síndrome genético, y la evaluación de la distribución de la grasa.4,5 La distribución del exceso de grasa puede ayudar a distinguir la etiología de la obesidad. El exceso de grasa en la obesidad por sobrealimentación generalmente se distribuye en el tronco y la periferia. Por el contrario, la distribución de la grasa corporal tipo "búfalo" (concentrada en la zona interescapular, cara, cuello y tronco) es sugerente de alteraciones endocrinas que producen obesidad, como el síndrome de Cushing y el hipotiroidismo.
La obesidad abdominal (también llamada central, visceral, androide u obesidad de tipo masculino) se asocia con comorbilidades como el síndrome metabólico.
Las alteraciones menstruales con otras características fenotípicas pueden hacer sospechar el síndrome de ovario poliquístico, y la acantosis nigricans puede sugerir resistencia a la insulina.
La presión sanguínea se debe obtener con un manguito de tamaño apropiado. La vejiga de la banda debe cubrir al menos el 80% de la circunferencia del brazo (el ancho de la vejiga debe ser de aproximadamente 40% de la circunferencia braquial).24 La hipertensión aumenta el riesgo cardiovascular a largo plazo en niños con sobrepeso u obesidad.16 La hipertensión se define como una presión arterial por encima del percentil 95 para el sexo, edad y estatura en tres ocasiones distintas.25
La evaluación de la talla y la velocidad del crecimiento es útil para distinguir entre la obesidad exógena y las anormalidades genéticas o secundaria a problemas endocrinológicos.26 La mayoría de los niños obesos por alimentación son altos para su edad; por lo contrario, la mayoría de las patologías endocrinológicas y genéticas relacionadas con la obesidad en niños se asocian a talla baja. La velocidad de crecimiento puede ser lenta en los niños con causas endocrinas de obesidad. Así por ejemplo, aquellos con síndrome de Prader-Willi suelen ser bajos para su potencial genético o dejar de tener el brote de crecimiento puberal.
Examen de cabeza, ojos y garganta: Puede proporcionar pistas sobre la etiología de la obesidad y sus comorbilidades:18
La microcefalia es una característica del síndrome de Cohen.
La visión borrosa en las márgenes del disco puede indicar pseudotumor cerebral.
La aglutinación de pigmento en la retina periférica puede indicar retinitis pigmentosa, que ocurre en el síndrome de Bardet-Biedl.
El agrandamiento de las amígdalas puede indicar apnea obstructiva del sueño.
La erosión del esmalte de los dientes puede denotar vómitos autoinducidos en pacientes con un trastorno alimentario.
Examen de piel y pelo: Es particularmente útil en la evaluación de los signos de etiología endocrinológica o por complicaciones.
El cabello grueso, seco y quebradizo puede estar presente en el hipotiroidismo.
Las estrías y equimosis son manifestaciones del síndrome de Cushing; sin embargo, las estrías también pueden ser simplemente el resultado de una rápida acumulación de grasa subcutánea.
La acantosis nigricans puede denotar, como anteriormente se mencionó, resistencia a la insulina.27
El hirsutismo puede estar presente en pacientes con síndrome de ovario poliquístico y síndrome de Cushing.
La sensibilidad abdominal puede ser un signo de enfermedad de la vesícula biliar. La hepatomegalia puede indicar enfermedad de hígado graso no alcohólico.18
Examen musculoesquelético: Puede suministrar evidencia de etiología subyacente o comorbilidad del sobrepeso infantil.
Edema sin fóvea: puede indicar hipotiroidismo.
Polidactilia postaxial: puede estar presente en el síndrome de Bardet-Biedl.
Manos y pies pequeños: pueden estar presentes en el síndrome de Prader-Willi.4
Deslizamiento de la epífisis capital femoral (limitación del movimiento de la cadera, anormalidad en la marcha).
Enfermedad de Blount (arqueamiento de las piernas).
Insensibilidad del dorso del dedo: indicio de vómitos autoinducidos en pacientes con un trastorno de la alimentación.
Examen genitourinario: En etapa puberal puede suministrar evidencia de causa genética o endocrina de la obesidad.4 En estas edades, el estadio de Tanner es muy importante.
Los testículos no descendidos, el pene pequeño y la hipoplasia escrotal pueden indicar síndrome de Prader-Willi.
El micropene puede sugerir síndrome de Prader-Willi o síndrome de Bardet-Biedl.
El retraso en la pubertad puede ocurrir en el síndrome de Cushing, síndrome de Prader-Willi y síndrome de Bardet-Biedl.
La mayoría de las causas sindrómicas de origen genético que cursan con obesidad en niños se asocia con retraso cognitivo o del desarrollo. El síndrome de Prader-Willi también se asocia con hipotonía marcada durante la infancia y retraso en el desarrollo de las habilidades motrices básicas.
Estudios de laboratorio: La evaluación de laboratorio para el sobrepeso y la obesidad en niños no está estandarizada. Algunos expertos han sugerido que se realice un panel consistente en concentraciones de glucosa e insulina y perfil lipídico en niños con un percentil mayor a 85 para su IMC con el fin de evaluar la presencia de comorbilidades comunes.5,17,28 Otros autores, en cambio, sugieren realizar esta evaluación de laboratorio para detectar comorbilidades sólo en los casos con posibilidad de alterar el curso del tratamiento.4 No obstante, desde el punto de vista práctico se puede considerar que los resultados anormales de laboratorio pueden ser un estímulo adicional para bajar de peso.
Se ha sugerido que las pruebas de laboratorio en niños con un IMC mayor al percentil 95 para la edad y el sexo deben incluir glucemia e insulina en ayunas, perfil lipídico (colesterol total y HDL, triglicéridos), y ALT sérica.17,29
La hemoglobina glucosilada (HbA1C) se puede utilizar como una alternativa a la medición de glucosa en ayuno en los casos en los que la muestra no se haya tomado en tal condición. Los pacientes con resultados intermedios o por arriba de los valores normales deben someterse a pruebas repetidas y vigilancia por la futura evolución a diabetes. El diagnóstico definitivo de la diabetes mellitus exige que se cumplan los criterios diagnósticos al menos en dos ocasiones. Un niño o adolescente se considera prediabético con una glucemia en ayuno > 100 mg/dl (5.55 mmol/l) y diabético con una glucemia 3 126 mg/dl (7.0 mmol/l). Los niños con una glucemia en ayuno elevada deben ser sometidos a una curva de tolerancia a la glucosa para confirmar el diagnóstico y remitidos a un endocrinólogo para su atención. Se considera elevada (y, consecuentemente, coincidente con resistencia a la insulina) una concentración sérica de insulina en ayuno mayor de 15 mU/ml (122 pmol/L). Es preciso informar a los progenitores y a los propios niños obesos con hiperinsulinemia en ayuno acerca de la alta probabilidad de tener diabetes mellitus tipo 2.
Los niveles de colesterol sérico total en ayuno > 200 mg/dl (5.18 mmol/l) y colesterol LDL > 130 mg/dl (3.38 mmol/l) son compatibles con hiperlipidemia. Los niños obesos con dislipidemia deben ser controlados y tratados, ya que aumenta el riesgo de hiperlipidemia y aterosclerosis a medida que el niño obeso crece. Se considera elevada una concentración sérica de triglicéridos en ayuno > 150 mg/dl (1.70 mmol/l) en adolescentes con obesidad, e incluso este valor se incluye como parte del panel diagnóstico (criterios) de síndrome metabólico.
Las pruebas de función hepática son importantes ya que la enfermedad de hígado graso no alcohólica (EHGNA) es característicamente asintomática.30 Los niños obesos con una elevación de ALT superior a dos veces el valor normal que persiste durante más de tres meses deben ser evaluados para establecer la presencia de EHGNA o bien descartar otras etiologías, como hepatitis viral, hepatitis autoinmune, enfermedad de Wilson y deficiencia de alfa-1 antitripsina.30
Pueden requerirse pruebas adicionales si hay sospecha clínica de hipotiroidismo, síndrome de Cushing y apnea del sueño17,30 como causas de obesidad. Debe recordarse que la obesidad por causas endocrinológicas es poco probable si la velocidad de crecimiento es normal durante la infancia o la adolescencia temprana.26
La deficiencia de vitamina D parece ser común entre los niños y adolescentes con obesidad; sin embargo, las escasas pruebas de la actualidad no permiten establecer si el riesgo de deficiencia de vitamina D es suficiente en todas las poblaciones de niños con obesidad para justificar la revisión de rutina. Las concentraciones de vitamina D dependen de varios factores que incluyen la exposición al sol, el color de la piel, el uso de protector solar y la composición de la dieta.
Estudios radiográficos: Deben dirigirse a ahondar en las causas de los hallazgos detectados a través de la historia y examen físico:
Una radiografía simple de las extremidades inferiores se obtiene cuando existen hallazgos clínicos compatibles con deslizamiento de la epífisis femoral (dolor de cadera o rodilla, limitación del movimiento, trastornos de la marcha) o enfermedad de Blount (curvado de la tibia).
La ecografía abdominal puede estar indicada en niños con datos que concuerdan con cálculos biliares (como dolor abdominal y transaminasas anormales)18 o bien para confirmar la presencia de hígado graso. Sin embargo, la gravedad del compromiso hepático muchas veces no concuerda con los hallazgos radiológicos.
¿ Indicaciones de referencia a otros especialistas
Los niños que tienen comorbilidades de la obesidad que requieren una pronta referencia a otros especialistas o centros especializados para el tratamiento de obesidad infantil con el fin de lograr una rápida pérdida de peso son aquellos en quienes se ha encontrado:18
Pseudotumor cerebral.
Trastornos respiratorios del sueño, síndrome de apnea y síndrome de hipoventilación por obesida.
Deslizamiento de la epífisis femoral o enfermedad de Blount.
Otros casos que pueden ameritar ser referidos a un centro de obesidad infantil son los menores de dos años con sobrepeso y los niños con obesidad mórbida, incluso si no presentan comorbilidades.31
La definición de "obesidad mórbida" requiere un juicio profesional ya que no existe una definición estándar para los niños; una posible definición en este sentido sería cuando el IMC es mayor a 40 kg/m2 o bien cuando éste se encuentra en el percentil 99 de las tablas del CDC.
Los niños con comorbilidades endocrinológicas o gastrointestinales deben ser referidos al gastroenterólogo pediátrico (colelitiasis, EHGNA) o al endocrinólogo (diabetes mellitus tipo 2, síndrome de ovario poliquístico).
Por último, algunos niños y adolescentes con sobrepeso u obesidad deben ser enviados a los especialistas en salud mental, particularmente aquellos que:
Sufren depresión: Deben ser referidos para evaluación psicológica y manejo, ya que el tratamiento de la pérdida de peso puede ser ineficaz sin atención psicológica concurrente.31
Muestran hallazgos sugerentes de un trastorno de la alimentación (incapacidad para controlar el consumo de grandes cantidades de alimentos, provocación del vómito o uso de laxantes para evitar subir de peso, lesiones dorsales del dedo). Los pacientes deben ser evaluados por un terapeuta con experiencia en trastornos de la alimentación y recibir tratamiento psicológico. Estos niños y adolescentes no deben participar en programas de control de peso sin la concurrencia de un terapeuta.
¿ Evaluación de las comorbilidades
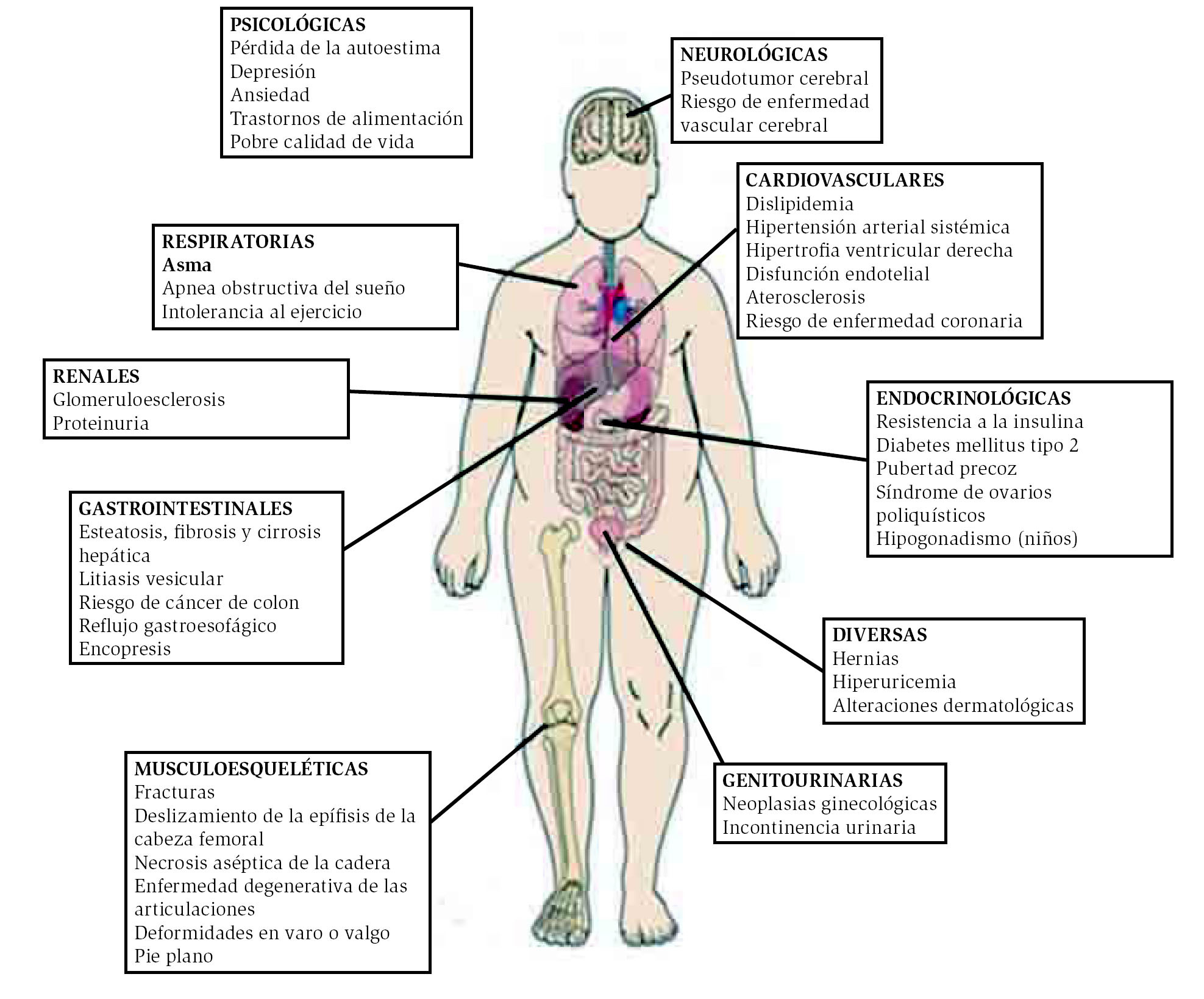
En la Figura 1 se encuentra un esquema que describe las comorbilidades asociadas a la obesidad en niños.
¿Figura 1. Comorbilidades del niño con sobrepeso y obesidad.
Riesgo de obesidad en la edad adulta. La obesidad se asocia con problemas de salud en la edad pediátrica y es un factor predictor de morbimortalidad en la adultez. Cuando se detecta la presencia de sobrepeso u obesidad debe realizarse una evaluación de las comorbilidades y riesgos relacionados con el estilo de vida tanto en el paciente como en la familia antes de iniciar una intervención.
Un meta-análisis demostró que la obesidad en la infancia es un fuerte predictor de obesidad en la edad adulta. El riesgo de persistir obeso en la adultez alcanza alrededor de 33% y 50% cuando la condición se detecta en la edad preescolar y escolar, respectivamente32 (nivel de evidencia I). Asimismo, el riesgo de presentar un IMC > 27 kg/ m2 entre las edades de 21 y 29 años incrementa 1.3 veces cuando el niño entre uno y dos años tiene un IMC que excede el percentil 85 y hasta 17.5 veces cuando el niño entre 15 y 17 años tiene un IMC en el percentil 8533 (nivel de evidencia II). El preescolar o escolar cuyo IMC excede el percentil 85 tiene un riesgo significativamente mayor de obesidad o sobrepeso en la adolescencia.34
Riesgo de síndrome metabólico y diabetes mellitus tipo 2. El síndrome metabólico se define como un grupo de factores de riesgo cardiovascular que incluyen adiposidad abdominal más dos de los siguientes criterios: Hipertrigliceridemia, hipoalfalipoproteinemia, hipertensión arterial y glucosa en ayuno alterada, que refleja la expresión resultante de la adiposidad abdominal disfuncional y la resistencia a la insulina. Si bien no existe una definición estandarizada para el grupo pediátrico, se han planteado numerosas propuestas que en su mayoría consideran los factores de riesgo descritos. En la Clínica de Obesidad del Hospital Infantil de México Federico Gómez, la prevalencia global de síndrome metabólico en pacientes obesos es del 30% y de cerca del 50% en individuos con obesidad mórbida (lo cual coincide con lo publicado en varias series). Son, sin embargo, pocos los estudios de desenlace que sustentan el riesgo real de padecer síndrome metabólico en la infancia. Morrison describe una cohorte retrospectiva con un tiempo de seguimiento promedio de 25 a 30 años en la que se evidencia un riesgo incrementado (hasta 9.4 veces) de padecer síndrome metabólico en la edad adulta cuando el individuo ha experimentado tal condición en la edad pediátrica; también define un riesgo 11.5 veces mayor de diabetes entre quienes manifestaron síndrome metabólico en la infancia. Los riesgos en este estudio tuvieron influencia del antecedente familiar de diabetes mellitus.35 Es por ello que identificar los factores de riesgo puede ser una herramienta útil para proyectar el riesgo que tiene el individuo de desarrollar condiciones crónico-degenerativas en los años siguientes, particularmente si las alteraciones metabólicas persisten.
¿ Resumen y recomendaciones
La obesidad se ha convertido en uno de los más importantes problemas de salud pública.
El IMC es la medida estándar aceptada en los niños. Es igual al peso corporal (en kilogramos) dividido por la altura (en metros) al cuadrado.
La obesidad se define por un IMC > percentil 95 para la edad y el sexo (tablas del CDC) y el sobrepeso por un IMC de 85 a 95 percentil para la edad y el sexo.
Se recomienda medir el peso y la talla para obtener el IMC por lo menos una vez al año en niños mayores de dos años.
Los niños y adolescentes con sobrepeso u obesidad deben ser sometidos a evaluación para identificar las causas tratables y las comorbilidades.36
Se recomienda que la evaluación incluya historia clínica completa y examen físico, prestando especial atención a los signos y síntomas de las comorbilidades y la indagación de las causas genéticas y endocrinológicas del sobrepeso.
Para la detección de resistencia a la insulina, diabetes mellitus, dislipidemia y EHGNA, se sugiere que los niños y adolescentes con sobrepeso se sometan a exámenes de laboratorio y radiológicos con glucemia en ayuno o hemoglobina glucosilada, insulina, perfil lipídico, medición de ALT sérica y de 25-OH vitamina D.
Se recomienda efectuar una evaluación adicional de otras comorbilidades según lo indique la historia y examen físico.
Los niños y adolescentes con obesidad deben ser evaluados y tratados por un equipo multidisciplinario para el control del peso y de los síntomas relacionados con apnea del sueño, síndrome de hipoventilación por obesidad, deslizamiento de la epífisis femoral, tibia vara (enfermedad de Blount), depresión y trastornos de la conducta alimentaria.
No se recomienda que los pacientes con trastornos de la conducta alimentaria participen en programas de control de peso, o al menos no hacerlo sin el consentimiento de su terapeuta.