Introducción
La definición de un tratamiento exitoso en el paciente cirrótico con ascitis es lograr la remoción o disminución del líquido intraperitoneal sin reducir el volumen intravascular. El tipo de manejo se debe establecer en forma individual, para lo cual conviene precisar primero el grado de ascitis, luego especificar la de reserva hepática según la escala de Child-Pugh, y medir la concentración de productos azoados y de sodio sérico y urinario. Una descripción más detallada de estos aspectos se encuentra en la sección de diagnóstico y clasificación de la ascitis de este mismo documento.
A pesar de que no hay datos demostrativos de que el tratamiento de la ascitis disminuye la mortalidad en estos pacientes, reducir al mínimo la cantidad de líquido ascítico puede disminuir la morbilidad secundaria a la infección del líquido peritoneal. Además, el tratamiento puede mejorar en forma marcada la calidad de vida al reducir el malestar abdominal, la disnea o ambos. En todos los pacientes, el manejo general de la ascitis debe incluir la eliminación del consumo de alcohol, minimizar el uso de fármacos antiinflamatorios no esteroideos (AINE) y restringir la ingesta de sodio en la dieta. El uso de intervenciones más agresivas depende de la magnitud de la ascitis e incluye diuréticos orales, paracentesis terapéutica, cortocircuitos transyugulares intrahepáticos portosistémicos (TIPS por sus siglas en inglés) y trasplante hepático ortotópico.
1. ¿Cuáles son las recomendaciones terapéuticas en pacientes con ascitis grado I (leve)?
De manera inicial, siempre se debe recomendar la restricción de sodio en la dieta a menos de 2 g por día, lo que incluye prescindir del uso de sal de mesa y de alimentos ricos en sodio (consomés, condimentos, productos enlatados y congelados). En esta etapa no es necesaria la restricción de líquidos. En general se les recomienda al paciente y su familia que aprendan el contenido de sal de los alimentos que consumen.1
Nivel de evidencia I, Grado de recomendación A
2. ¿Cuáles son las recomendaciones terapéuticas en pacientes con ascitis grado II (moderada)?
Adicionales a las recomendaciones emitidas para los pacientes con ascitis grado I, en este grupo de pacientes, en general, no es necesaria la hospitalización, a menos que presenten alguna otra complicación. El uso de medicamentos diuréticos es indispensable y el empleo de antagonistas de la aldosterona (espironolactona, amilorida) es de elección. Se debe subrayar que la monoterapia con diuréticos de asa está contraindicada.El manejo de monoterapia con espironolactona está indicado en pacientes con ascitis moderada sin edema periférico a razón de 100 mg/día como dosis de inicio, sin olvidar que el efecto de este fármaco es evidente después de 3 a 5 días de uso.2
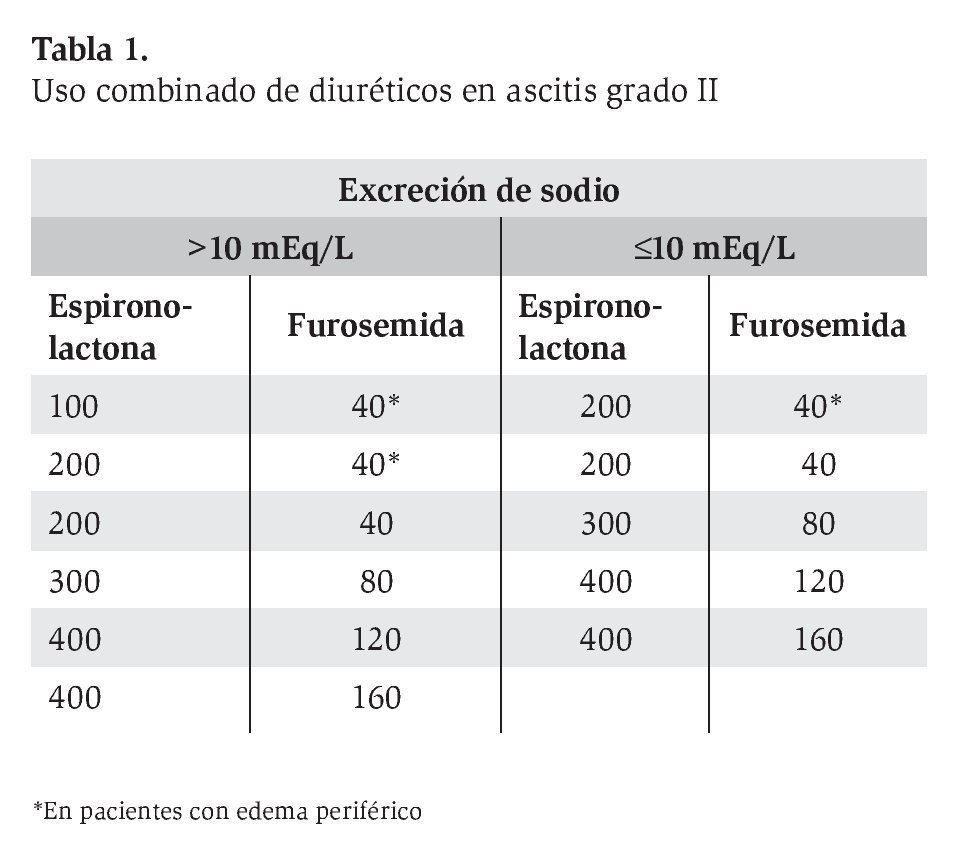
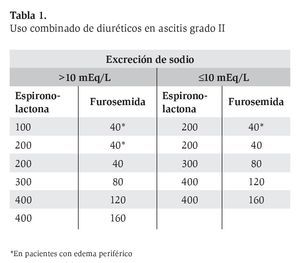
Se recomienda el manejo combinado de espironolactona y furosemida para mantener un balance de electrólitos normal, esquema útil en pacientes con edema periférico, por lo que se puede iniciar con una dosis de 100 mg de espironolactona y 40 mg de furosemida en una toma matutina por vía oral. Si la pérdida de peso y la natriuresis son inadecuadas, la dosis de ambos agentes se puede incrementar en 100/40 mg cada 3 a 5 días. La dosis máxima tope aceptada es de 400 mg y 160 mg para estos fármacos, respectivamente (Tabla 1).3,4
Nivel de evidencia II, Grado de recomendación B
3. ¿Cómo se evalúa la respuesta al tratamiento con diuréticos?
La respuesta a los diuréticos puede vigilarse con cuidado con base en los cambios del peso corporal, las pruebas de laboratorio y la evaluación clínica. Los pacientes en tratamiento diurético deben ser pesados a diario y la tasa de pérdida de peso no debe exceder de 0.5 kg por día en ausencia de edema y de 1 kg por día cuando está presente. Deben evaluarse los niveles séricos de sodio, potasio, nitrógeno de la urea y creatinina. En el caso de presentar hiponatremia, hipo o hipercalemia, insufi ciencia renal, deshidratación o encefalopatía, los diuréticos deben reducirse o suspenderse. La medición rutinaria de sodio en orina no es necesaria, pero puede ser útil para identifi car a los pacientes que no se apegan a la dieta con restricción de sodio.
Los pacientes que excretan más de 78 mmol de sodio por día en una muestra de orina de 24 h deben estar perdiendo peso. Si no es así, se debe interpretar que el enfermo no se apega a su dieta y requiere ser referido a un nutriólogo. La relación entre sodio y potasio de una muestra de orina al azar puede sustituir la recolección de orina de 24 h; si la concentración de sodio es mayor que la concentración de potasio correlaciona con un excreción mayor de 78 mmol/día en una muestra de orina de 24 h, con una concordancia entre ambas pruebas de 90%.5 Debido a las complicaciones potenciales graves que acompañan al uso de diuréticos, los pacientes con ascitis deben ser evaluados por un médico al menos una vez por semana hasta que el paciente logre estabilidad clínica.
Nivel de evidencia II, Grado de recomendación C
4. ¿Qué contraindicaciones hay para iniciar el tratamiento diurético?
Todas las contraindicaciones son relativas y dependen del contexto clínico. Incluyen la presencia de insuficiencia renal definida o un valor de creatinina igual o mayor de 2 mg/dL, hiponatremia basal igual o menor de 125 mEq/L, hipocalemia o hipercalemia y encefalopatía hepática grado II o más, así como la presencia de peritonitis bacteriana espontánea.1
Nivel de evidencia II, Grado de recomendación B
5. ¿Cuáles son las complicaciones del uso de diuréticos en el manejo de la ascitis?
Las complicaciones potenciales son las propias de cada diurético a utilizar, pero se debe poner énfasis en el incremento de los cuerpos azoados al 100% del valor basal, reducción del sodio sérico mayor de 10 mEq/L del valor basal, hipocalemia o hipercalemia, disminución del volumen circulatorio y la aparición de encefalopatía hepática. En particular, las complicaciones de la espironolactona son hipercalemia, acidosis metabólica y aparición de ginecomastia. Las complicaciones de la furosemida son hiponatremia e hipocalemia.
Nivel de evidencia II, Grado de recomendación B
6. ¿Cuáles son las recomendaciones terapéuticas en pacientes con ascitis grado III (a tensión)?
El manejo inicial de este tipo de pacientes consiste en realizar paracentesis evacuadora de gran volumen, con reposición de expansores sintéticos o de albúmina, según el volumen extraído, seguida de manejo diurético y restricción de sodio en la dieta.6
Nivel de evidencia I, Grado de recomendación A
7. ¿Cuando se deben utilizar los expansores del plasma, qué tipo de soluciones y a qué dosis se recomiendan después de una paracentesis evacuadora?
El uso de coloides posparacentesis, de manera habitual albúmina, continúa siendo un tema controversial. Los estudios de pacientes que no recibieron albúmina a continuación de una paracentesis de gran volumen demostraron cambios en los niveles de creatinina, electrólitos y renina. La relevancia clínica de estos hallazgos no está bien establecida. De hecho, no hay un estudio a la fecha que haya sido capaz de demostrar que el uso de expansores del plasma disminuya la morbilidad y mortalidad. En vista del alto costo de la albúmina y su papel clínico incierto, se necesitan más estudios en esta área. Sin embargo, hasta que se lleven a cabo estas investigaciones, los autores consideran razonable la administración de albúmina en las paracentesis sólo con extracciones de más de 5 L, a una dosis de 6 a 8 g por cada litro de ascitis removida.7 Una revisión de 79 estudios aleatorizados con el uso de albúmina en diferentes condiciones clínicas incluidos 10 estudios de pacientes con ascitis no estableció una conclusión definitiva acerca de su uso, excepto en los pacientes con peritonitis bacteriana espontánea.8
Nivel de evidencia I, Grado de recomendación A
8. ¿Cuáles son las complicaciones potenciales de la paracentesis evacuadora?
Las complicaciones de la paracentesis son raras (menos de 1%), pero cuando se producen suelen ser la infección del líquido intraperitoneal secundaria a la punción, hemorragia intraabdominal, hematoma de la vaina del recto, hematomas mesentéricos, fístula del líquido de ascitis, laceración y perforación intestinal o de vejiga.9 La hipovolemia posparacentesis o la disfunción circulatoria posparacentesis, definida esta última como la elevación de renina, aldosterona y creatinina secundaria a una paracentesis, se presenta en un lapso de 72 a 96 horas.6
Nivel de evidencia II, Grado de recomendación B
9. ¿Qué factores de mal pronóstico deben buscarse en pacientes con ascitis?
Al ser la ascitis una de las complicaciones mayores más comunes en la cirrosis, representa un parteaguas en la historia natural de las hepatopatías crónicas. Se ha encontrado que 60% de los pacientes con cirrosis de cualquier origen desarrollará ascitis en un periodo de 10 años y requerirá tratamiento o incluso un trasplante hepático ortotópico. Los parámetros de mal pronóstico identificados de manera universal son:10-14
a. Insuficiencia renal defi nida como una creatinina de 1.2 mg/dL o mayor.
b. Sodio sérico menor de 130 mEq/L.
c. Sodio urinario menor de 10 mEq/L.
d. Tensión arterial media menor de 80 mmHg.
e. La clasificación de Child-Pugh o MELD.
f. Historia de peritonitis bacteriana espontánea.
Un paciente con estas características debe considerarse para una evaluación formal para trasplante hepático.
Nivel de evidencia II, Grado de recomendación B