«Jackhammer esophagus» (o esófago en «martillo hidráulico» en español), es un trastorno motor esofágico identificado recientemente. Diversos estudios han descrito su experiencia con este novel padecimiento. Sin embargo, no existe información al respecto en Latinoamérica. Nuestro trabajo describe la prevalencia, características demográficas, clínicas y manométricas en una serie de casos con «jackhammer esophagus» en Bogotá, Colombia.
Materiales y métodosEste es un trabajo observacional retrospectivo de corte transversal. Pacientes consecutivos referidos para manometría esofágica de alta resolución diagnosticados con «jackhammer esophagus» fueron considerados para el estudio. Los expedientes clínicos y manométricos de estos enfermos fueron revisados y la información pertinente extraída.
ResultadosDurante el periodo de estudio, 6445 pacientes fueron evaluados con manometría esofágica, 27 fueron diagnosticados con «jackhammer esophagus» (prevalencia 0.42%). La mayor parte, fueron mujeres (n=17,63%) en la sexta década. El síntoma más común fue la regurgitación (n=17, 63%), seguido por disfagia (n=15, 56%). El promedio de contracción distal integral observado fue 9,384 (5,095-18,546) mm Hg-s-cm. Disfagia fue más común (79% p<0.01) en pacientes de >60 años y regurgitación más frecuente (92%, p <0.03) en <60 años.
ConclusionesEste es el primer estudio en caracterizar la prevalencia, hallazgos demográficos, clínicos y manométricos en pacientes con «jackhammer esophagus» en Latinoamérica. En nuestra población, la prevalencia de este trastorno es notablemente más baja que en series internacionales. Nuestros hallazgos sugieren la existencia de importantes diferencias geográficas en la prevalencia y presentación clínica de «jackhammer esophagus» en comparación con datos de otros centros internacionales.
Jackhammer esophagus is a recently identified motility disorder. Experience with the novel pathologic condition has been reported in different studies but there is little information on the subject in Latin America. Our case series conducted in Bogota, Colombia, describes the prevalence of jackhammer esophagus and its demographic, clinical, and manometric characteristics.
Materials and methodsA retrospective, observational, cross-sectional study included consecutive patients diagnosed with jackhammer esophagus that were referred for high-resolution esophageal manometry. Their clinical and manometric records were reviewed, and the pertinent information for the present study was collected.
ResultsWithin the study period, 6,445 patients were evaluated with esophageal manometry, 27 of whom were diagnosed with jackhammer esophagus (prevalence of 0.42%). The majority of those patients were women (n=17, 63%) in the sixth decade of life. The most common symptom was regurgitation (n=17, 63%), followed by dysphagia (n=15, 56%). The mean distal contractile integral was 9,384 (5,095-18,546) mmHg·s·cm. Dysphagia was more common in patients >60 years of age (79%, p <.01) and regurgitation was more frequent in patients <60 years of age (92%, p <.03).
ConclusionsThe present study is the first to characterize the prevalence of jackhammer esophagus and its demographic, clinical, and manometric characteristics in Latin American patients. The prevalence of jackhammer esophagus in our study population was considerably lower than that reported in international case series. Our findings suggest that there are important geographic differences in the epidemiology and clinical presentation of jackhammer esophagus, compared with data from other international centers.
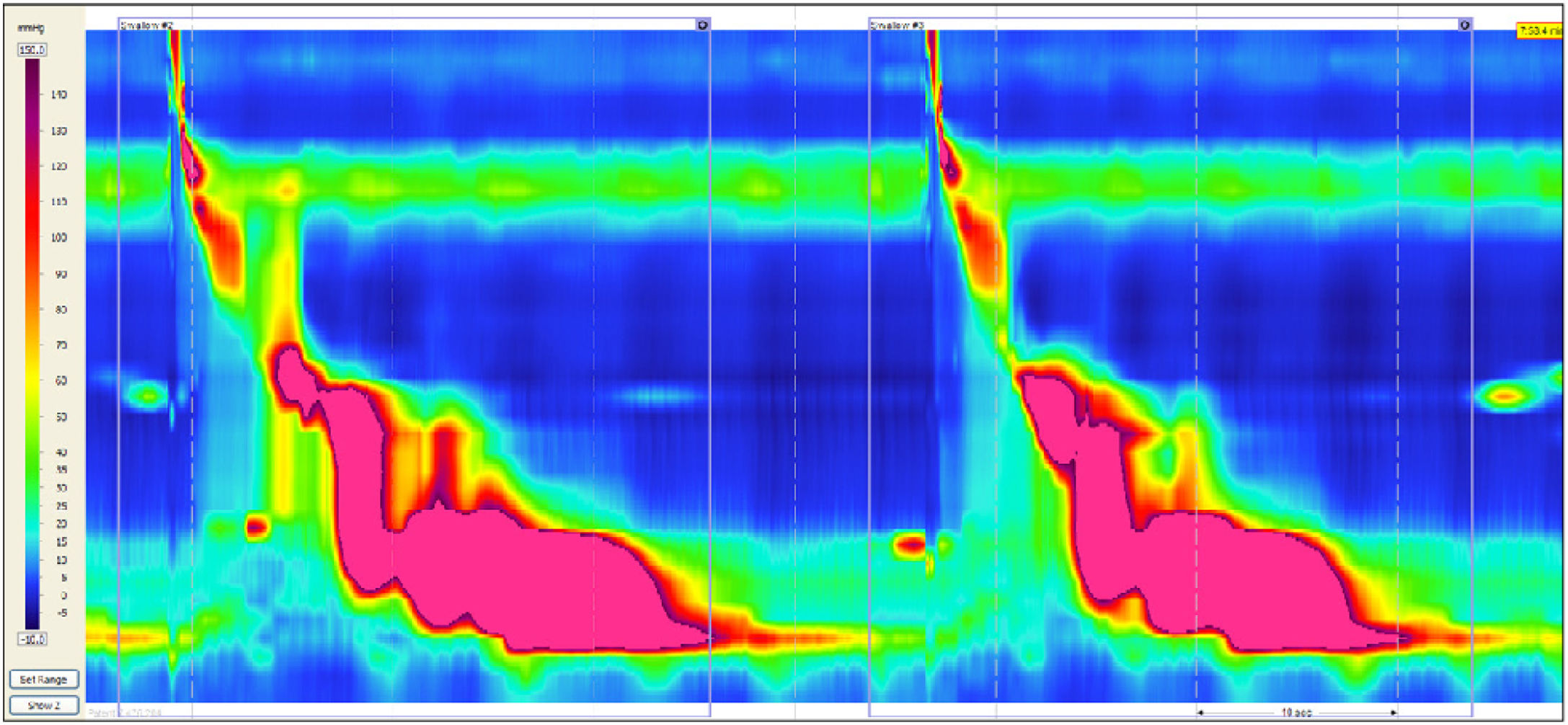
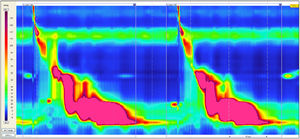
El advenimiento de la manometría de alta resolución esofágica (MARE) ha permitido la identificación de nuevos trastornos de la motilidad. En enero de 2012, Román et al. describieron por vez primera un fenotipo de contracción esofágica extrema con una contracción distal integral (o «distal contractile integral» [DCI] por sus siglas en inglés) de >8,000mmHg-s-cm. Los valores más altos de DCI en 72 sujetos sanos control fueron de 7,732mmHg-s-cm. Por consiguiente, estos investigadores designaron cifras de DCI ≥8,000mmHg-s-cm como anormal y utilizaron el término «jackhammer esophagus» (JHE), «esófago en martillo hidráulico» (por su equivalente traducción en español) para describirlo1. Desde su descubrimiento a la fecha, estudios de diversas partes del mundo2, incluyendo Canadá3 Europa4–7, Arabia Saudita8, Asia9 y ciertamente los Estados Unidos1,10,11 han reportado su experiencia con este padecimiento. Sin embargo, existen escasos datos en Latinoamérica al respecto. Específicamente, no hay publicadas series de casos provenientes de centros médicos de habla hispana. El propósito de nuestro trabajo es de describir nuestra experiencia con este trastorno de la motilidad esofágica (prevalencia, hallazgos demográficos, clínicos y manométricos) en nuestra población en Bogotá, Colombia y comparar nuestros casos a los de la literatura internacional (fig. 1).
Materiales y métodosUbicación geográficaNuestro estudio se llevó a cabo en el Hospital Universitario San Ignacio en Bogotá D.C. Colombia. Bogotá es una ciudad con una población de 10,773, 332 habitantes en el área metropolitana12, siendo la sexta ciudad más grande de Latinoamérica. El Hospital Universitario San Ignacio es un centro de atención privado, de tercer nivel de complejidad, hospital de referencia en gastroenterología que maneja una población afluente tanto del área metropolitana como de otros municipios y ciudades del sur del país.
PoblaciónPacientes consecutivos referidos a nuestra unidad de manometría esofágica entre enero de 2011 y diciembre del 2017 que cumplían el criterio diagnóstico de JHE, descrito subsecuentemente, fueron considerados para el estudio. Los expedientes clínicos de estos pacientes fueron revisados para determinar las indicaciones del procedimiento y datos demográficos. Solamente los estudios completados con MARE fueron incluidos.
Diseño del estudioEste fue un estudio observacional retrospectivo de corte transversal. La información de cada paciente fue introducida en un programa computacional específicamente diseñado con el propósito del estudio. Todos los trazos de manometría fueron revisados por un investigador experto (AH) con experiencia en la interpretación de manometría de alta resolución. Los estudios fueron analizados aplicando la más reciente clasificación de Chicago, versión 3.013.
Manometría esofágicaLos estudios de manometría esofágica se llevaron a cabo después de por lo menos 6 h de ayuno. Aquellos medicamentos que afectan potencialmente la motilidad esofágica como anticolinérgicos, bloqueadores de calcio, nitratos, opioides, agentes relajantes musculares y procinéticos, fueron suspendidos 5-7 días antes del procedimiento cuando fue posible.
Se empleó un catéter de estado sólido de 4.2mm de diámetro exterior, con 36 sensores circunferenciales a intervalos de 1cm (Given Imaging, Los Ángeles, CA). Los transductores se calibraron a 300mmHg usando presión aplicada externamente, los mismos que tienen una respuesta de >6,000mmHg/s y precisión diferencial de±2mmHg.
Los pacientes fueron estudiados en la posición semiacostada. El catéter se introdujo por vía transnasal y se ubicó para registrar desde la hipofaringe hasta el estómago con aproximadamente 3 sensores intragástricos. Una vez introducida la sonda de registro y antes del inicio del estudio se permitió al paciente un periodo de 5-10min de adaptación. Nuestro protocolo de estudio fue adoptado de Pandolfino et al.14. El estudio incluyó al menos una grabación de línea de base de 30 segundos y diez degluciones líquidas de 5ml espaciadas cada 30 segundos. Los datos se analizaron utilizando el «software» de análisis ManoView ™ (Given Imaging, Los Ángeles, CA, EE. UU.). Los trazos de MARE fueron analizados también visualmente usando el contorno isobárico con la ayuda del «software». La DCI se evaluó utilizando la función automática de ManoView ™ medida entre el canal de presión proximal (P) y la unión esofagogástrica o el canal de presión distal (D). Solo presiones superiores a 20mmHg contribuyeron al cálculo de la DCI expresada en mmHg/s/cm15.
Diagnóstico de JackhammerEl diagnóstico de JHE se basó en la clasificación de Chicago versión 3.0 propuesto por Kharilas et al.: ≥20% de las degluciones líquidas con una DCI ≥8,000mmHg·s·cm y latencia normal16.
Indicaciones: el síntoma dominante por el cual los enfermos fueron referidos a estudio fue extraído del expediente clínico y agrupado como: disfagia, dolor torácico, regurgitaciones y/o pirosis.
Análisis estadísticoLa información se introdujo en una base de datos en Excel con las variables de interés, demográficas, clínicas y manométricas. Para las variables categóricas se extrajeron proporciones y para las variables cuantitativas, según distribución, se tomaron medidas de tendencia central en medias y desviación estándar si se cumple el criterio de normalidad, medianas y rangos interquánticos si no se cumple. Para determinar normalidad se utilizó la prueba Shapiro- Wilk.
Consideraciones éticasEl estudio fue revisado y aprobado por el comité de ética del Hospital Universitario San Ignacio de Bogotá D.C. Colombia. El nombre de los participantes fue mantenido confidencialmente. No se requirió consentimiento individual dado que este fue un estudio retrospectivo.
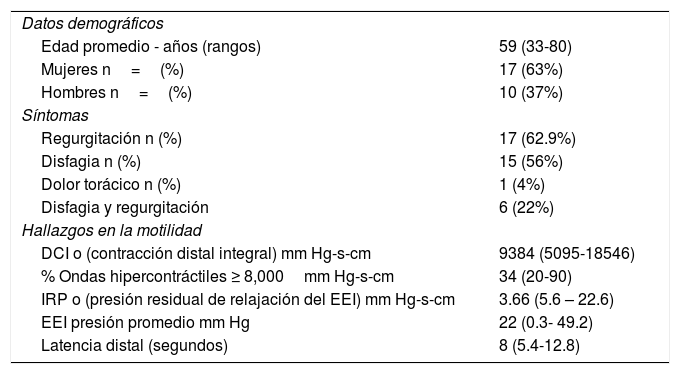
ResultadosDurante el periodo de estudio, un total de 6,445 pacientes fueron referidos para estudio con MARE, 27[0.42%] pacientes cumplieron criterio diagnóstico de JHE. La tabla 1 sintetiza los datos demográficos, indicaciones para el estudio, así como los hallazgos a la manometría de alta resolución. La mayor parte fueron mujeres (n=17 63%). La edad promedio fue de 59 años (rango 33-80). El síntoma más común fue la regurgitación (n=17 63%) seguido por disfagia (n=15 56%). Solamente un paciente (4%) se presentó con dolor torácico y ninguno con pirosis. Los porcentajes no suman el 100% dado que n=6 (22%) enfermos presentaron ambos síntomas.
Características demográficas, clínicas y manométricas de pacientes con «jackhammer esophagus» (JHE), n=27
| Datos demográficos | |
| Edad promedio - años (rangos) | 59 (33-80) |
| Mujeres n=(%) | 17 (63%) |
| Hombres n=(%) | 10 (37%) |
| Síntomas | |
| Regurgitación n (%) | 17 (62.9%) |
| Disfagia n (%) | 15 (56%) |
| Dolor torácico n (%) | 1 (4%) |
| Disfagia y regurgitación | 6 (22%) |
| Hallazgos en la motilidad | |
| DCI o (contracción distal integral) mm Hg-s-cm | 9384 (5095-18546) |
| % Ondas hipercontráctiles ≥ 8,000mm Hg-s-cm | 34 (20-90) |
| IRP o (presión residual de relajación del EEI) mm Hg-s-cm | 3.66 (5.6 – 22.6) |
| EEI presión promedio mm Hg | 22 (0.3- 49.2) |
| Latencia distal (segundos) | 8 (5.4-12.8) |
DCI:distal contractile integral o contracción distal integral; EEI: esfínter esofágico inferior IRP: presión integral de relajación del EEI.
* En algunos casos, los pacientes tienen más de un síntoma.
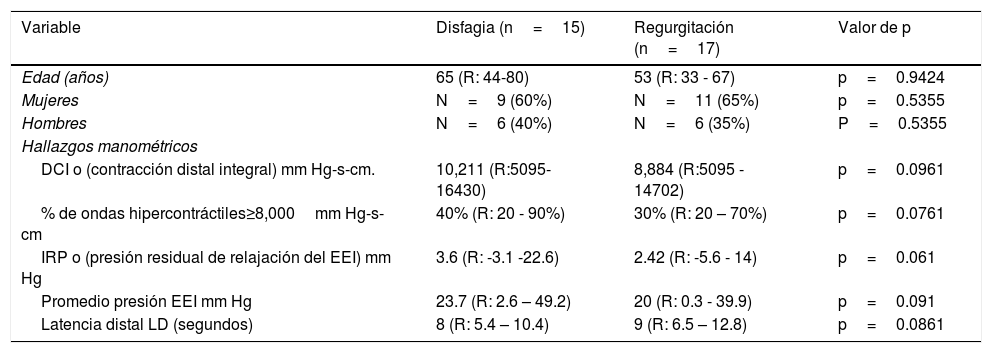
La tabla 2 compara los hallazgos en nuestra población agrupados por los síntomas de presentación: regurgitación o disfagia. Aunque los datos no evidencian diferencias estadísticas significantes, en parte por la muestra reducida, se puede apreciar ciertas tendencias. Por ejemplo, los pacientes con disfagia tienden a ser de edad más avanzada (promedio 65 años, rango: 44-80) en comparación con los enfermos con regurgitación (promedio 53 años, rango 33-67), p=0.9424. La excepción fue el único paciente con dolor torácico con 73 años de edad (no mostrado en la tabla). Los hallazgos en este paciente incluyeron género varón, DCI promedio de 18,546mmHg sg. y 20% de ondas hipercontráctiles ≥ 8,000mmHg sg. IRP 12mmHg sg., EEI promedio 13.3mmHg sg. y latencia distal de 7 sg. En cuanto al sexo, las mujeres tienen mayor prevalencia de regurgitación (65% vs. 35%) y disfagia (60% vs. 40%), aunque el resultado no alcanzó significación estadística, p=0.5355. Así mismo, los valores de DCI fueron más elevados en promedio en los enfermos con disfagia (10,211 vs. 8,884mmHg sg) que los sujetos con regurgitación, p=0.0961. La excepción fue el paciente con dolor torácico (18, 546mmHg sg). Similarmente, el porcentaje de contracciones hiperperistálticas fue discretamente mayor en los pacientes con disfagia (40% rango 20-90) que en los pacientes con regurgitación (30% rango 20-70), p=0.0761.
Comparación de síntomas y hallazgos manométricos en JHE basado en la principal indicación para el estudio manométrico
| Variable | Disfagia (n=15) | Regurgitación (n=17) | Valor de p |
|---|---|---|---|
| Edad (años) | 65 (R: 44-80) | 53 (R: 33 - 67) | p=0.9424 |
| Mujeres | N=9 (60%) | N=11 (65%) | p=0.5355 |
| Hombres | N=6 (40%) | N=6 (35%) | P=0.5355 |
| Hallazgos manométricos | |||
| DCI o (contracción distal integral) mm Hg-s-cm. | 10,211 (R:5095-16430) | 8,884 (R:5095 - 14702) | p=0.0961 |
| % de ondas hipercontráctiles≥8,000mm Hg-s-cm | 40% (R: 20 - 90%) | 30% (R: 20 – 70%) | p=0.0761 |
| IRP o (presión residual de relajación del EEI) mm Hg | 3.6 (R: -3.1 -22.6) | 2.42 (R: -5.6 - 14) | p=0.061 |
| Promedio presión EEI mm Hg | 23.7 (R: 2.6 – 49.2) | 20 (R: 0.3 - 39.9) | p=0.091 |
| Latencia distal LD (segundos) | 8 (R: 5.4 – 10.4) | 9 (R: 6.5 – 12.8) | p=0.0861 |
DCI:distal contractile integral o contracción distal integral; EEI: esfínter esofágico inferior IRP: presión integral de relajación del EEI; R: rango.
* En algunos casos, los pacientes tienen más de un síntoma (por ello aparecen más de 27 pacientes).
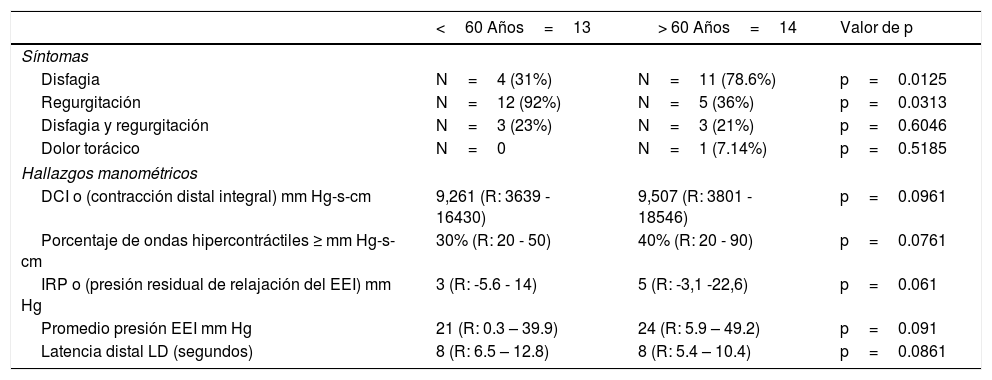
Al agrupar nuestros pacientes por edad >de 60 o <60 años, observamos que la disfagia es el síntoma de presentación más común en sujetos>60 n=11 (79%) vs. n=4 (31%) (p =0.0125). Por el contrario, la regurgitación ocurre más frecuentemente en pacientes <60 años n=12 (92%) vs. n=5 (36%) (p=0.0313). No apreciamos diferencias estadísticas manométricas basadas en la edad>60 o <60 (tabla 3).
Distribución de síntomas y hallazgos de motilidad basados en la edad: <60 años o>60 años
| <60 Años=13 | > 60 Años=14 | Valor de p | |
|---|---|---|---|
| Síntomas | |||
| Disfagia | N=4 (31%) | N=11 (78.6%) | p=0.0125 |
| Regurgitación | N=12 (92%) | N=5 (36%) | p=0.0313 |
| Disfagia y regurgitación | N=3 (23%) | N=3 (21%) | p=0.6046 |
| Dolor torácico | N=0 | N=1 (7.14%) | p=0.5185 |
| Hallazgos manométricos | |||
| DCI o (contracción distal integral) mm Hg-s-cm | 9,261 (R: 3639 - 16430) | 9,507 (R: 3801 - 18546) | p=0.0961 |
| Porcentaje de ondas hipercontráctiles ≥ mm Hg-s-cm | 30% (R: 20 - 50) | 40% (R: 20 - 90) | p=0.0761 |
| IRP o (presión residual de relajación del EEI) mm Hg | 3 (R: -5.6 - 14) | 5 (R: -3,1 -22,6) | p=0.061 |
| Promedio presión EEI mm Hg | 21 (R: 0.3 – 39.9) | 24 (R: 5.9 – 49.2) | p=0.091 |
| Latencia distal LD (segundos) | 8 (R: 6.5 – 12.8) | 8 (R: 5.4 – 10.4) | p=0.0861 |
Los valores no suman el 100% dado que varios pacientes tuvieron más de un síntoma.
DCI:distal contractile integral o contracción distal integral; EEI: esfínter esofágico inferior IRP: presión integral de relajación del EEI; R: rango.
La MARE se ha convertido en método estándar para la evaluación de síntomas esofágicos no explicados17,18. JHE es un trastorno de la motilidad esofágica identificado en la última década gracias a la introducción de MARE14. Desde su descripción original en el año 20121 a la actualidad, JHE ha sido descrito en Norteamérica3,19–22, Europa4 y Asia23 pero existe información muy limitada en Latinoamérica y la descrita consiste en un caso clínico24. Nuestro estudio es el primero en aportar información sobre JHE en una serie de casos en población latinoamericana. El objetivo de nuestro trabajo fue de caracterizar la presentación demográfica, clínica y manométrica de este novel trastorno motor en nuestra población en Bogotá, Colombia.
En nuestro centro médico terciario de referencia, la prevalencia de JHE fue de n=27/6,425 o 0.42%, o 4.2 X 1,000 pacientes sometidos a manometría. En comparación, la prevalencia de JHE descrita por diversas series internacionales es del 1.5 al 4%1,3,20,25. La notablemente más baja prevalencia de JHE en nuestro centro sugiere la posibilidad de diferencias étnicas epidemiológicas del padecimiento. Estudios ulteriores son requeridos para confirmar estas observaciones.
La mayor parte de nuestra población fueron mujeres n=17 (63%), de edad promedio de 59 años (33-80). Estas observaciones coinciden con los hallazgos reportados en la literatura por diversos investigadores1,19,25,26. Un estudio reciente en España describió una serie de pacientes con JHE (n=7), en el cual 100% fueron mujeres27. La razón por la cual el padecimiento ocurre con mayor frecuencia en mujeres en la quinta o sexta década de la vida no ha sido críticamente evaluada, pero dada la consistencia de estos hallazgos a través de diferentes continentes y países, esta observación amerita estudio adicional.
Los síntomas más comunes en nuestra población fueron regurgitación n=18 (67%) y disfagia n=15 (56%). Nuestra serie difiere en comparación con la mayor parte de los trabajos en otros centros donde la disfagia es el síntoma predominante variando su prevalencia entre el 47- 86%1–26. Sin embargo, la regurgitación también ha sido descrita entre 24% al 35%4–19. De interés es que el análisis de nuestra población basado en la edad>60 o <60 años, muestra que la disfagia es el síntoma predominante en pacientes>60 años (79%, p<0.0125), mientras que la regurgitación predomina en los pacientes <60 años (92% p< 0.0313). por favor, aquí debe de empezar otro párrafo Esta predilección sintomática basada en la edad no ha sido reportada previamente. La causa de JHE no está establecida. Posibles teorías incluyen un exceso de actividad colinérgica causando una «asincronía temporal» entre las contracciones de las capas musculares circulares y longitudinales de la muscular propia28. Otros investigadores han postulado la posible asociación con reflujo gastroesofágico o ERGE29. Dos estudios europeos, uno en Austria (n=37)25, y otro en Francia (n=43)26, reportaron una prevalencia de ERGE de 43% ambos. La alta prevalencia de regurgitación en nuestra serie sugiere la posibilidad de que el reflujo gastroesofágico pueda tener un papel patogénico en el padecimiento. El uso sistemático de pH-metría esofágica en estos pacientes será de gran interés en futuras investigaciones. Publicaciones recientes han encontrado asociación de JHE con esofagitis eosinofílica24,30,. Por otro lado, investigaciones en Japón sugieren la existencia de una infiltración eosinofílica a nivel de la capa muscular profunda causando una miositis eosinofílica, pero sin afectar la mucosa esofágica31–33. Estos estudios sugieren la necesidad de efectuar investigaciones para precisar el papel del eosinófilo en la génesis de JHE. Recientes trabajos utilizando múltiples degluciones o degluciones repetitivas proponen que existe una anormalidad heterogénea del control inhibitorio de la red neuronal en grupos de pacientes con JHE34. En resumen, la causa de JHE permanece desconocida y en vías de investigación. En nuestra serie, no detectamos ningún paciente con infiltración eosinofílica en la mucosa y no investigamos la presencia de ERGE sistemáticamente.
Es importante destacar que varios trabajos de casos individuales o series limitadas (n=8) han descrito progresión de JHE a acalasia35,36. Huang et al. encontraron que el factor más importante en determinar la progresión a acalasia fue la relajación incompleta o disfuncional de la unión esofagogástrica36. En apoyo de estas observaciones es el caso reciente donde la obstrucción funcional de la unión esofagogástrica causada por una banda gástrica se asociaba con JHE, la misma que se resolvió al remover la presión generada por la banda gástrica37. Un solo paciente con disfagia en nuestra serie tenía presiones por encima de 15mmHg, sugiriendo obstrucción funcional de la unión esofagogástrica. En nuestro estudio, no estudiamos la progresión longitudinal de nuestros enfermos a largo plazo (>12 meses).
La principal fortaleza de este trabajo es el análisis de variables permitiendo una correlación entre indicación clínica, aspectos demográficos y la manometría de alta resolución. Nuestro estudio tiene limitaciones como su diseño retrospectivo. Así mismo el modesto número de pacientes (n=27), lo cual es concordante con otras series de casos y análisis retrospectivos publicadas en la literatura1,3,20,25, y explicado por la relativa baja prevalencia de este trastorno motor esofágico. Una limitante adicional es que no evaluamos objetivamente la presencia de ERGE, ni otras asociaciones a otras enfermedades como esofagitis eosinofílica, tampoco se determinaron los subtipos o patrones de JHE (un pico o múltiple) aunque la importancia clínica práctica de esta observación aún es desconocida.
ConclusionesEn conclusión, nuestra serie de casos con JHE es la primera en describir este padecimiento en Latinoamérica. En nuestro centro en Colombia, encontramos una baja prevalencia (0.42%) de JHE. Nuestra población de casos tuvo predominio de género femenino entre la quinta/sexta década, y cuyos síntomas más comunes fueron regurgitación y disfagia. El análisis por edad, muestra que en pacientes de>60 años la disfagia es el síntoma más prevalente. No encontramos diferencias manométricas estadísticas entre nuestros pacientes, pero los valores de DCI fueron más altos en promedio en los enfermos con disfagia (10,211 vs. 8,884mmHg sg) que los sujetos con regurgitación. Similarmente, el porcentaje de contracciones hiperperistálticas tiende a ser mayor en los pacientes con disfagia (40% rango 20-90) que en los pacientes con regurgitación (30% rango 20-70). En comparación con otras series internacionales, nuestros hallazgos sugieren la existencia de diferencias epidemiológicas geográficas del padecimiento y confirman la preponderancia de JHE en mujeres en la quinta o sexta década de la vida. Así mismo, destacan diferencias sintomáticas importantes de presentación clínica basadas en la edad.
FinanciaciónNo se recibió patrocinio de ningún tipo para llevar a cabo este artículo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.