Introducción
El hipotiroidismo es ampliamente asociado con hipomotilidad intestinal, atonía, distensión abdominal, seudoobstrucción y hasta perforación intestinal. Ocasionalmente, las manifestaciones intestinales pueden representar la presentación inicial del padecimiento. Esta condición clínica fue inicialmente descrita por Escamilla en 1935 como "mixedema interno".1
La prevalencia del hipotiroidismo en una población no seleccionada es de 1.4% aproximadamente. La prevalencia del hipotiroidismo subclínico abarca desde 0.9 a 5.2% en la población adulta y de 2.6 al 20% en la población senil,2 de tal forma que el gastroenterólogo y el cirujano pueden enfrentarse con pacientes hipotiroideos no detectados con urgencia colónica como forma de presentación.
Existen pocos reportes en la literatura sobre los efectos del hipotiroidismo en pacientes con abdomen agudo; se ha reportado que existe una glicoproteína que infiltra la pared intestinal, causando hipomotilidad gastrointestinal. Consideramos que el hipotiroidismo no reconocido puede conducir a una cirugía innecesaria exacerbando las complicaciones e incrementando la morbimortalidad del paciente.
Reporte del caso
Femenino de 27 años sin antecedentes de importancia, nuligesta y sin irregularidades menstruales. Inició con presencia de dolor abdominal tipo cólico en cuadrantes inferiores de 24 horas de evolución, acompañado de náusea y vómito de contenido gastrobiliar en 3 ocasiones, así como evacuaciones diarreicas sin otra sintomatología. Es sometida a laparotomía exploradora, encontrándose distensión de asas de intestino delgado y colon, líquido de reacción peritoneal, hernia interna de epiplón, aumento de volumen uterino con salida de material purulento por ambas salpinges además de periapendicitis. Durante el posoperatorio presenta choque séptico, por lo que fue enviada a nuestra institución. A su ingreso: signos vitales normales, con tendencia a la somnolencia y palidez marcada de tegumentos, edema facial, abdomen distendido, timpánico, doloroso a la palpación media y profunda, peristalsis aumentada. Laboratorios normales, salvo leucocitosis de 14,500/mm3. Radiografía de abdomen sin datos de aire en cavidad (Figura 1) y la TAC demostró edema de pared desde estómago hasta el recto, con líquido libre en cavidad (Figura 2), por lo que se decide reintervención quirúrgica, encontrándose sólo edema generalizado de tracto gastrointestinal, se tomó biopsia de epiplón (reportado con inflamación aguda y crónica granulomatosa) y ganglios de mesenterio (con hiperplasia linforreticular) además de colocación de plástico para cierre de la pared abdominal. Presenta intolerancia a la vía oral en el posoperatorio y se realiza tránsito intestinal (Figura 3) con hallazgo de material de contraste residual después de 12 horas. Se realizó rectosigmoidoscopia y manometría sin resultados patológicos. Se obtuvo perfil tiroideo: T3: <0.3, T4: 0.3, TSH: 50.8, diagnosticándose hipotiroidismo, se inició reemplazo hormonal con mejoría clínica inmediata del cuadro y la paciente continúa con buena evolución a 1 año del evento quirúrgico.
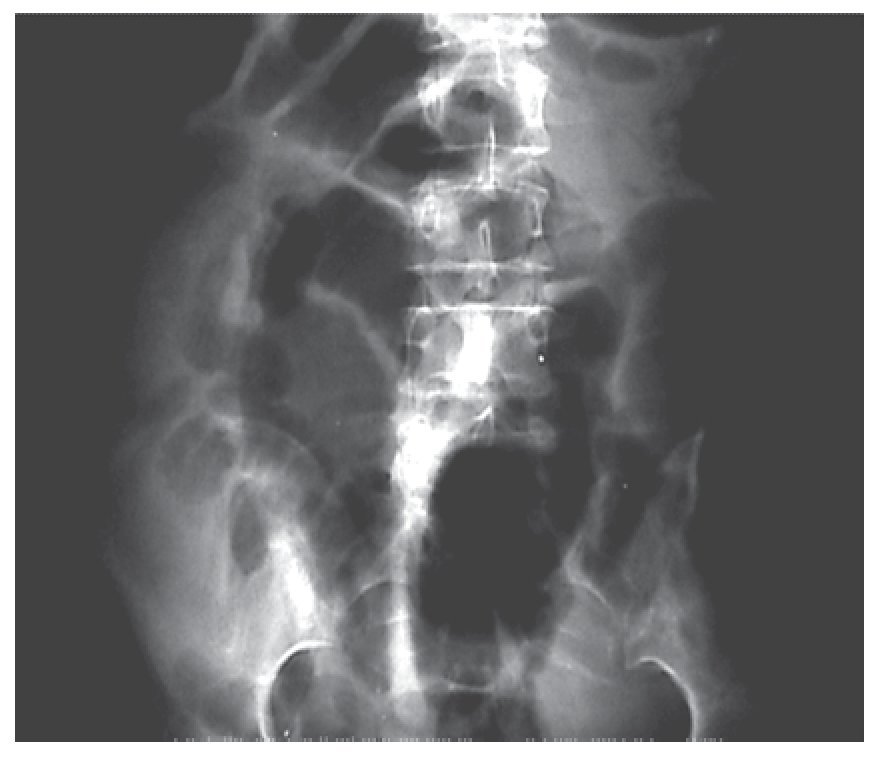
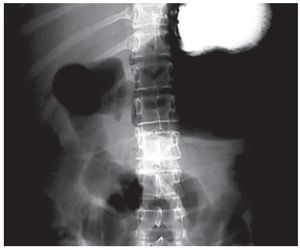
Figura 1. Radiografía simple de abdomen, mostrando dilatación importante de asas de intestino delgado de manera generalizada, líquido libre en cavidad.
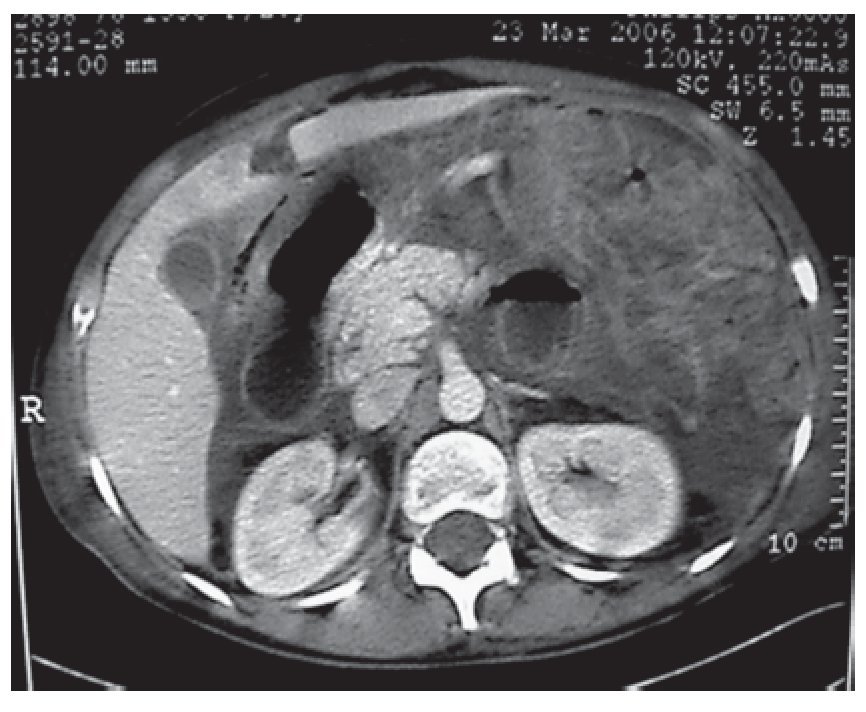
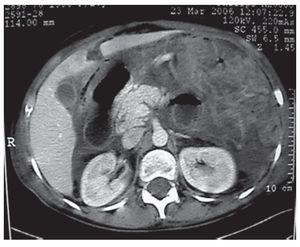
Figura 2. TAC de abdomen, reportando proceso inflamatorio importante de la pared del tubo digestivo con afección a mesenterio asas de yeyuno con engrosamiento concéntrico y líquido libre en cavidad abdominal.
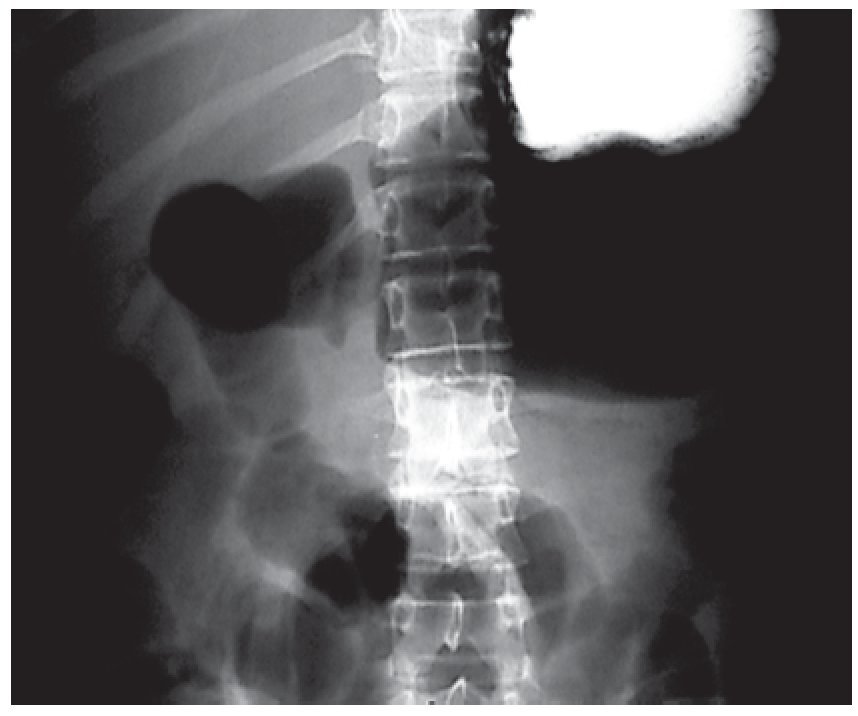
Figura 3. Tránsito intestinal que confirma la ausencia de tránsito del medio de contraste a 120 minutos de iniciado el estudio, así como distensión importante de asas y estómago.
DiscusiónLa prevalencia del hipotiroidismo es del 1% en la población general, siendo 3-10 veces más frecuente en mujeres. La probabilidad de padecer hipotiroidismo espontáneo se incrementa con la edad, del 38-58% tienen sintomatología y 17% de los pacientes eutiroideos pueden presentar síntomas, por lo que el diagnóstico clínico por sintomatología tiene un valor predictivo positivo del 8 a 12%, dándole a esta patología el mote de "la gran imitadora".3
A nivel molecular el hipotiroidismo contribuye a disfunción de varios efectos a nivel gastrointestinal, ya que las hormonas tiroideas estimulan a la bomba Na+K+-ATPasa, disminuyendo así la absorción de sodio por el intestino, también se ha implicado que la disminución de las hormonas tiroideas contribuyen a disminuir la absorción de aminoácidos y carbohidratos por el intestino; el estómago es otro órgano afectado por la disminución hormonal de T3 y T4, debido a que causan directamente hipogastrinemia, y finalmente, en el intestino el hipotiroidismo causa disminución del polipéptido intestinal vasoactivo, causando alteraciones de la motilidad intestinal y alteraciones de la absorción de nutrimentos por el intestino.4
Es común ver que los pacientes con hipotiroidismo intervenidos quirúrgicamente, requieren de prolongados periodos de recuperación, debido a que presentan frecuentemente intolerancia a la vía oral, esto da lugar a datos de malnutrición si no se logra controlar adecuadamente los niveles hormonales.
Los síntomas gastrointestinales que puede presentar un paciente con hipotiroidismo son: decremento en la motilidad gastrointestinal (98%), constipación (95%), íleo paralítico o llamado íleo mixedematoso (85%), atonía (70%), hipomotilidad (56%), distensión severa de otras partes del aparato digestivo como estómago, esófago o duodeno (45%).3
Existen varios reportes de íleo mixedematoso en la literatura: Ceelen reportó infiltración inflamatoria crónica de la submucosa colónica en 1921 (citado en 5). Bastenie6 describió atrofia, mucosa e infiltración submucosa con linfocitos y células plasmáticas, así como deposición de material "mixedematoso" (una especie de sustancia mucinosa consistente de proteínas como mucopolisacárido, ácido hialurónico y ácido condroitín sulfúrico) entre las fibras musculares y el plexo de Auerbach. Bergeron2 reportó otros 6 casos, todos en pacientes seniles.
Inicialmente la afección se puede corregir con dosis mínimas de hormona tiroidea revirtiendo los cambios histológicos, de no realizarse la sustitución ocurre atrofia progresiva irreversible del músculo liso, manifestándose clínicamente como en el caso de nuestra paciente. En cirugía de urgencia la dosis de levotiroxina es de 200 a 500 mcg seguido de 50 a 100 mcg IV por día asociada a cortisol para evitar crisis suprarrenal.7
Conclusión
Se necesita un alto índice de sospecha en el reconocimiento del hipotiroidismo no diagnosticado en el contexto de la cirugía abdominal en todo paciente con constipación repetida, dilatación colónica por radiología sin evidencia de obstrucción y distensión o engrosamiento intestinal intraoperatorio inexplicable, ya que el tratamiento sustitutivo puede curar o mejorar la patología digestiva, evitando al paciente cirugías innecesarias que aumenten su morbimortalidad (hipotensión transoperatoria, colapso cardiovascular, sensibilidad extrema a narcóticos y sedantes, íleo mixedematoso).
Correspondencia:
Dr. Daniel Hernández Ramírez. Morena #1068-5, Col. Narvarte, C.P. 02030, Del. Cuauhtémoc, México, D.F.
Correo electrónico: dr_danielhdz@hotmail.com
Fecha recibido: 06 marzo 2007
Fecha aprobado: 18 enero 2008