El parénquima hepático y su vascularización son estructuras frágiles que comúnmente resultan dañadas en el traumatismo abdominal cerrado. El manejo de la lesión aislada del hígado ha sufrido importantes modificaciones y sigue en constante evolución. Mientras que la exploración quirúrgica se mantuvo como gold standard durante el siglo pasado y comienzos del presente, la tendencia actual es el manejo no operatorio o las resecciones hepáticas selectivas. Los hallazgos en las pruebas de imagen o el volumen de hemoperitoneo ya no determinan la elección del manejo de estas lesiones1,2, mientras que la estabilidad hemodinámica, el grado de coagulopatía, la hipotermia y la acidosis son parámetros que reflejan de manera más fiable el estado clínico del paciente3. Se presenta el caso clínico de un traumatismo hepático de alto grado y su manejo no operatorio de manera exitosa.
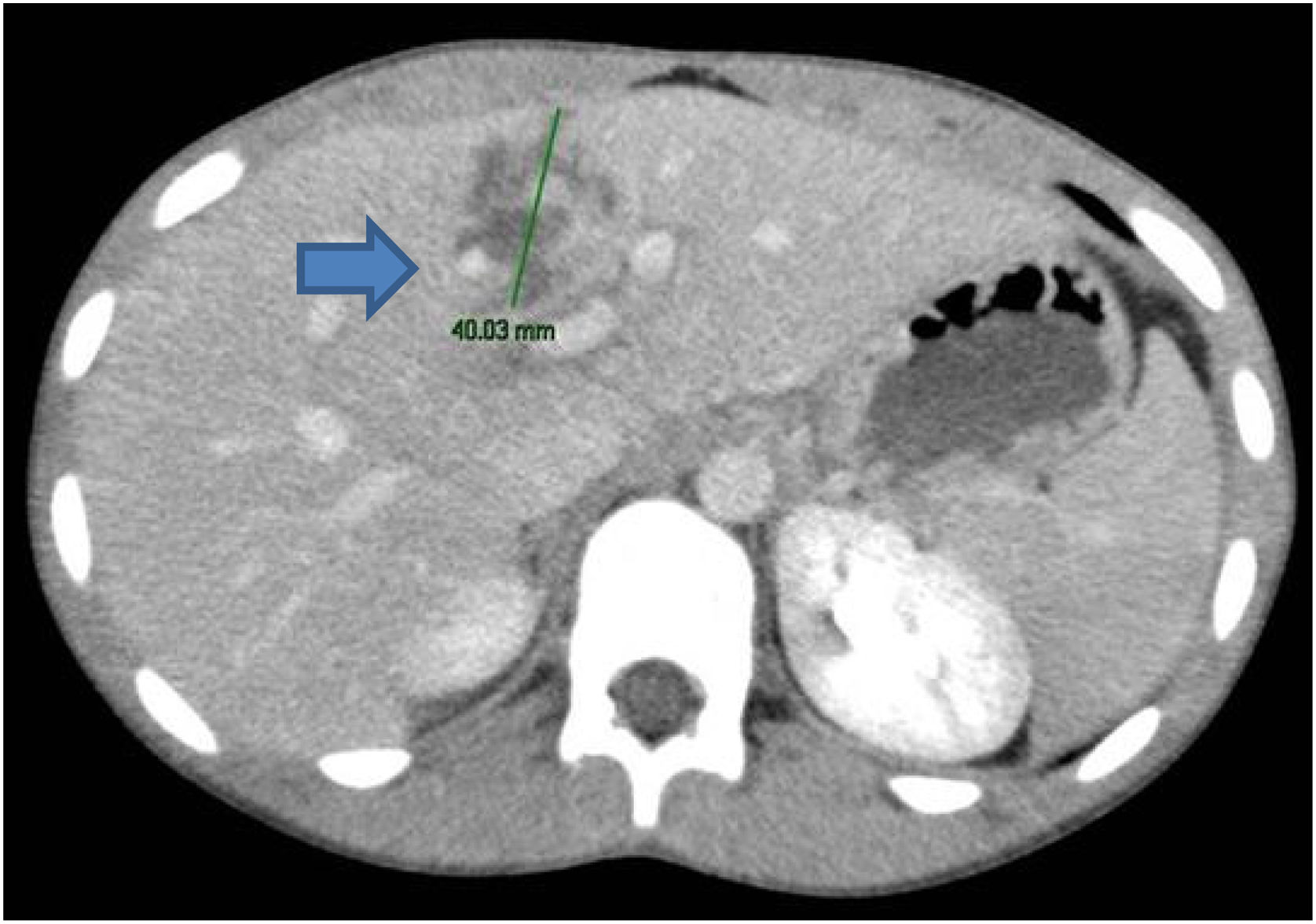
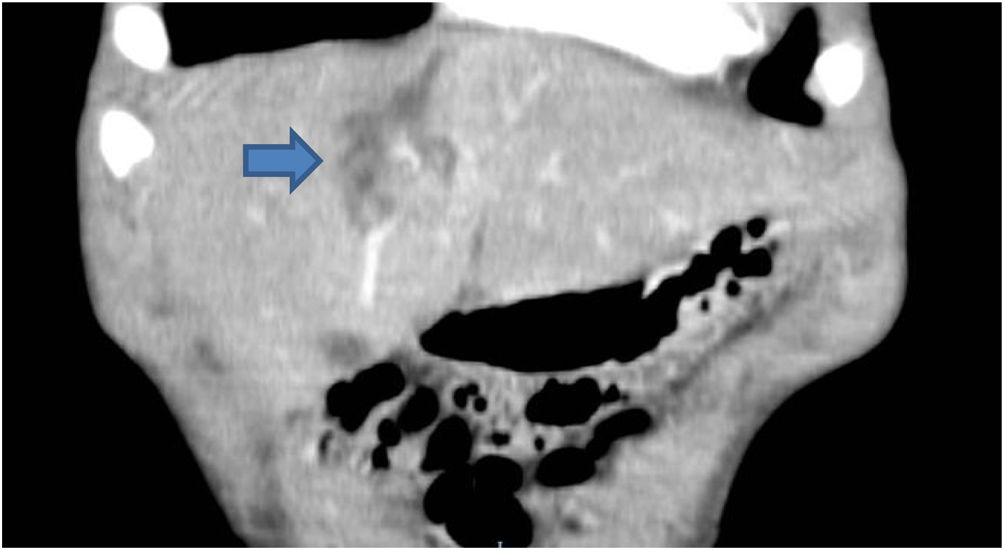
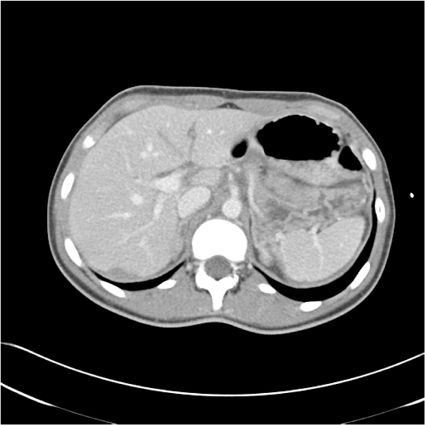
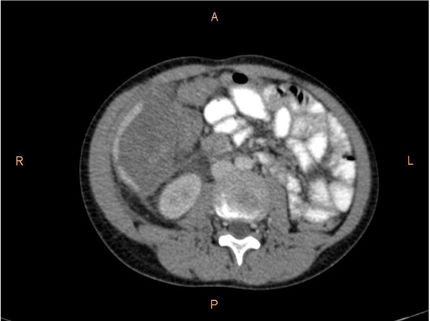
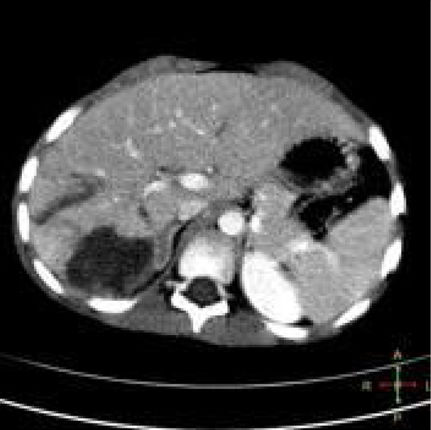
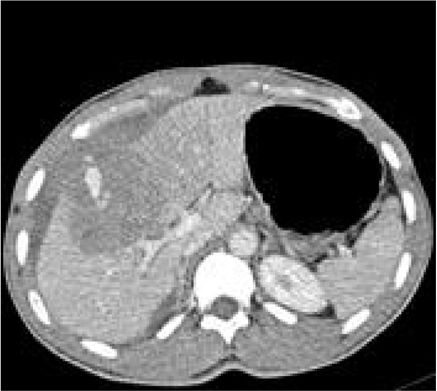
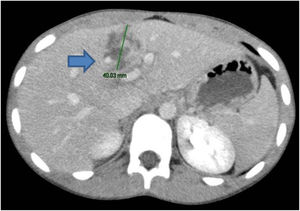
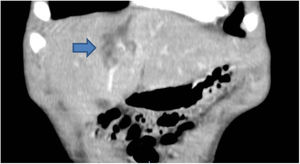
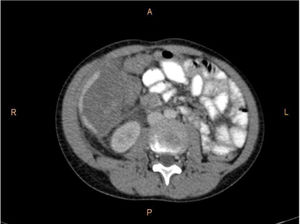
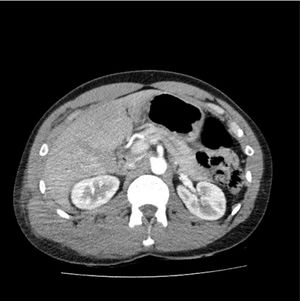
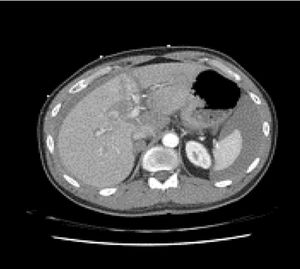
Se trata de un paciente varón de 16 años de edad, sin antecedentes médico-quirúrgicos de interés, que sufre un traumatismo abdominal contuso tras un accidente de bicicleta, en el que se lesiona los cuadrantes superiores del abdomen con el manillar de la misma. No presenta pérdida de conocimiento. El paciente acude al servicio de urgencias hemodinámicamente estable y con los parámetros fisiológicos dentro del rango de la normalidad. A la exploración física manifiesta dolor intenso localizado en el hipocondrio derecho y epigastrio. No presenta alteraciones en los estudios de laboratorio, siendo la hemoglobina 13.3g/dl y el hematocrito 40.7%. Se realiza una tomografía axial computarizada abdominal donde se demuestran laceraciones hepáticas al nivel de los segmentos IVa y IVb (figs. 1 y 2), sin evidencia de sangrado activo, lo que corresponde a una lesión grado iii según la Clasificación del Comité de lesiones de órganos de la Asociación Americana de Cirugía del Trauma (American Association for the Surgery of Trauma-Organ Injury Scale [AAST])4, y en la categoría de daño moderado grado ii según las guías de la Sociedad Mundial de Cirugía de Urgencias (World Society of Emergency Surgery [WSES])5.
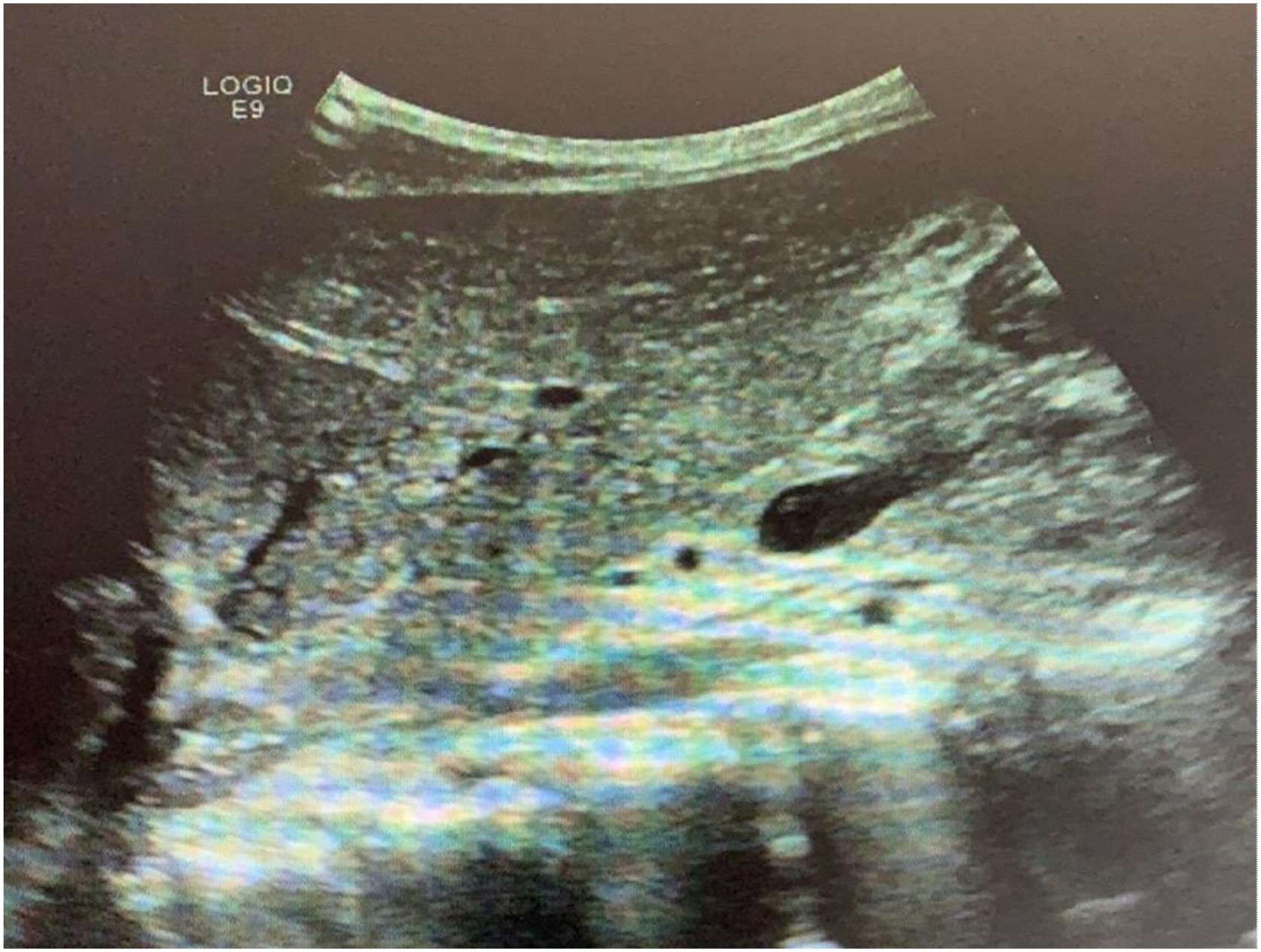
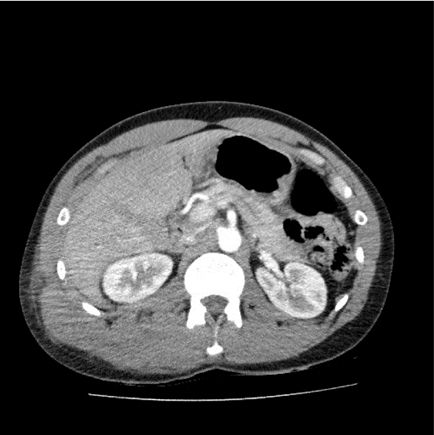
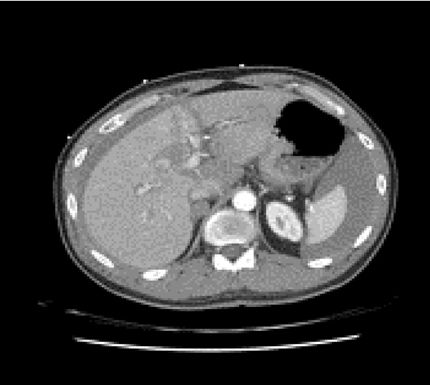
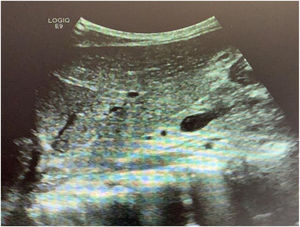
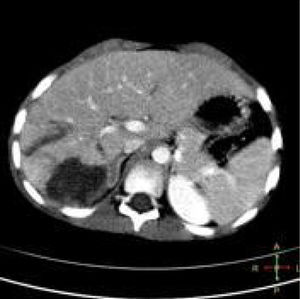
El paciente ingresa en la unidad de cuidados intensivos, donde permanece durante 3 días, manteniéndose hemodinámicamente estable en todo momento, sin necesidad de transfusión de hemoconcentrados o de fármacos vasopresores, con buena evolución clínica y estabilidad de los parámetros analíticos. Se decide su traslado a planta, donde tras 2 días de observación, y tras la realización de una ecografía abdominal de control que objetiva la buena evolución de las lesiones (fig. 3), el paciente es dado de alta a su domicilio. En la consulta de seguimiento a los 30 días el paciente se muestra asintomático y sin alteraciones analíticas. No se realizaron nuevas pruebas de imagen.
El hígado es un órgano vulnerable en el marco del traumatismo abdominal contuso, siendo el órgano sólido más dañado, sea de forma aislada o asociado a lesiones de otros órganos intraabdominales. El compromiso hepático debe sospecharse en todos los pacientes con traumatismo toracoabdominal, tanto anterior como posterior, especialmente si se presentan en estado de shock6. El traumatismo hepático cerrado aislado es un proceso patológico cuyo tratamiento ha evolucionado sustancialmente, con una tendencia clara en la actualidad hacia un manejo conservador o no operatorio en los casos en que sea factible.
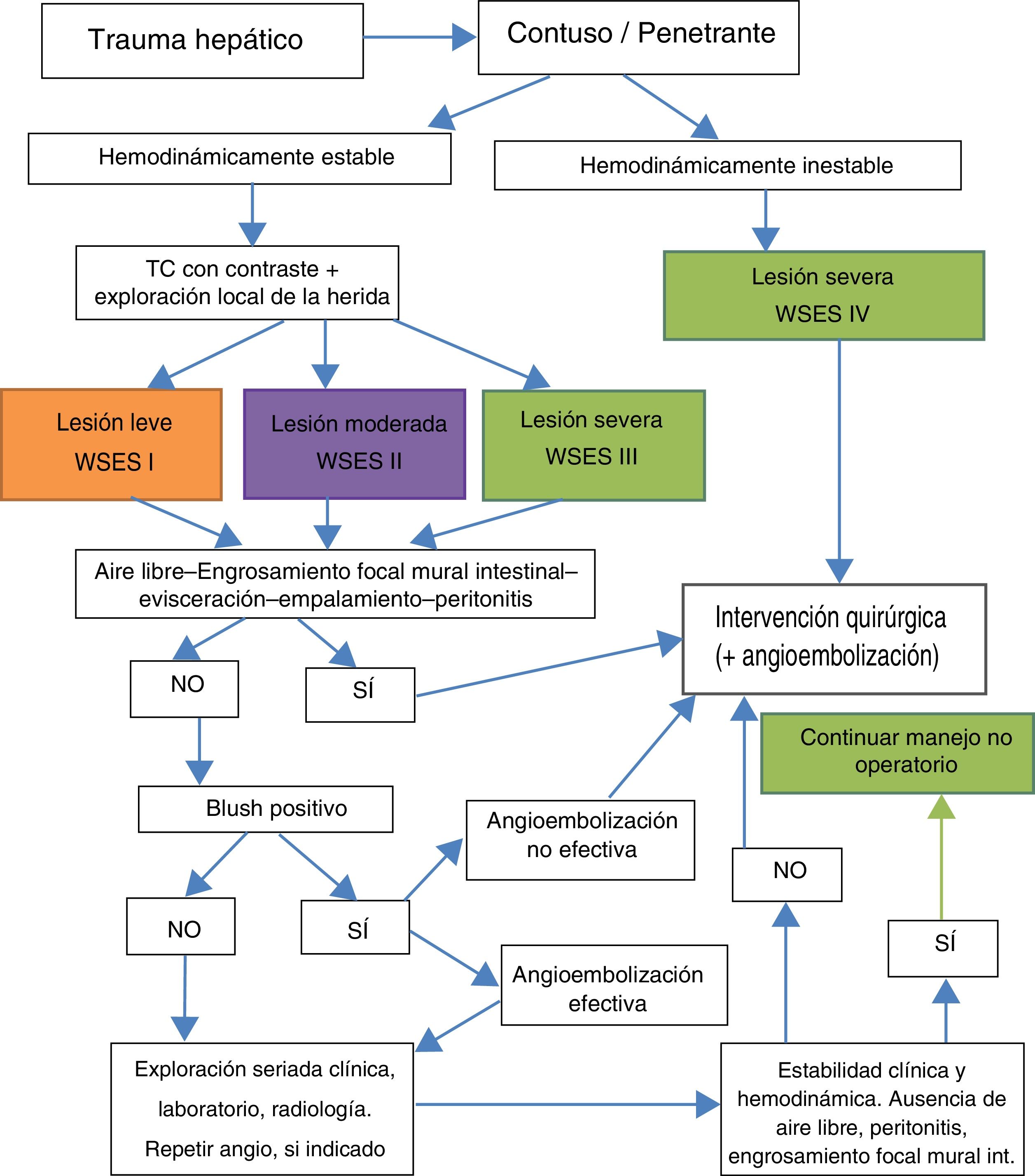
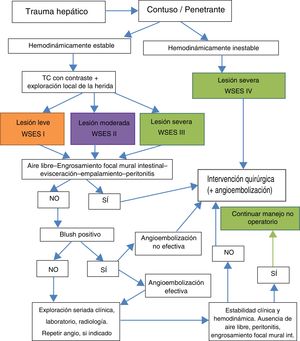
Los avances realizados en la investigación del manejo no operatorio del politraumatizado, a pesar de la dificultad que representa realizar estudios prospectivos en este tipo de pacientes, contribuyen a la disminución de la altísima mortalidad asociada a este tipo de traumatismos7. El uso de las guías clínicas nos ayuda a optimizar el manejo de estos pacientes8, siendo de gran utilidad la clasificación del daño hepático dependiendo de la puntuación obtenida según las escalas de la AAST y de la WSES (tablas 1 y 2) y el algoritmo terapéutico de la WSES (fig. 4), que recomienda el manejo no operatorio del traumatismo hepático cerrado en ausencia de lesiones que requieran reparación quirúrgica. Se debe tener presente que el manejo de este tipo de lesiones se halla en constante evolución, y como tal, existen otras guías que tienen en cuenta no solamente la extensión de la lesión hepática, sino también la localización y su mecanismo9.
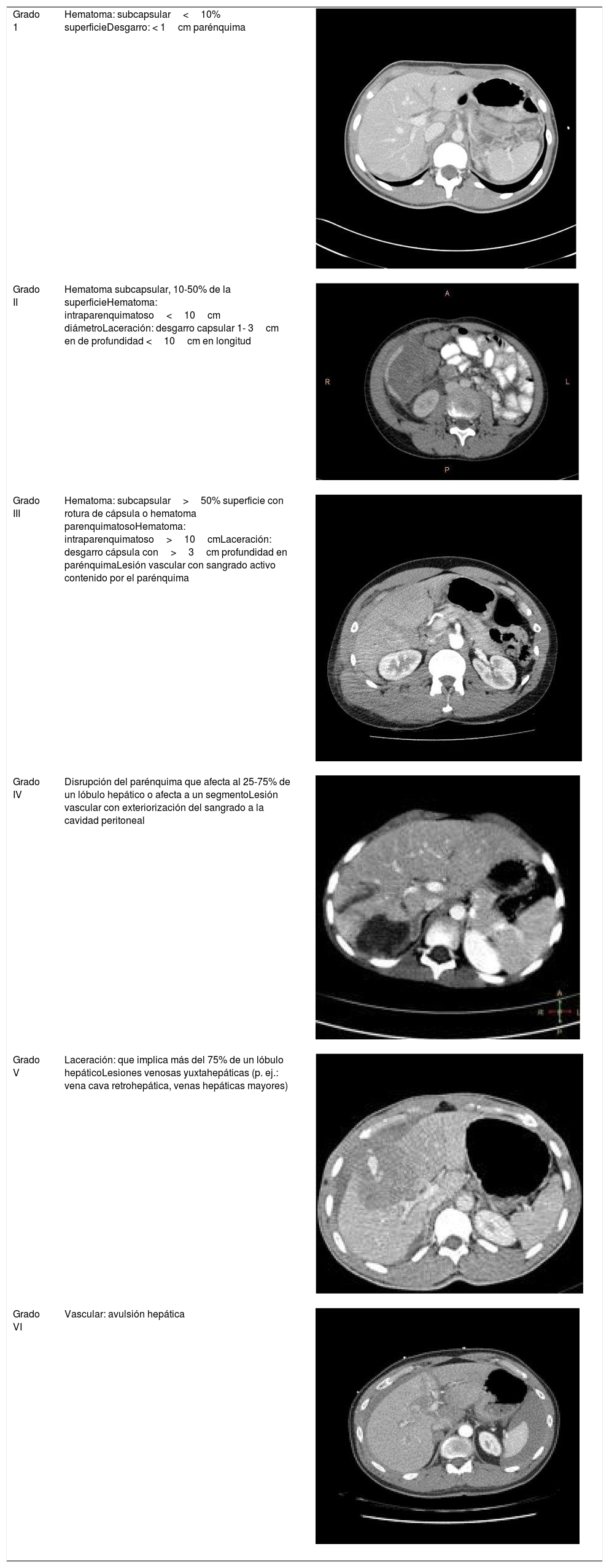
Escala de lesión hepática de la American Association for the Surgery of Trauma (AAST)4 y su correlato en imágenes de tomografía computarizada
| Grado 1 | Hematoma: subcapsular<10% superficieDesgarro: < 1cm parénquima | |
| Grado II | Hematoma subcapsular, 10-50% de la superficieHematoma: intraparenquimatoso<10cm diámetroLaceración: desgarro capsular 1- 3cm en de profundidad <10cm en longitud | |
| Grado III | Hematoma: subcapsular>50% superficie con rotura de cápsula o hematoma parenquimatosoHematoma: intraparenquimatoso>10cmLaceración: desgarro cápsula con>3cm profundidad en parénquimaLesión vascular con sangrado activo contenido por el parénquima | |
| Grado IV | Disrupción del parénquima que afecta al 25-75% de un lóbulo hepático o afecta a un segmentoLesión vascular con exteriorización del sangrado a la cavidad peritoneal | |
| Grado V | Laceración: que implica más del 75% de un lóbulo hepáticoLesiones venosas yuxtahepáticas (p. ej.: vena cava retrohepática, venas hepáticas mayores) | |
| Grado VI | Vascular: avulsión hepática |
*Avance un grado por lesiones múltiples hasta el grado iii.
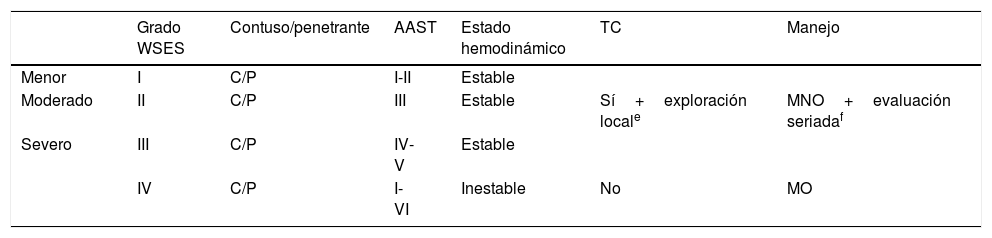
Clasificación del traumatismo hepático de la World Society of Emergency Surgery (WSES)5
| Grado WSES | Contuso/penetrante | AAST | Estado hemodinámico | TC | Manejo | |
|---|---|---|---|---|---|---|
| Menor | I | C/P | I-II | Estable | ||
| Moderado | II | C/P | III | Estable | Sí+exploración locale | MNO+evaluación seriadaf |
| Severo | III | C/P | IV-V | Estable | ||
| IV | C/P | I-VI | Inestable | No | MO |
MNO: manejo no operatorio; MO: manejo operatorio.
Algoritmo diagnóstico y terapéutico de las lesiones traumáticas hepáticas (con permiso de la WSES)5.
Se ha demostrado que alrededor del 80% de los pacientes con lesiones hepáticas pueden tratarse con éxito de manera conservadora10. Las tasas de fracaso informadas alcanzaron del 3% al 10% y se debieron principalmente a hemorragias tardías, hematomas y lesiones asociadas11. Estos resultados, en vista de una disminución significativa de la mortalidad en pacientes tratados de forma conservadora (del 5.6% al 1.3%), indican una mejor utilización del enfoque NOM en comparación con las series iniciales, donde el 60% de los casos fueron tratados de forma conservadora con una tasa de fracaso posterior del 15%12.
En los casos de lesión hepática aislada, con estabilidad hemodinámica y sin necesidad de cirugía, el manejo no operatorio es una opción establecida en las últimas guías, presentando altas tasas de éxito y evitando la morbimortalidad asociada a una intervención quirúrgica urgente y no siempre necesaria. El daño del árbol biliar empeora el pronóstico, siendo necesaria la realización de una colangiopancreatografía retrógrada endoscópica13. Si nos encontramos ante un caso en el que no se pueda realizar un manejo no operatorio, una opción a tener en cuenta debe ser el control del sangrado por parte del médico radiólogo intervencionista. La evolución y la experiencia de la angioembolización forman parte del arsenal terapéutico de las lesiones hepáticas graves, con signos de sangrado activo.
Aunque la mayoría de las lesiones de órganos sólidos se pueden tratar con el manejo no operatorio, principalmente debido a una mejora en el tratamiento general del traumatismo interdisciplinario, la mayor aplicación de radiología intervencionista puede ser una característica clave. Las técnicas de radiología intervencionista, especialmente en caso de extravasación de contraste, se describieron previamente como herramientas diagnósticas y terapéuticas importantes en un número relevante de pacientes con lesiones contusas hepáticas para mejorar las tasas de éxito del manejo no operatorio y reducir las operaciones innecesarias14–17. La tasa de recuperación de órganos varía del 86% al 100%, con tasas de éxito entre el 79% y el 92% en lesiones hepáticas mediante el uso de embolización arterial12,18,19, incluso si las tasas de morbilidad y complicación como el resangrado deben considerarse después de la angiografía14.
El manejo no operatorio del traumatismo hepático no está exento de complicaciones. En una revisión de 136 pacientes, Croce y Fabian20 reportaron sangrado (3.3%), biliomas (3%), abscesos (0.7%) y lesiones entéricas (0.3%), de las cuales más de la mitad fueron tratadas exitosamente con radiología intervencionista. Sin embargo, el traumatismo hepático aún requiere de intervención quirúrgica en los casos más complejos21. El principio básico de la intervención debe ser el control del daño hepático y la elección de la técnica adecuada.
Fodor et al.22 confirmaron la efectividad del manejo no operatorio en pacientes con lesiones hepáticas, sugiriendo un enfoque terapéutico seguro y efectivo, con tasas de mortalidad general por debajo del 2%. Según estos hallazgos la mayoría de los pacientes pueden ser tratados con el manejo no operatorio de una manera menos invasiva, evitando laparotomías innecesarias, lo cual es particularmente cierto en las lesiones hepáticas con tasas de manejo no operatorio recientes que superan el 95%.
A pesar de los continuos avances en las áreas de cirugía del traumatismo y cuidados críticos quirúrgicos, la mortalidad debida a lesiones hepáticas complejas sigue siendo extremadamente alta. De igual manera, su manejo quirúrgico plantea un reto de gran dificultad para incluso los cirujanos con gran experiencia en traumatismo. La incapacidad para controlar la hemorragia sigue siendo la primera causa de mortalidad, representando más del 50% de los casos. Las lesiones grado iv y v de la AAST son las lesiones más severas a las que se tiene que enfrentar un cirujano de traumatismos. La mayoría de estos pacientes estarán en estado de shock y se encontrarán en el círculo vicioso de la tríada letal acidosis, hipotermia y coagulopatía23, que conduce invariablemente a arritmias y muerte. La complejidad de estas lesiones obliga al cirujano a emplear procedimientos quirúrgicos que no se utilizan de forma habitual. Sin embargo, las lesiones de grado iv y v representan el 5%, por lo que pocos centros de traumatismo han desarrollado un importante grado de experiencia en su manejo24. A mayor experiencia del cirujano en cirugía hepática y control de daños se obtendrán mejores resultados25.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
FinanciaciónNo se recibió patrocinio de ningún tipo para llevar a cabo este artículo.