Existe evidencia de un grado bajo de inflamación a nivel de la mucosa intestinal en pacientes con síndrome de intestino irritable (SII). El objetivo del estudio fue evaluar el perfil de citocinas proinflamatorias y antinflamatorias en plasma en pacientes pediátricos mexicanos con SII.
Pacientes y métodosQuince pacientes con SII de acuerdo con los criterios de Roma III para pacientes pediátricos y 15 niños sanos, pareados por edad y sexo fueron incluidos en el estudio. Se cuantificaron en plasma y se compararon el factor de necrosis tumoral alfa (TNF-α), las interleucinas 10 y 12 (IL-10, IL-12) y el factor de crecimiento transformante beta (TGF-β).
ResultadosLos niveles plasmáticos de IL-10 fueron menores en los pacientes con SII (86.07+21.3 pg/mL vs. 118.71+58.62 pg/mL; p=0.045) y los niveles de IL-12 mayores en los pacientes con SII en comparación con el grupo control de niños sanos (1,204.2±585.9 pg/mL vs. 655.04±557.80 pg/mL; p=0.011). El índice IL-10/IL-12 fue menor en los pacientes con SII (0.097±0.07 vs. 0.295±0.336; p=0.025). La concentración en plasma de TGF-β fue mayor en los pacientes con SII (545.67±337.69 pg/mL vs. 208.48±142.21 pg/mL; p=0.001). No hubo diferencia en los niveles plasmáticos de TNF-α entre ambos grupos.
ConclusionesEste estudio indica que los niños con SII presentan un estado de alteración de la regulación inmune. Aún está pendiente por dilucidar el papel que juegan estas citocinas, específicamente la TGF-β, en la patogénesis del SII.
There is evidence that patients with irritable bowel syndrome (IBS) have a low degree of inflammation in the intestinal mucosa. The aim of the study was to evaluate theprofile of pro- and anti-inflammatory cytokinesin plasmain Mexican pediatric patients with IBS.
Patients and methodsFifteen patients with IBS according to Rome III criteria for childhood and 15 healthy children, matched by age and sex, were included in the study. Plasma levels of tumoral necrosis factor alpha (TNF-α), interleukins 10 and 12 (IL-10, IL-12) and transforming growth factor beta (TGF-β) were quantified and compared between groups.
ResultsPlasma levels of IL-10 were lower in patients with IBS (86.07+21.3 pg/mL vs. 118.71+58.62 pg/mL: P=.045) and IL-12 levels were higher in patients with IBS compared to the control group of healthy children (1,204.2±585.9 pg/mL vs. 655.04±557.80 pg/mL; P=.011). The IL-10/IL-12 index was lower in patients with IBS (0.097±0.07 vs. 0.295±0.336; P=.025). Plasma concentration of TGF-β was higher in patients with IBS (545.67±337.69 pg/mL vs. 208.48±142.21 pg/mL; P=.001). There was no difference in plasma levels of TNF-α between groups.
ConclusionsThis study suggests that children with IBS have a state of altered immune regulation. This is consistent with the theory of low-grade inflammatory state in these patients. Further studies are needed to elucidate the role played by these cytokines, specifically TGF-β in the pathogenesis of IBS.
El SII es un trastorno funcional gastrointestinal que se define de acuerdo con los criterios de Roma III para los pacientes pediátricos, como sensación de molestia o dolor abdominal que se presenta por lo menos una vez a la semana en los 2 meses previos al diagnóstico, asociado a 2 de las siguientes características, en al menos el 25% del tiempo: a) mejora con la evacuación; b) su inicio está asociado con cambios en la frecuencia de las evacuaciones, y c) su inicio está asociado a cambio en la forma (apariencia) de las evacuaciones. Lo anterior sin evidencia de un proceso inflamatorio, anatómico, metabólico o neoplásico que explique la sintomatología del paciente y deben estar presentes por al menos una vez a la semana en los 2 meses previos al diagnóstico1. Se diagnostica entre un 22-45% de los pacientes pediátricos entre 4 y 18 años que acuden a clínicas de atención de tercer nivel. Dentro de su fisiopatología, se encuentran implicados múltiples mecanismos. Uno de los primeros estudiados es la hipersensibilidad visceral, la cual es consecuencia de una alteración en el eje cerebro-intestino, muy probablemente modulada por factores genéticos que regulan las respuestas inflamatorias e inmunológicas locales a diversos procesos, como son: infecciones, trauma intestinal o alergia y que, a su vez, provocan desórdenes en la motilidad intestinal, traducidos clínicamente como diarrea o estreñimiento asociados o no a dolor abdominal2-5. Sin embargo, otros múltiples factores entran en juego en su fisiopatología: psicológicos, inflamatorios y alteraciones de la motilidad.
Al parecer, en individuos con susceptibilidad psicosocial y genética, un evento infeccioso puede precipitar que se desarrolle el SII, probablemente al condicionar un grado de inflamación leve de la mucosa intestinal, que conduce a la activación del sistema inmunológico4,6-8. Estudios recientes apoyan la hipótesis de activación inmune en adultos con este síndrome: infiltración de células inmunes en la mucosa intestinal de pacientes con SII9-11 y una mayor expresión de citocinas proinflamatorias, como la interleucina (IL)-6, IL-8, factor de necrosis tumoral (TNF)-αe IL-12, con niveles bajos de IL-1012-16. Se han reportado en pacientes adultos con SII polimorfismos de un solo nucleótido en los genes que codifican para TNF-α e IL-10 en comparación con controles sanos12,17,18. Recientemente, Hua et al. encontraron que los niveles de IL-10 fueron menores en pacientes pediátricos con SII cuando se compararon con controles sanos, sin encontrar diferencias en los niveles de TNF-α e IL-6, ambas citocinas proinflamatorias; sin embargo, no se han estudiado en población latina19. El objetivo del estudio fue explorar el perfil de citocinas proinflamatorias y antiinflamatorias en pacientes pediátricos con SII en un tercer nivel de atención. La hipótesis del estudio fue que los niños mexicanos con SII presentarían niveles plasmáticos menores de IL-10, así como mayores de IL-12 y TNF-α⋅
Pacientes y métodosPoblación de estudioSe reclutó, por parte de 2 investigadores, a pacientes con SII de la consulta externa del departamento de Gastroenterología y Nutrición del Hospital Infantil de México Federico Gómez y los controles sanos de escuelas de la Ciudad de México y el área conurbana (RVF y ACS). La muestra de ambos grupos se realizó por muestreo no probabilístico, por conveniencia. Todos los participantes viven en la ciudad de México y el área metropolitana.
Se diagnosticó a los pacientes con SII de acuerdo con los criterios de Roma III para los pacientes pediátricos: sensación de molestia o dolor abdominal que se presenta por lo menos una vez a la semana en los 2 meses previos al diagnóstico, asociado a 2 de las siguientes características, en al menos el 25% del tiempo: a) mejora con la evacuación; b) su inicio está asociado a cambios en la frecuencia de las evacuaciones, y c) su inicio está asociado a cambio en la forma (apariencia) de las evacuaciones. Lo anterior sin evidencia de un proceso inflamatorio, anatómico, metabólico o neoplásico que explique la sintomatología del paciente, y deben estar presentes por al menos una vez a la semana en los 2 meses previos al diagnóstico1.
No se incluyó a pacientes ni a controles que estuvieran cursando con desnutrición o sobrepeso de acuerdo con las tablas de la Organización Mundial de la Salud y los Centros de Control de Enfermedades, con algún proceso infeccioso gastrointestinal, portadores de alteración inmunológica o alérgica conocida, o que hubieran recibido antibióticos, probióticos, analgésicos o antiinflamatorios en el último mes previo a su ingreso. A todos los participantes se les realizaron hemograma, bioquímica, coproparasitoscópicos en serie de 3, antígeno fecal para Giardia intestinalis y examen general de orina, que no revelaron alteración alguna.
Evaluación de la sintomatologíaLa sintomatología estuvo presente, por interrogatorio, al menos los 4 meses previos al estudio (intervalo 4-37 meses). Con el objetivo de evidenciar las características de sus síntomas y corroborar el diagnóstico de SII para pacientes pediátricos de acuerdo con los criterios de Roma III, todos los pacientes con SII o familiares de los pacientes llenaron un diario de síntomas al menos 2 meses previos a su enrolamiento, en donde se consignaron de forma diaria, la presencia o ausencia de síntomas como malestar o dolor abdominal, distensión abdominal, así como la frecuencia y las características de las evacuaciones.
Obtención de la muestra y proceso de inmunoanálisis enzimáticoSe obtuvo una muestra de 10mL de sangre por venopunción en tubos con anticoagulante. Las muestras fueron centrifugadas a 400xg durante 20 min para obtener el plasma, el cual se almacenó a –70°C hasta su utilización. Se cuantificaron en plasma las citocinas TNF-α, IL-12, IL-10 y TGF-β, por duplicado, utilizando kits comerciales de inmunoanálisis enzimático (EIA), siguiendo las instrucciones del proveedor (ASSAY DESINGS TiterZyme® EIA, Inc., Ann Arbor, EE. UU.). La densidad óptica fue medida a una longitud de onda de 450nm y la longitud de onda de referencia de 620nm, utilizando un lector de ELISA Multiskan FC, Thermo Fisher Scientific Oy Microplate Instrumentation Ratastie 2, P.O. Box 100 Vantaa, Finlandia. Los valores obtenidos se correlacionaron linealmente con las concentraciones de los estándares, realizando la curva de calibración para cada citocina. El límite de sensibilidad de cada ensayo fue el siguiente: TNF-α: 8.43 pg/mL, IL-10: 3.75 pg/mL, TGF-β: 3.3 pg/mL e IL-12: 0.9 pg/mL. Las muestras se corrieron por duplicado.
Análisis estadísticoConsiderando la diferencia encontrada entre los niveles de citocinas IL-10 (se ejemplifica) y de IL-12 en un trabajo previo en adultos, O¿Mahony et al.16, se realizó un cálculo de muestra utilizando el promedio entre 2 grupos, con un alfa 0.05 y un poder del 95%, y aplicando la fórmula para comparación de medias de 2 muestras; utilizando una muestra de 2 colas se obtuvieron 5 casos por grupo. Tomando en cuenta las diferencias del índice IL-10/IL-12 se obtiene una n de uno por grupo. Al considerar las diferencias encontradas para TNF-α considerando el mismo alfa y poder, se obtienen 8 pacientes por grupo. Se decidió incluir a 15 pacientes en cada grupo.
Los niveles plasmáticos de interleucinas (pg/mL) obtenidos de ambos grupos se analizaron con el objetivo de identificar si presentaban una distribución normal a través de la prueba de Shapiro-Wilk. Al evidenciar que no se cumplían con criterios de normalidad, se aplicó la prueba no paramétrica del tipo U de Mann-Whitney, para evaluar grupos independientes. Se realizó el cálculo de poder de las diferencias encontradas con el objetivo de evidenciar las probabilidades de cometer error tipo ii. Los cálculos estadísticos fueron realizados utilizando el programa SPSS 16.0 para Windows (SPSS Inc, Chicago, EE. UU.).
El presente estudio fue aprobado por la comisión de investigación y el comité de Ética del Hospital Infantil de México Federico Gómez. Se obtuvo consentimiento informado de los padres de todos los participantes, así como la carta de asentimiento de los participantes mayores de 8 años.
ResultadosDatos demográficos y características clínicasSe incluyó en el estudio a 15 pacientes con SII, correspondiendo 8 al sexo femenino (53%); el promedio de edad fue de 10.5±3.9años, con una mediana de edad de 10.5años (intervalo 6-17 años). De acuerdo con el subtipo de SII, 8 pacientes (53%) presentaron el subtipo mixto (SII-M), 4 (26%) con diarrea (SII-D) y 3 (20%) con estreñimiento (SII-E).
En cuanto a los controles sanos, se incluyó a 15 niños y adolescentes, 8 del sexo femenino (53%), con un promedio de edad de 11.4±3.2años y una mediana de 10.75 años (intervalo 6.1-17.3años). No existieron diferencias significativas basales en cuanto a sexo y edad entre los grupos.
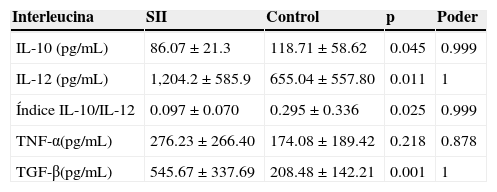
Niveles plasmáticos de interleucinasEn los pacientes con SII, los niveles de IL-10 fueron menores (p=0.045) y los niveles de IL-12 mayores (p=0.011) que en los controles. El índice IL-10/IL-12 fue menor en los pacientes con SII (p=0.025). En el caso de los niveles plasmáticos de TNF-α, no hubo diferencia entre ambos grupos (p=0.218). El promedio de la concentración en plasma de TGF-βfue mayor en los pacientes con SII (p=0.001). Dichos resultados se muestran en la tabla 1.
Niveles plasmáticos de citocinas en pacientes con SII y controles
| Interleucina | SII | Control | p | Poder |
|---|---|---|---|---|
| IL-10 (pg/mL) | 86.07±21.3 | 118.71±58.62 | 0.045 | 0.999 |
| IL-12 (pg/mL) | 1,204.2±585.9 | 655.04±557.80 | 0.011 | 1 |
| Índice IL-10/IL-12 | 0.097±0.070 | 0.295±0.336 | 0.025 | 0.999 |
| TNF-α(pg/mL) | 276.23±266.40 | 174.08±189.42 | 0.218 | 0.878 |
| TGF-β(pg/mL) | 545.67±337.69 | 208.48±142.21 | 0.001 | 1 |
El SII es un trastorno funcional gastrointestinal que se presenta tanto en la población adulta como en la pediátrica. La prevalencia del SII en la población pediátrica es de alrededor del 14 al 21%, dependiendo de los criterios utilizados para definir su presencia1. En México, se ha estimado una prevalencia entre el 16 y 35.5% en poblaciones adultas20,21. El estudio de Schmulson et al. con voluntarios adultos de la ciudad de México mostró una prevalencia del 35.5%, casi el doble de lo reportado en una población abierta (16%), con una relación mujer:hombre (M:H) de 4:1.2720. No hay datos sobre la prevalencia en pacientes pediátricos en México.
Las causas del SII no son completamente conocidas, pero existe evidencia de la participación de múltiples mecanismos fisiopatológicos, todos ellos interrelacionados, tales como factores genéticos, psicosociales, hipersensibilidad visceral, alteraciones de la motilidad, permeabilidad intestinal e inflamación1,22-24.
Una explicación potencial de la fisiopatología del SII es la del estado de inflamación de bajo grado de la mucosa intestinal25. Los estados inflamatorios intestinales, independientemente de los eventos específicos que la iniciaron, comparten vías inmunológicas comunes de mediación de daño tisular y reparación. Existe evidencia que da soporte a esta teoría de inflamación de bajo grado, tal como lo demuestra una reciente revisión sistemática sobre la participación de los procesos inflamatorios a nivel de la mucosa intestinal26. Esta revisión muestra los múltiples estudios en los que se reporta que las células inflamatorias, tales como los mastocitos y linfocitos B y T activados, están aumentadas en número con respecto a lo normal en la mucosa de un grupo de pacientes con SII. También hay evidencia que indica un estado de activación inmunológica manifestado por un incremento en la producción de citocinas a nivel de las mucosas, sangre y heces, las cuales pueden ser producto de la activación de mastocitos o de otras células del sistema inmunológico25. Sin embargo, es poco probable que estas anormalidades sean las únicas responsables de la etiología del SII.
Las citocinas son proteínas producidas por la activación de células inmunológicas que influyen en la actividad, la diferenciación y la proliferación de otras células, modulando la respuesta inmunitaria innata y adaptativa27. Se sabe que estas proteínas desempeñan un papel importante en la patogénesis de la enfermedad inflamatoria intestinal, la cual representa el estado inflamatorio intestinal de mayor gravedad, pero también en otros estados de lesión tisular, tales como enterocolitis infecciosa, enfermedad celíaca, gastroenteritis eosinofílica y recientemente han sido descritas en el SII26,28,29. También se encuentran presentes en muchas otras enfermedades fuera del tracto gastrointestinal, que involucran fenómenos inflamatorios, tanto infecciosas y alérgicas como autoinmunes. Dichas citocinas se encuentran presentes en la mucosa gastrointestinal, la sangre (monocitos y plasma) y las heces, siendo susceptible su medición en dichos tejidos o muestras16,19,24,29. Las citocinas pueden influir en la función de las células epiteliales, del músculo liso y del sistema nervioso entérico. Los cambios en el perfil de citocinas de los pacientes con SII pueden exacerbar los cambios en la secreción, la permeabilidad, la motilidad y la sensibilidad intestinal, y generar los síntomas del SII19,24,30,31.
No está claro aún el perfil de citocinas en sangre en los pacientes con SII. Los resultados no son consistentes en todos los estudios y pudiera ser resultado de las diferencias en las mediciones, metodologías y poblaciones estudiadas32,33. En pacientes adultos con SII, se ha mostrado una disminución en los niveles de citocinas antiinflamatorias, como la IL-10, y un incremento de las citocinas proinflamatorias del tipo TNF-α, IL-6, IL-8 e IL-12, lo cual muestra un perfil proinflamatorio en estos pacientes16,33-35.
En un estudio de pacientes adultos donde se midieron los niveles de citocinas en sobrenadante de cultivo de monocitos no estimulados, se encontró que la concentración de IL-10 fue menor y la de IL-12 mayor en pacientes con SII en comparación con sujetos sanos; el índice IL-10/IL-12 en el grupo de SII fue menor16. Sin embargo, un estudio reciente realizado en 39 adultos con SII y 34 controles sanos no mostró diferencias en los niveles séricos ni en la mucosa colónica de IL-1β, IL-6, IL-8, IL-10, IL-12 y TNF-α; solamente hubo diferencia en el nivel de expresión del ARN mensajero de IL-10 en la mucosa colónica en el subgrupo de pacientes del sexo femenino36. En población adulta de México se demostraron niveles bajos de IL-10 sérica en pacientes con SII en comparación con controles sanos35.
En el momento de realizar nuestro estudio no existía información sobre el perfil de estas citocinas en pacientes pediátricos. Un estudio recientemente publicado, que midió las citocinas en sobrenadante de cultivo de células mononucleares de sangre periférica (PBMC) no estimuladas con lipopolisacáridos de Escherichia coli, demostró que los niveles de IL-10 fueron menores en pacientes pediátricos con SII (82.6±46.41 pg/mL) con respecto a controles sanos (214.65±76.23), ambos grupos en niveles muy similares a los encontrados en nuestro estudio19.
Los niveles bajos de IL-10 encontrados en nuestra población de niños con SII, en comparación con controles sanos, son consistentes con los encontrados en otros estudios de población adulta, inclusive adultos mexicanos y otro estudio pediátrico16,19,35. De igual manera, los niveles de IL-12 también estuvieron incrementados en nuestro grupo con SII, semejante a lo reportado en población adulta16.
A diferencia de los estudios en adultos, incluyendo el de pacientes mexicanos, en nuestro estudio no se demostró diferencia en los niveles plasmáticos de TNF-α en la población pediátrica35,37; sin embargo, llamó la atención que el TNF-αse encontró elevado en ambos grupos de niños, en niveles muy superiores, en comparación a lo reportado en otro estudio en el que también se midió el TNF-α en plasma, aunque se realizó en mujeres adultas y con otras comorbilidades38. Hua et al., en su estudio en población pediátrica, también encontraron niveles muy altos de TNF-αen sobrenadante de cultivo de PBMC, pero en contraste con nuestro estudio que se midió en plasma, sí encontraron diferencias entre ambos grupos con mayores niveles en niños con SII19. Existe un reporte en pacientes adultos en los que tampoco se evidencia la diferencia de TNF-α entre ambos grupos; sin embargo, corresponde a mediciones de sobrenadante de cultivo de monocitos estimulados con lipopolisacáridos durante 72h previas a la medición, donde los autores argumentan que probablemente se deba al limitado número de pacientes incluidos39. Se sabe que el TNF-α tiene un efecto proinflamatorio y ha sido claramente implicado como desencadenante del fenómeno séptico al incrementar las concentraciones plasmáticas de pequeñas moléculas mediadoras, tales como el factor activador de plaquetas, prostaglandinas y óxido nítrico. En cuanto a su participación en el SII, además de que se ha encontrado en niveles mayores de adultos con SII con respecto a los controles, tanto en suero como en sobrenadante de polimorfonucleares no activados, se ha reportado en otros estudios que ser portador al mismo tiempo del genotipo de alto productor de TNF-α (heterocigotos G/A) y el genotipo de bajo productor de IL-10 es un factor de riesgo para SII, ya que fue significativamente más prevalente en los sujetos con SII, principalmente SII-D17,20. Sin embargo, en un estudio realizado en adultos mexicanos voluntarios no se encontraron diferencias en la frecuencia de los genotipos de IL-10 (–1082G/A) ni de TNF-α (–308G/C) entre los sujetos con SII y los controles40.
Hasta lo que sabemos, no existen reportes de que se hayan medido los niveles plasmáticos de TGF-β en pacientes con SII, ni pediátricos ni adultos. Debido a que TGF-β es un modulador importante de la respuesta inmunológica fue que realizamos su medición. Los niveles plasmáticos de TGF-β mostrados en nuestro estudio fueron mayores en aquellos pacientes con SII con respecto a los controles. No se sabe bien cuál es el papel específico que desempeña el TGF-β en la patogénesis del SII. Aunque un estudio en pacientes adultos no mostró diferencias en las frecuencias de genotipos para TGF-β entre pacientes con SII y controles sanos6, se piensa que el TGF-β pudiera estar involucrado en la fisiopatología del SII. Hay evidencia de que el TGF-βparticipa en la fisiopatología de la enfermedad inflamatoria intestinal, específicamente en la enfermedad de Crohn, actuando junto con IL-6, como inductor de las células Th-17, productoras de IL-17 e IL-22, y modulando la función de IL-23, implicadas en la génesis de la inflamación a nivel tisular. Existe evidencia de que la diferenciación de células Th-17 en ausencia de IL-23 conduce a la producción de IL-10, por lo que estas células son poco inductoras de inflamación. Las células Th17 requieren de TGF-β para su diferenciación. Además, las células T producen grandes cantidades de TGF-β y pueden inducir a células CD4+nativas para producir IL-17 y ser autoconvertidas en células Th1729. Por otro lado, los datos obtenidos del estudio de Gebhardt et al. indican que el TGF-β1 actúa como un potente inhibidor y modulador de los mastocitos, de tal forma que este estudio confirma lo que se ha referido en otros artículos, acerca de que el TGF-β1 es una citocina antiinflamatoria que se expresa constitutivamente en el intestino41. Los niveles plasmáticos de TGF-β que encontramos en nuestro estudio podrían estar aumentados como respuesta al estado proinflamatorio que presentan los pacientes con SII. Aún está por definirse el papel que desempeña el TGF-β en la patogénesis del SII.
Los niveles de citocinas que se muestran en nuestro estudio, tanto en los pacientes con SII como en los controles, se encuentran muy altos en comparación con otros estudios similares. Sin embargo, esto es debido al tipo de kit comercial utilizado. Un estudio realizado en mujeres embarazadas, específicamente durante su primer trimestre, en el cual se determinaron los niveles de TNF-α, mostró que uno de los ensayos utilizados (Pierce®) mostró niveles de cifras de 1 a 2 dígitos (4.23 pg/mL; intervalo 1.34-77.2 pg/mL), mientras que las mediciones utilizando el mismo de nuestro estudio, es decir Titerzyme®, fueron cifras de 2 a 3 dígitos (176.96 pg/mL; 54.7-283.9 pg/mL), en rangos similares a los descritos en nuestro estudio42. Un estudio colombiano realizado en niños obesos y eutróficos, utilizando otro kit comercial, mostró niveles de TNF-α de 3 dígitos, con desviación estándar amplia (210.27+281.96 pg/mL vs. 284.28+384.99, respectivamente)43. Es factible que los resultados tan altos de citocinas encontradas en nuestro estudio, tanto en el grupo de SII como en el control, sean secundarios al tipo de kit comercial utilizado y que harán difícil la comparación con otros estudios.
Existen algunas limitaciones en este estudio. Primero, debido al pequeño tamaño de muestra, no fue posible hacer comparaciones entre los subtipos del SII. El estudio además no se realizó en población abierta, sino en pacientes que son atendidos en un hospital de tercer nivel de atención, por lo que existen limitaciones para poder generalizar nuestros resultados. No se descartó enfermedad celíaca de forma apropiada en todos los pacientes. Otra limitación fue que no se realizó la medición de citocinas directamente de la mucosa colónica para ver si correlacionaba con los niveles séricos.
ConclusionesNuestros resultados muestran que los niños con SII presentan un estado de alteración de regulación inmune al mostrar menores niveles plasmáticos de IL-10 y mayores de IL-12. No se encontró diferencia en los niveles de TNF-αentre ambos grupos. Los niveles de TGF-β fueron mayores en los pacientes con SII, pero aún está por definirse el papel que desempeña este en la patogénesis del SII. Estos resultados indican que la alteración en la modulación del sistema inmunitario puede estar participando en la génesis del SII en los niños.
FinanciamientoEste estudio fue realizado con el apoyo de fondos federales del gobierno de México.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses
Véase contenido relacionado en doi:10.1016/j.rgmx.2015.01.001 Schmulson M, Saps M y Bashashati M. Regulación inmune anormal en niños con síndrome de intestino irritable. Revista de Gastroenterología de México. 2015;80(1):3–5.