El síndrome de nevos azules ahulados (SNAA) es un síndrome poco frecuente, que se caracteriza por la presencia de múltiples malformaciones vasculares en piel y tracto gastrointestinal. También pueden verse afectados otros órganos con diferentes manifestaciones clínicas tales como artralgias, epistaxis, hemoptisis, hematuria, hemotórax, trombocitopenia leve, coagulopatía por consumo y deformaciones óseas, entre otras. Se presenta el caso en un niño de nueve años de edad con SNAA, con manifestaciones clínicas características, tales como lesiones cutáneas puntiformes de color violáceo con tamaño variable y malformaciones vasculares gastrointestinales con sangrado de tubo digestivo.
Blue Rubber Bleb Nevus Syndrome (BRBS) is a rare disease, characterized by multiple vascular malformations in the skin and gastrointestinal tract. Other organs can also be affected, presenting different clinical manifestations such as arthralgia, epistaxis, hemoptysis, hematuria, hemothorax, mild thrombocytopenia, consumptive coagulopathy, and bone deformities, among others. We present a case of BRBS in a nine-year-old boy with the characteristic clinical manifestations of punctated purplish-blue skin lesions that vary in size and gastrointestinal vascular malformations with upper digestive tract bleeding.
El síndrome de nevos azules ahulados (SNAA) es una entidad poco frecuente caracterizada por múltiples malformaciones venosas en piel, tracto gastrointestinal y otros órganos. Su incidencia se estima en 1:14.000 nacidos vivos1. Descrito por primera vez por Gascoyen en 1860, pero William Bean dio nombre a esta enfermedad un siglo después2. A la fecha se ha reportado un total de 200 casos y sólo un caso en niños mexicanos hasta donde fue posible revisar3. Por considerarlo de gran interés, se presenta paciente de 9 años de edad con lesiones vasculares en piel y tracto gastrointestinal, el cual después de múltiples estudios fue diagnosticado como SNAA.
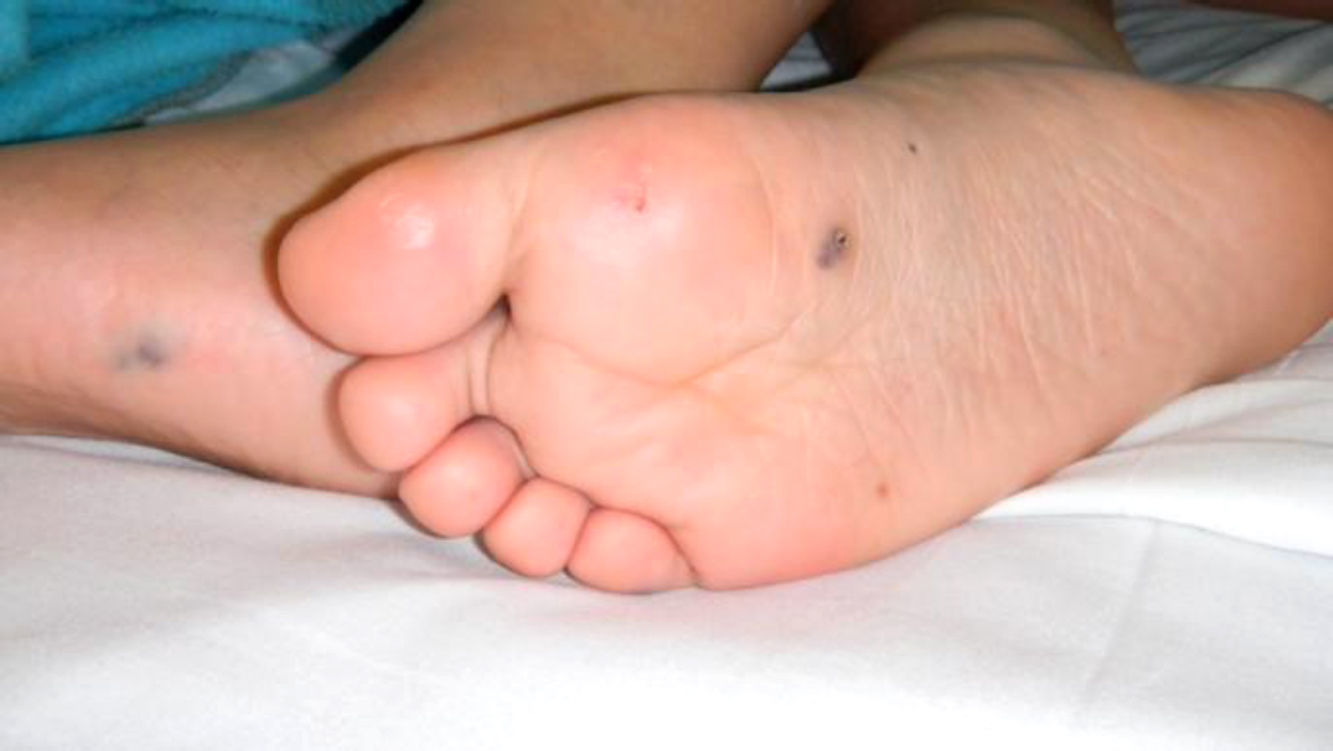
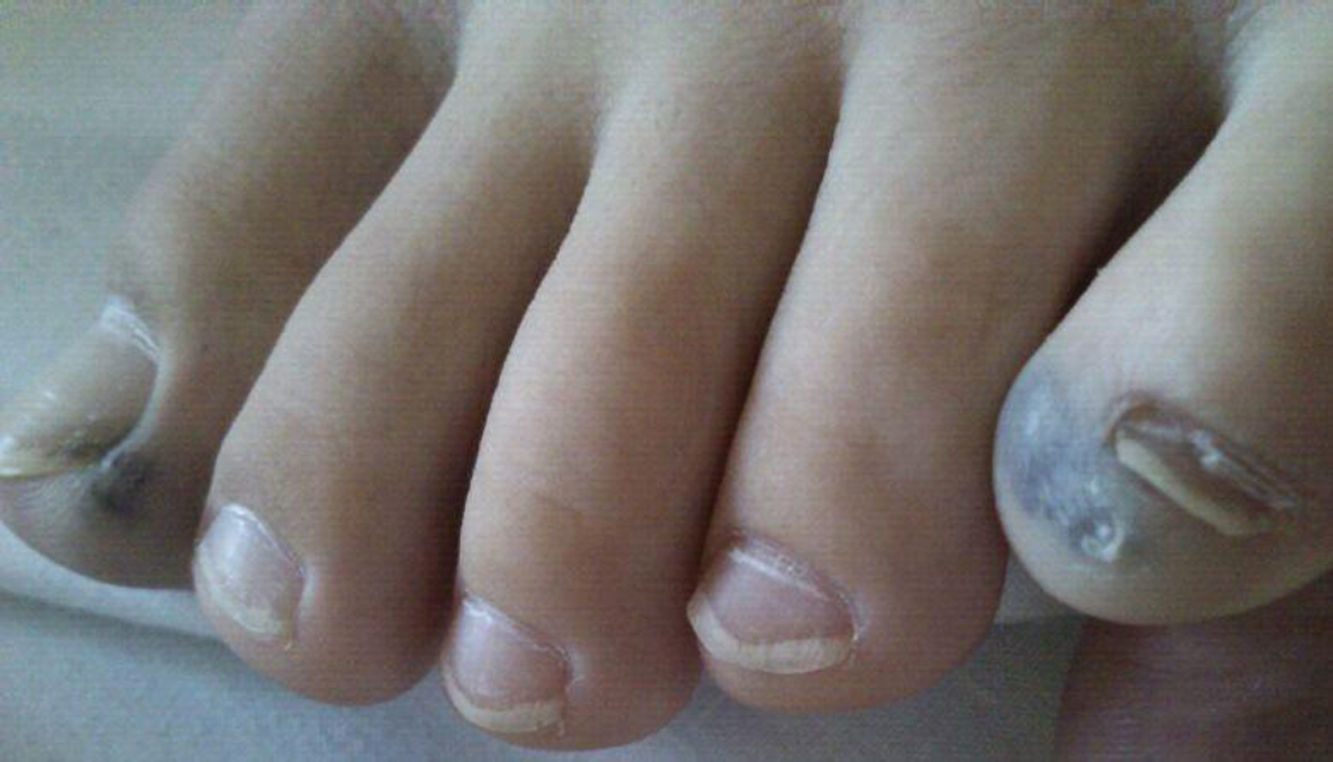
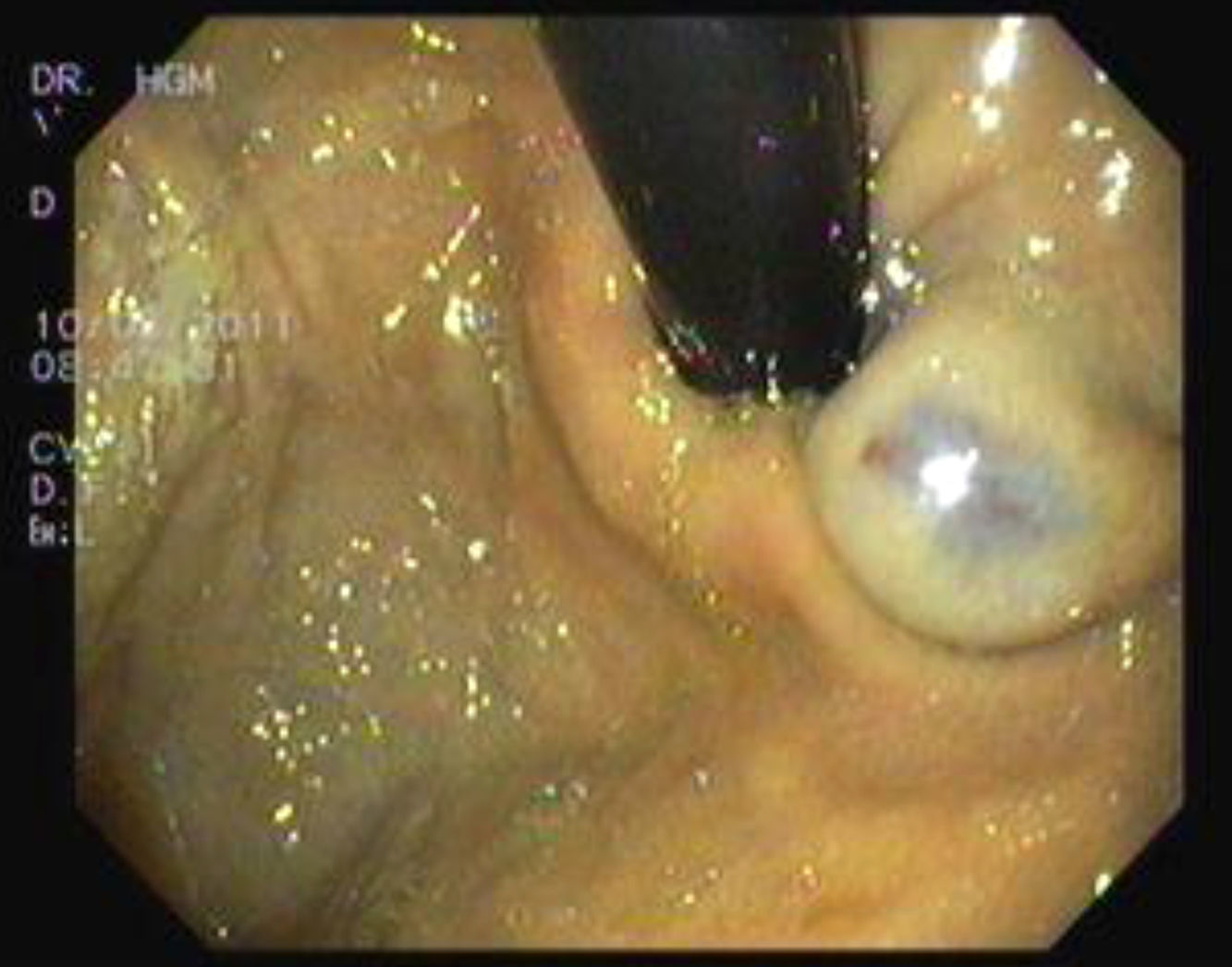
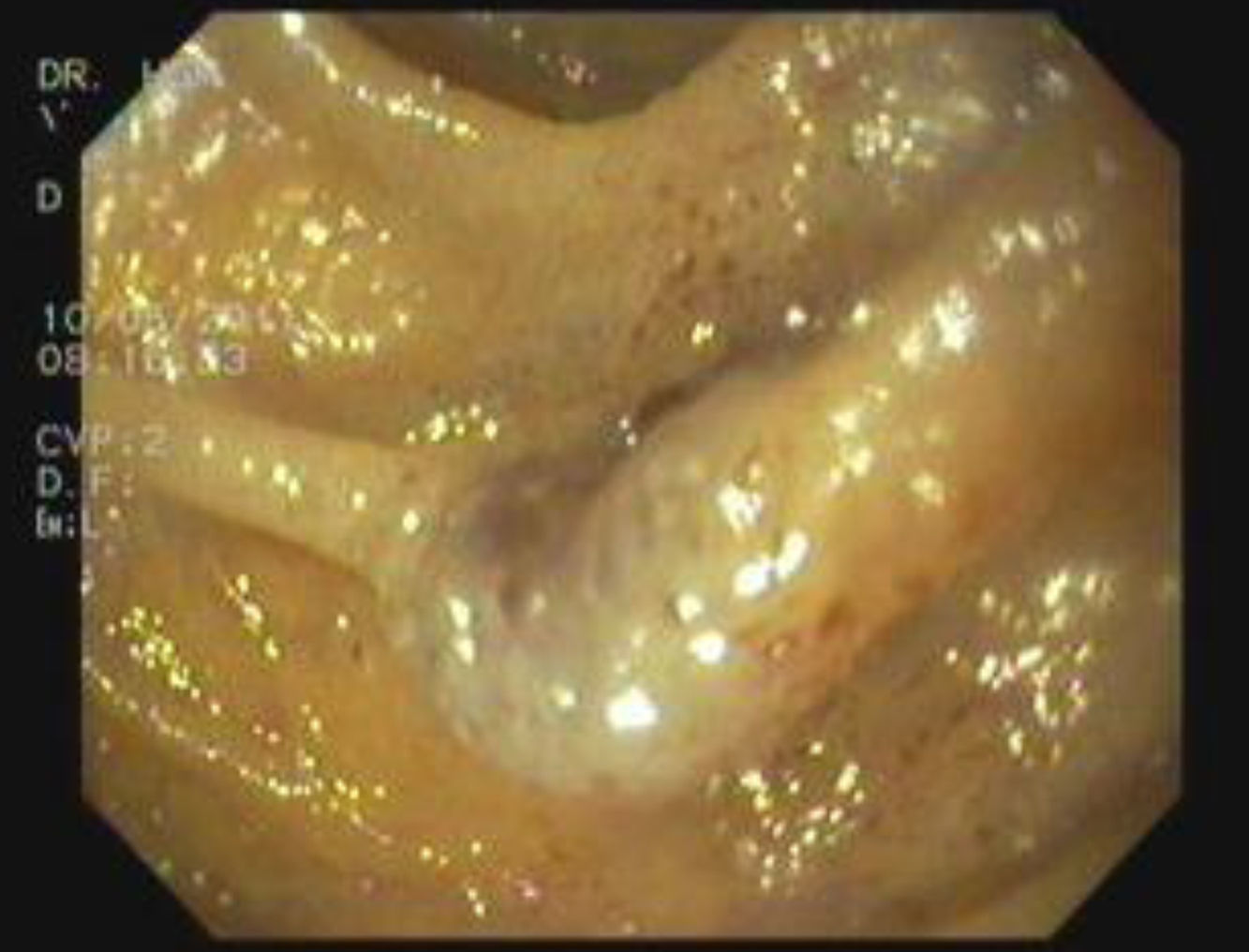
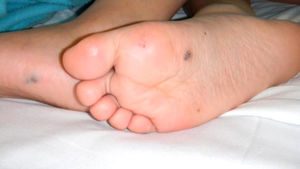
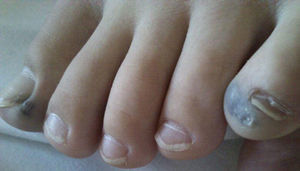
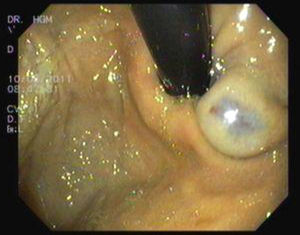
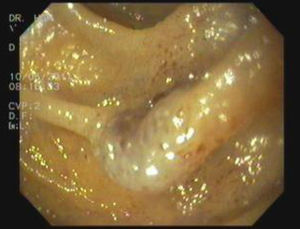
Presentación del casoMasculino de 9 años de edad con presencia desde el nacimiento de neoformación vascular en región escapular izquierda, diagnosticada como hemangioma cavernoso con coagulación intravascular diseminada. Referido a los 14 días de vida se inició tratamiento con prednisona 2mg/Kg/día; al mes de vida presenta lesiones puntiformes color violáceo cutáneas en dedos, plantas, piernas, región anal y crecimiento de lesión escapular (figs. 1 y 2). La biopsia plantar revela ramas arteriales y venosas pequeñas, espacios vasculares gruesos y trabéculas revestidas por endotelio aplanado con diagnóstico de malformación tipo mixta, con componente arteriovenoso y linfático. Se inicia interferón α2b presentando alteraciones hematológicas a los 3 meses, con hematuria, sin malformaciones en ultrasonido vesical, hemoglobina 8,2g/dL, hematocrito 24,80%, plaquetas 444.000/uL, tiempo de protrombina 74,00%, tiempo de tromboplastina parcial 34,8”, fibrinógeno 103mg/dL, dímero D 9,89μg/mL con diagnóstico de síndrome de Kasabach-Merrit, ante hallazgos de anemia e hipofibrinogenemia. Se transfunden crioprecipitados y concentrado eritrocitario con coagulogramas de controles normales. A la edad de un año 5 meses, tras colocación de expansores cutáneos en lesión escapular así como embolizaciones electivas, se realiza resección quirúrgica con reporte histopatológico compatible con linfangioma. Durante su evolución, a los 2 años 10 meses de edad presenta lesiones definidas en escroto y glande de 0,3-0,5cm de diámetro, color azul violáceo, queratósicas, ahuladas y dolorosas a la palpación. A los 5 años presenta rectorragia, encontrando en colonoscopía patrón vascular aumentado, nódulos con características de cabeza de medusa desde ciego hasta recto sigmoides, con sospecha de enfermedad de Rendu-Osler-Weber. La angiografía abdominal sin alteraciones. Asintomático hasta los 8 años cuando presenta hematoquezia, melena, astenia, adinamia, hiporexia, hemoglobina 6g/dL, con centellografía con eritrocitos marcados, sugestiva de sangrado activo en unión de mesogastrio con hipogastrio. Tomografía axial computada (TAC) abdominal muestra 3 calcificaciones en colon ascendente, sugerentes de malformación vascular intestinal. Panendoscopía y colonoscopía con 2 lesiones vasculares en antro y recto, de 0,5cm de diámetro sin sangrado activo. Angiografía abdominal sin evidencia de malformaciones. Ultrasonido abdominal sin alteraciones. A los 9 años por sangrado de tubo digestivo alto se practica videopanendoscopía, encontrándose lesiones de aspecto vascular en fondo, cuerpo, antro gástrico y primera porción de duodeno, aplicando escleroterapia con argón plasma en seis lesiones en estómago y duodeno, sin complicaciones. Persiste cuadro de sangrado de tubo digestivo, se practica estudio con cápsula endoscópica reportando angiodisplasia antral yuxtapilórica y lesiones vasculares en intestino delgado; y enteroscopía de doble balón encontrando debajo de la unión esofagogástrica elevación de mucosa con aspecto vascular y por debajo de ésta, una lesión de aspecto en patas de araña (fig. 3). A 40cm y 65cm de yeyuno se observan lesiones elevadas violáceas, las cuales se coagulan con argón plasma sin complicaciones (fig. 4). Cirugía decide resección de 5 lesiones vasculares yeyunoileales, con reporte histopatológico compatible con hemangiomas cavernosos submucosos. Sin datos de sangrado de tubo digestivo hasta 6 meses posteriores al procedimiento quirúrgico. A los 9 años y 7 meses se establece el diagnóstico de SNAA por malformaciones venosas cutáneo-intestinales características.
DiscusiónEl SNAA se caracteriza por múltiples malformaciones venosas cutáneas, con lesiones similares en todo el tracto gastrointestinal. Puede clasificarse en tipo 1, caracterizado por un angioma cavernoso de gran tamaño y deformante que puede obstruir algún tejido vital; tipo 2, el más común, “tetina gomosa azul” cubierta de piel delgada compresible que reaparece a la digitopresión; y tipo 3, máculas o pápulas irregulares color azul o negro4.
Se ha documentado herencia autosómica dominante en varios pacientes, la mayoría como en nuestro caso, no tiene historia familiar. La causa es desconocida, puede afectar ambos sexos de igual manera, con incidencia rara en raza negra y mayor frecuencia en caucásicos2,5.
Los hallazgos típicos son malformaciones venosas presentes desde el nacimiento o en los primeros años de vida2, similares a botones, de tinte azuloso, cubiertas por piel, que se palpan firmes6. Varían en número, tamaño y profundidad desde 1mm a 10cm de diámetro, con extensión hasta músculos y articulaciones. Se presentan preferencialmente en tronco, extremidades y plantas2,4,6. Las malformaciones vasculares del tracto gastrointestinal se ubican en intestino delgado, aunque pueden afectar cualquier sitio anatómico. Cuando afectan el colon son más frecuentes en recto o áreas distales2. Las lesiones provocan hematemesis, melena o rectorragia, aunque a veces sólo sangrado crónico y oculto2, ocasionando anemia ferropénica7. Pueden causar complicaciones: intususcepción, vólvulus, infarto intestinal4. Un gran número de aparatos y sistemas están involucrados, por lo que las manifestaciones estarán en función del órgano afectado7. Nuestro paciente mostró coagulopatía por consumo en el periodo neonatal2, además de malformaciones en piel y tracto gastrointestinal sin manifestaciones esqueléticas ni de otros sistemas.
Histológicamente son malformaciones vasculares sin cambios malignos4, con dilatación de capilares, endotelio aplanado, estroma de tejido conectivo7 y deficiencia de células de músculo liso6.
El diagnóstico se establece mediante hallazgos clínicos y estudios de imagen para determinar extensión de lesiones y su relación con estructuras subyacentes6. Aunque en el caso presentado las lesiones cutáneas iniciales y los datos de sangrado de tubo digestivo coinciden con las características clínicas clásicas, la sospecha diagnóstica de SNAA se realizó con el abordaje diagnóstico endoscópico. La endoscopía, colonoscopía, cápsula endoscópica y enteroscopía doble balón son métodos de elección para el diagnóstico y tratamiento en donde pueden encontrarse nódulos de mucosa planos, polipoideos o tetinas azuladas en el centro1,8. El ultrasonido Doppler puede caracterizar el bajo flujo de estas lesiones6, la TAC es útil para definir complicaciones4 y la resonancia magnética para describir la extensión de lesiones profundas. Los estudios contrastados no permiten diferenciarlo de entidades como poliposis juvenil o síndrome de Peutz-Jeghers6. La arteriografía y centellografía son útiles en caso de hemorragia activa1.
Las malformaciones cutáneas no requieren tratamiento4, la resección quirúrgica se limita a fines estéticos y lesiones con riesgo de trauma o sangrado, localizadas en sitios de fricción. La corticoterapia local o sistémica o fotocoagulación por láser se usa en lesiones dolorosas. Las malformaciones intestinales se tratan de acuerdo a su extensión. En lesiones escasas, difusas, con anemia sin sangrado franco, se recomienda reemplazo de hierro y transfusiones, con riesgo de adquirir infecciones1. Las hemorragias severas se manejan con esclerosis endoscópica, ligadura, fotocoagulación con láser y terapia con interferón, aunque la respuesta a éste último no ha mostrado beneficios al no tratarse de neoplasias vasculares. La resección quirúrgica está indicada para controlar sangrado digestivo crónico, como requirió nuestro paciente9. El seguimiento estrecho evalúa afección sistémica, niveles de hematocrito2 y nuevas lesiones.
Existen otras patologías con lesiones vasculares en piel asociadas a otros órganos (síndrome Rendu-Osler-Weber, síndrome Klippel-Trenaunay, síndrome de Maffucci, entre otros)2, sin embargo el SNAA debe sospecharse ante la presencia de lesiones azulosas en piel y anemia ferropénica.
La mortalidad y morbilidad dependen de la extensión visceral. La mayoría tiene una vida normal pero pueden presentar hemorragia fatal gastrointestinal o de sistema nervioso central5. Se ha asociado con desarrollo de meduloblastoma, leucemia linfocítica crónica, carcinoma de células renales y de células escamosas, aunque el riesgo exacto se desconoce10.
ConclusionesRealizar el diagnóstico de SNAA es difícil como fue en nuestro caso, en donde se diagnosticaron diferentes entidades hemangiomatosas antes del diagnóstico definitivo. La finalidad de esta publicación es exponer que puede reconocerse mediante un examen cuidadoso de la piel, y debe ser conocido por todo médico que diagnostique y maneje sangrado de tubo digestivo.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.
FinanciamientoNo se recibió patrocinio de ningún tipo para llevar a cabo este artículo.