El plasmocitoma extramedular (PEM) es una proliferación de células plasmáticas fuera de la médula ósea que puede desarrollarse de manera independiente o asociado al mieloma múltiple1. Aunque la mayoría de los PEM afectan el tracto respiratorio superior y la región de cabeza y cuello, su localización en el sistema digestivo es inusual, representando menos del 5% de los casos. Este tipo de compromiso se asocia a síntomas variables, como dolor abdominal, pérdida de peso y sangrado digestivo2.
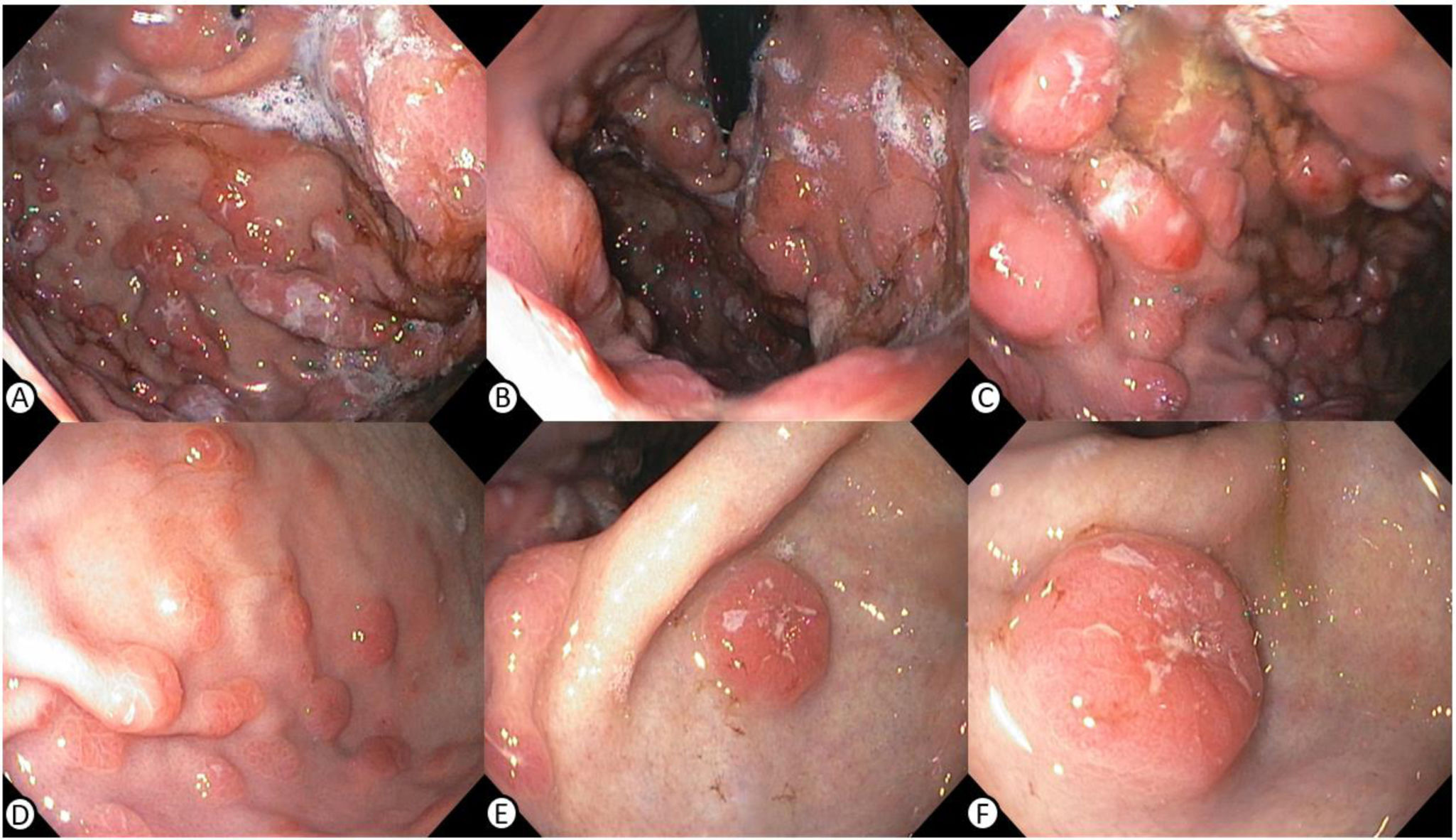
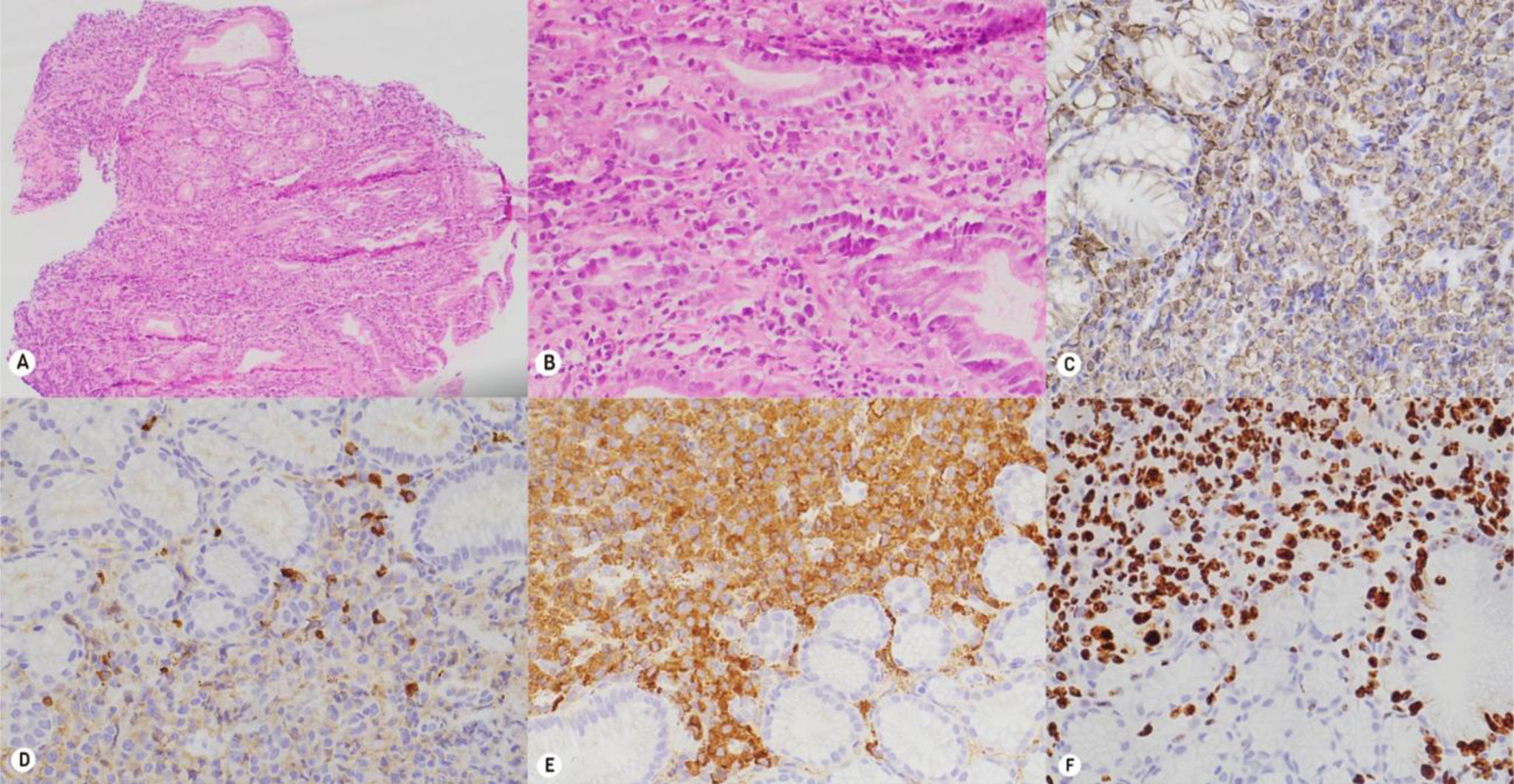
Presentamos el caso de un hombre de 38años con diagnóstico de virus de la inmunodeficiencia humana (VIH) con pobre adherencia a terapia antirretroviral y estado de inmunosupresión avanzada (CD4 396 cél/μl y carga viral de 319,269 copias/ml) quien consultó por cuadro clínico de 20días de evolución de dolor torácico, cefalea, fiebre y deposiciones melénicas, aunado a síntomas constitucionales dados por pérdida involuntaria de 6kg en el último mes. Durante la hospitalización, se documentaron lesiones líticas en tórax, cráneo y columna cervical, así como lesiones focales en hígado y engrosamiento de la pared gástrica en imágenes transversales de abdomen. La endoscopia de vías digestivas altas reveló lesiones elevadas lobuladas eritematosas con depresión central localizadas en fondo, cuerpo y antro gástrico, hallazgos altamente sugestivos de compromiso neoplásico (fig. 1). Las biopsias antrales mostraron un infiltrado de células plasmocitoides, con positividad para CD138, MUM1, Lambda, CD3, CD20, C-MYC (40%) y Ki67 (80%) (fig. 2), respaldando la sospecha de compromiso por neoplasia plasmocelular lambda con posible presentación como PEM gástrico. Dada la presentación inusual del compromiso gastrointestinal alto, asociado al estado de inmunosupresión, y la positividad de la hibridación in situ de ARN pequeño codificado por el virus de Epstein-Barr (EBER-ISH) <15%, se planteó la posibilidad de un linfoma plasmablástico como diagnóstico diferencial. Se inició manejo con protocolo DCEP (dexametasona, ciclofosfamida, etopósido y cisplatino) y seguimiento ambulatorio para evaluar la respuesta a quimioterapia y la evolución de las lesiones digestivas.
A,B)Múltiples lesiones elevadas lobuladas eritematosas con depresión central localizadas en fondo gástrico en vista de retroflexión. C,D)Lesiones que discurren a través de la curvatura mayor del cuerpo gástrico. E,F)Lesión elevada eritematosa y umbilicada localizada en la pared anterior de antro y de la cual se obtuvo muestra para histopatología.
Histopatología e inmunohistoquímica. A,B)Hematoxilina eosina. Los cortes muestran mucosa gástrica con expansión de la lámina propia dado por denso infiltrado linfoplasmocitario, el cual infiltra el epitelio glandular y superficial. C-F)El infiltrado inflamatorio es positivo para CD138; KI67 muestra restricción para cadena lambda.
Los plasmocitomas son afecciones raras caracterizadas por el crecimiento localizado de células plasmáticas monoclonales. Existen dos formas principales: el plasmocitoma solitario óseo y el PEM, el cual representa entre el 3 y el 5% de las neoplasias de células plasmáticas y tiene un riesgo del 10-20% de progresar a mieloma múltiple1.
El plasmocitoma gastrointestinal es inusual, representando menos del 5% de los PEM, y podría estar subdiagnosticado. No se dispone de estudios en población mexicana que documenten su incidencia o su mortalidad, evidenciando limitaciones en el conocimiento epidemiológico local de esta entidad. Generalmente afecta el intestino delgado, seguido por el esófago, el estómago y el colon. Afecta principalmente a hombres de mediana edad (55años), presentando síntomas según su localización, pérdida de peso, náuseas, vómitos, malabsorción, obstrucción o sangrado.
En el PEM con compromiso digestivo, la clínica es inespecífica y solo ayuda a soportar la realización de estudios adicionales como imágenes transversales de abdomen, endoscópicos altos o bajos y biopsias con inmunohistoquímica. La sumatoria de las herramientas anteriores ayuda a establecer el diagnóstico definitivo. Las lesiones endoscópicas varían e incluyen masas ulceradas, pliegues engrosados y pólipos o lesiones difusas similares a linitis plástica. Histológicamente, hay infiltración de células plasmáticas atípicas con núcleos excéntricos y cromatina en rueda de carro. La inmunohistoquímica identifica marcadores como CD138, MUM1 y cadenas ligeras kappa o lambda1.
En pacientes con VIH, los trastornos de células plasmáticas como el mieloma múltiple son más frecuentes y suelen presentarse como PEM, con progresión rápida y peor pronóstico. Se sugiere que la estimulación antigénica crónica y la inmunodeficiencia favorecen su desarrollo, aunque el mecanismo exacto es incierto2,3.
El tratamiento del plasmocitoma solitario incluye resección quirúrgica y radioterapia4,5. En formas diseminadas como el PEM múltiple, la respuesta es más baja y el pronóstico es peor, con supervivencia media reducida. En estos casos se emplea quimioterapia sistémica basada en bortezomib, trasplante de médula ósea o regímenes intensivos como DCEP o fosfato de etopósido, prednisona, sulfato de vincristina (Oncovin), ciclofosfamida y clorhidrato de doxorrubicina (EPOCH), aunque la evidencia proviene principalmente de casos individuales y análisis retrospectivos, lo que resalta la necesidad de investigaciones para estandarizar el tratamiento6,7. La respuesta al tratamiento y el pronóstico en pacientes con afectación gastrointestinal es difícil de evaluar debido a su rareza. Un análisis retrospectivo informó una tasa de respuesta serológica del 67%, y destacó que la afectación orgánica es un mal factor pronóstico8. Otro estudio encontró que los pacientes con PEM en la recaída tienen una supervivencia libre de progresión de 9.1meses9.
El sangrado digestivo es una complicación desafiante. Aunque suele manifestarse como anemia crónica, las hemorragias severas se han reportado en lesiones gástricas o duodenales. En estos escenarios, el tratamiento endoscópico suele tener eficacia limitada debido a la friabilidad tumoral, que predispone al resangrado, por lo que se prioriza la radioterapia. En casos refractarios o con contraindicación quirúrgica, la embolización arterial podría ser una alternativa10.
Este caso destaca por la localización inusual del plasmocitoma gástrico (menos del 5% de los PEM) y su presentación en un paciente con VIH, condición que incrementa la rapidez de progresión y el riesgo de diseminación.
En conclusión, no existe consenso sobre el manejo del PEM múltiple con compromiso gastrointestinal. Se recomienda un enfoque multidisciplinario que integre cirugía, hematología, oncología, patología y radiología. Las opciones incluyen resección quirúrgica, radioterapia y quimioterapia sistémica, con o sin trasplante de médula ósea, para personalizar el tratamiento.
FinanciaciónPara la elaboración del presente artículo no se recibió financiamiento directo o indirecto de ninguna institución o persona natural.
Consideraciones éticasPara la elaboración del presente trabajo no fue requerida la aprobación del Comité de Bioética de la Pontificia Universidad Javeriana, ya que, de acuerdo con las pautas éticas internacionales para la investigación relacionada con la salud con seres humanos (CIOMS, versión 2016), la publicación presentada se considera como investigación sin riesgo. Declaramos que este artículo no contiene información personal que permita identificar al paciente.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.