La alergia a las proteínas de leche de vaca (APLV) constituye la causa más frecuente de alergia alimentaria en los primeros meses de vida. A pesar de la existencia de diferentes guías y recomendaciones sobre el manejo de niños con APLV, en Latinoamérica sigue observándose una gran variabilidad de criterios diagnósticos y terapéuticos. El grupo de trabajo de Alergia Alimentaria de la Sociedad Latinoamericana de Gastroenterología, Hepatología y Nutrición Pediátrica se dio a la tarea de convocar a un grupo de expertos de la región, realizar un consenso y elaborar un documento con el objetivo de unificar criterios diagnósticos y terapéuticos para APLV. Se dividió el grupo en tres equipos bajo un coordinador para cada equipo, y los miembros de cada grupo formularon una serie de enunciados correspondientes a uno de tres módulos diferentes: a)manifestaciones clínicas; b)herramientas diagnósticas, y c)tratamiento. Se buscó la información en la literatura médica para sustentar la información de cada uno de ellos, y posteriormente se seleccionaron 28 enunciados, los cuales fueron discutidos y posteriormente evaluados por todos los expertos, a través de método Delphi, quienes emitieron su opinión sobre acuerdo o desacuerdo sobre las mismas de forma anónima. Todos los enunciados obtuvieron porcentajes de acuerdo mayores al 75%, por lo que permanecieron, y con base en ellos se elaboraron las recomendaciones y se presentan.
Cow's milk protein allergy (CMPA) is the most frequent cause of food allergy in the first months of life. Despite the fact that there are different guidelines and recommendations on the management of children with CMPA, there continues to be great variability in diagnostic and therapeutic criteria in Latin America. The Food Allergy Working Group of the Latin American Society for Pediatric Gastroenterology, Hepatology and Nutrition summoned a group of Latin American experts to reach a consensus and formulate a document to unify diagnostic and therapeutic criteria for CMPA. Three teams were formed, each with a coordinator, and the members of each team developed a series of statements for their corresponding module: a)clinical manifestations and diagnosis; b)diagnostic tools, and c)treatment. A search of the medical literature was carried out to support the information presented in each module and 28 statements were then selected. The statements were discussed, after which they were evaluated by all the experts, utilizing the Delphi method. Their opinions on statement agreement or disagreement were anonymously issued. The final statements selected were those with above 75% agreement and their corresponding recommendations were formulated, resulting in the document presented herein.
Las alergias alimentarias constituyen un problema de salud que se ha incrementado en los últimos años. Incluyen un amplio espectro de trastornos que resultan de respuestas inmunes adversas a antígenos alimentarios. Las proteínas de leche de vaca (PLV), que son de las primeras proteínas alimentarias de origen no humano ingeridas por los niños, constituyen la causa más frecuente de alergia alimentaria en los primeros meses de vida. La alergia a las proteínas de la leche de vaca (APLV) es el resultado de una respuesta inmunológica anómala que ocurre después de la ingesta de PLV, que obedece a mecanismos: mediado por inmunoglobulinaE (IgE), no mediado por IgE o de naturaleza mixta. Acorde con un metaanálisis de 2014, la prevalencia de APLV en Europa, calculada mediante confirmación diagnóstica con prueba de reto oral (PRO) o enfrentamiento fue del 0.6% (0.5-0.8%)1. Se estima que la incidencia en el primer año de vida es del 2 al 3%2. No hay estudios que muestren la prevalencia global en América Latina; estudios realizados en Brasil muestran una incidencia de APLV del 2.2% y una prevalencia del 5.4%3. En Argentina, en un estudio realizado en un hospital universitario de comunidad, se observó una prevalencia del 0.88% en niños con diagnóstico de APLV confirmado con PRO4. En un estudio realizado en Chile en 2014 se identificó una incidencia del 4.9% de APLV en menores de un año de edad5. Las diferencias en las prevalencias pueden ser explicados por diversos factores, y uno de los principales tiene que ver con la forma en cómo se establece y se corrobora el diagnóstico. A pesar de la existencia de diferentes guías y recomendaciones sobre el manejo de niños con APLV, en nuestro medio sigue observándose una gran variabilidad de criterios diagnósticos y terapéuticos. Recientemente el Grupo de Trabajo de Alergia Alimentaria de la Sociedad Latinoamericana de Gastroenterología, Hepatología y Nutrición Pediátrica (SLAGHNP) publicó los resultados de una encuesta que mostraban mucha diversidad en el abordaje diagnóstico y terapéutico, así como una pobre adherencia a las guías existentes6. En Brasil, semejantes hallazgos son descritos en estudios previos, mostrando una adherencia del 16.7% a las guías nacionales e internacionales de APLV7,8. Por lo anteriormente, es que el grupo de trabajo de Alergia Alimentaria de la SLAGHNP se dio a la tarea de convocar a un grupo de expertos de la región para buscar la mejor evidencia científica, realizar un consenso para la región y elaborar un documento con el objetivo de unificar criterios diagnósticos y terapéuticos para APLV en América Latina. Este documento es el resultado de dicho proceso y está dirigido a gastroenterólogos pediatras, nutriólogos pediatras, nutricionistas pediátricos, así como también a pediatras y profesionales de primer contacto, quienes pueden precozmente detectar la enfermedad y derivar al paciente al especialista.
MétodoLos coordinadores del grupo de trabajo de alergia alimentaria de la SLAGHNP, responsables del desarrollo de la guía (MCT, RVF, MBM), convocaron a un grupo de especialistas de la región. Se elaboraron preguntas relevantes, seleccionando los tópicos de mayor relevancia, de acuerdo a las controversias planteadas en la encuesta previa6. Los integrantes del grupo de trabajo se dividieron en tres equipos correspondientes bajo un coordinador para cada equipo: 1)manifestaciones clínicas y diagnóstico; 2)herramientas diagnósticas, y 3)tratamiento. Se establecieron protocolos de búsqueda de la evidencia a través de estrategias validadas, y para ello los términos MeSH que se utilizaron fueron: alergia, alergia alimentaria, alergia a las proteínas de leche de vaca, manifestaciones clínicas, prueba diagnóstica, algoritmos diagnósticos, prueba de supresión, prueba de reto, prueba de enfrentamiento, prueba de IgE específica, prueba de parche, hidrolizados extensos de PLV, hidrolizados extensos de suero, hidrolizados extensos de caseína, fórmula elemental, fórmula de aminoácidos, fórmula de soya, adquisición de tolerancia, alimentación complementaria, proteína de leche, suplementos. Las búsquedas se realizaron en las bases de datos en los siguientes términos: en español, inglés y portugués, estudios en humanos, niños (0-18años), guías de práctica clínica, metaanálisis, ensayos aleatorizados controlados con placebo, consensos, revisiones y normas oficiales. Respondiendo a las preguntas se realizaron enunciados correspondientes a cada uno de los grupos, los cuales fueron discutidos al interior de cada grupo y luego entre todos los participantes. Posteriormente, de acuerdo con el método Delphi, se les solicitó de forma anónima a todos los expertos su opinión sobre acuerdo o desacuerdo sobre los enunciados, la cual se emitió de forma virtual mediante un cuestionario de llenado electrónico, para disminuir la dispersión de las opiniones y precisar la opinión media consensuada. Obtenidos los porcentajes de acuerdo mayores al 75%, se elaboraron las recomendaciones tanto para el diagnóstico como para el tratamiento. Los enunciados que presentaron un porcentaje de acuerdo menor al 75% fueron revisados, reanalizados, replanteados y nuevamente puestos a votación, o bien fueron eliminados. Dada la naturaleza del documento, no presenta ninguna consideración ética y no se requirió del sometimiento a ningún comité de ética.
ResultadosMódulo 1. Manifestaciones clínicas y diagnóstico clínicoLas manifestaciones clínicas en lactantes con APLV dependen del mecanismo inmunológico involucrado: mediado por IgE, no mediado por IgE y mecanismo mixto. Dependiendo del tiempo que transcurra entre la ingesta y la aparición del síntoma, se describen reacciones inmediatas, que aparecen en minutos o dentro de las dos horas de la ingestión del alérgeno, y retardadas, entre las 48horas a pocas semanas después de su ingestión9. Pueden presentarse con un rango muy variable en intensidad, desde reacciones muy leves a otras muy graves9,10. Los síntomas más frecuentes para la sospecha diagnóstica de APLV, sobre todo en lactantes, son: irritabilidad, llanto intenso, reacciones cutáneas como dermatitis atópica, urticaria y angioedema, síntomas gastrointestinales como vómitos o regurgitaciones, dolor abdominal, cólico abdominal persistente con características patológicas, estreñimiento o diarrea con o sin sangrado intestinal, debutando en su mayoría antes de los 12meses de edad11.
Enunciado 1. Los síntomas de APLV mediada por IgE son diversos y afectan una variedad de órganos y sistemas, con mayor frecuencia piel y mucosas y en menor grado aparato gastrointestinal y respiratorio.
Porcentaje de acuerdo: 97.22%.
Las reacciones mediadas por IgE se caracterizan por la aparición de forma inmediata, dentro de las primeras 2h de la ingesta de PLV, de una sintomatología predominantemente cutánea. Se describen además, con baja frecuencia, reacciones más tardías que aparecen entre las 6 a 48h después de la ingesta (tabla 1). Las manifestaciones clínicas son predominantemente cutáneas (70-75%), y menos frecuentemente gastrointestinales (13-34%) y respiratorias (1-8%); la forma más grave es la anafilaxia, que puede presentarse entre el 1 y el 4%12-14. La posibilidad de comprometer más de un órgano o sistema se describe en el 26% de los pacientes15-17.
Manifestaciones clínicas de alergia a las proteínas de la leche de vaca mediada por inmunoglobulinaE
| Forma leve a moderada |
| Presentación inmediata (dentro de las primeras 2 h) |
| Presentación retrasada (dentro de las 6 a 48 h) |
| Síntomas cutáneos (70 a 75%) |
| Eritema |
| Urticaria |
| Angioedema |
| Síndrome alergia oral |
| Síntomas gastrointestinales (13 a 34%) |
| Vómitos |
| Diarrea |
| Dolor abdominal |
| Síntomas respiratorios (3 a 8%) |
| Rinitis y/o conjuntivitis |
| Asma |
| Disfonía leve |
| Forma grave (1%) |
| Anafilaxia |
En el algoritmo diagnóstico la historia clínica es un paso fundamental, con un interrogatorio completo que incluya: caracterización de los alimentos inductores de reacción alérgica, síntomas (cuándo, secuencia, duración, frecuencia, repetición, reproducibilidad), tiempo desde la ingesta del alimento al inicio de síntomas, circunstancias inmediatas a la aparición de síntomas, edad de comienzo, detalles de dieta: alimentación con fórmula o leche humana (LH), historia de otros alimentos eliminados y terapéutica, comorbilidades (gastroenteritis u otras infecciones), apetito, curvas de crecimiento e historia familiar de alergia18-20.
Los síntomas cutáneos en niños pueden presentarse con tres diferentes patrones de reacción clínica: reacciones de tipo inmediato, eccema tardío aislado y reacciones combinadas de eccema tardío e inmediato14. Las reacciones de tipo IgE inmediato se manifiestan con eritema, o urticaria, o angioedema en más del 50% de los pacientes. Del 10 al 15% presentan síntomas locales, solo con eritema perioral. Los episodios temporales se denominan agudos, mientras que los episodios repetidos durante más de 6semanas, se denominan crónicos. La urticaria es la presentación clínica más frecuentemente observada21-24. La urticaria de contacto a la PLV existe solo en pacientes con APLV mediada por IgE y se asocia más frecuentemente a dermatitis atópica25. El angioedema es la segunda presentación dermatológica más frecuente, de distribución asimétrica, que compromete áreas no declives24,25. Se localiza en la cara, las extremidades o la vía aérea superior. El prurito es menos frecuente16. El síndrome de alergia oral es la inflamación de los labios, la lengua y las mejillas luego de tener contacto con el alimento en la cavidad oral, y presenta de forma inmediata prurito u hormigueo y angioedema de labios16. Los síntomas respiratorios aislados, como rinoconjuntivitis aguda con rinorrea acuosa, estornudos, lagrimeo o asma, o bien episodios de disfonía leve, autolimitada, son poco frecuentes como única manifestación de APLV mediada por IgE15,16. Los síntomas gastrointestinales aislados son una manifestación clínica poco frecuente en la APLV mediada por IgE. Es un cuadro de hipersensibilidad gastrointestinal inmediata que puede presentarse con náuseas, vómitos, dolor abdominal agudo y diarrea de comienzo brusco luego de la ingesta de PLV. En los lactantes puede presentarse con vómitos, rechazo al alimento, llanto e irritabilidad15,16. Finalmente, la anafilaxia es una reacción grave mediada por IgE, de aparición inmediata, postingesta de la PLV, multisistémica, rápida y progresiva26-29.
Enunciado 2. La APLV en lactantes generada por mecanismos mixtos (mediados y no mediados por IgE) se manifiesta con síntomas cutáneos: dermatitis atópica, y más raramente, la esofagitis eosinofílica.
Porcentaje de acuerdo: 95.83%.
La manifestación clínica más frecuente de APLV mediada por mecanismo mixto en lactantes es la dermatitis atópica y con mucha menor frecuencia la esofagitis eosinofílica30. La dermatitis atópica es una enfermedad inflamatoria de la piel, crónica y recurrente, caracterizada por una piel seca y un bajo umbral al prurito, que con frecuencia se puede asociar a sensibilización alérgica, incremento de IgE sérica o componente mixto31. Es una de las manifestaciones de APLV que genera más dudas diagnósticas, dada la dificultad de relacionar el empeoramiento de las lesiones con la ingestión de PLV22. Para su diagnóstico es importante tener en cuenta que es más frecuente en lactantes y en niños, y su localización en cara, cuello y zonas de extensión; además, tiene ciertas características de presentación determinadas por la edad de comienzo, la gravedad y el alérgeno. Una manifestación localizada de dermatitis atópica, asociada a APLV, es el eritema umbilical y periumbilical (ombligo rojo). Se ha establecido que aproximadamente un tercio de los niños menores de 12meses, con dermatitis atópica de comienzo precoz (primer trimestre de vida), con una forma de presentación moderada a grave, pueden tener como alérgeno causal la PLV19,22,31,32. Para el diagnóstico y la evaluación de la gravedad de la dermatitis atópica deben tenerse en cuenta la superficie afectada, el prurito, los trastornos del sueño, el impacto en la actividad diaria y la persistencia de la enfermedad33-36.
Enunciado 3. La manifestación clínica de APLV no mediada por IgE se presenta con síntomas de aparición tardía, predominantemente digestivos, incluyendo tres síndromes: proctocolitis, enteropatía y síndrome de enterocolitis inducida por PLV (SEIPA); o bien con cuadros que asemejan a trastornos funcionales gastrointestinales: cólico del lactante, regurgitación del lactante y estreñimiento.
Porcentaje de acuerdo: 100%.
Las formas no mediadas por IgE son generalmente debidas a reacciones de inmunidad celular, aunque no hay un mecanismo inmunológico identificado (tabla 2)37. Los síntomas gastrointestinales son variables y prominentes, y afectan todo el trayecto gastrointestinal38,39. La presentación clínica es variable y se puede manifestar con: vómitos, regurgitaciones, disconfort, hiporexia, anorexia o rechazo del alimento. Las alteraciones de las evacuaciones son frecuentes, con diarrea por enteropatía, que puede generar retardo de crecimiento; o por colitis, con pujos evacuatorios y/o sangre y moco en la materia fecal. Puede cursar con estreñimiento asociada a lesiones perianales. El dolor abdominal tipo cólico suele estar presente. La anemia crónica por déficit de hierro puede ser la única manifestación de APLV en lactantes y niños. El fallo de crecimiento es una manifestación no específica y puede generar graves consecuencias nutricionales12,37-44. La sintomatología de aparición tardía, predominantemente digestiva, incluye tres síndromes: la proctocolitis, la enteropatía y el SEIPA.
Manifestaciones clínicas de alergia a las proteínas de la leche de vaca no mediada por inmunoglobulinaE
| Formas leves a moderadas |
| Presentación retardada (entre las 2 a 72 h) |
| Proctocolitis hemorrágica: evacuaciones con moco y sangre, pujos, anitis |
| Enteropatía: diarrea, esteatorrea, mala progresión de peso, distensión abdominal |
| Llanto, irritabilidad, cólicos |
| Estreñimiento |
| Reflujo gastroesofágico, vómitos, rechazo a la alimentación |
| Formas graves |
| Síndrome de enterocolitis inducida por proteínas alimentarias |
| Criterio mayor: vómitos en el período de 1 a 4 h después de la ingestión de PLV y ausencia de síntomas clásicos cutáneos o respiratorios mediados por IgE |
| Criterios menores: |
| 1. Un segundo (o más) episodio de vómitos después de ingerir PLV |
| 2. Vómitos repetidos 1-4 h después de la ingesta de otro alimento |
| 3. Letargia |
| 4. Palidez marcada |
| 5. Necesidad de acudir al servicio de urgencias |
| 6. Necesidad de soporte de líquidos intravenoso |
| 7. Diarrea en las 24 h (normalmente 5-10 h), siguientes a la ingesta de PLV |
| 8. Hipotensión |
| 9. Hipotermia (temperatura <35°C) |
PLV: proteínas de la leche de vaca.
La proctitis o proctocolitis se presenta predominantemente en lactantes entre 2 a 8semanas de edad, y menos frecuentemente hasta los 6meses, alimentados exclusivamente con LH o que recibieron fórmula con PLV. En general, los niños presentan buen estado general, buen desarrollo pondoestatural, y la manifestación más característica es sangre roja fresca en las heces, en general con moco, en forma de puntos, estrías o pequeños coágulos. Además, los lactantes suelen tener cólicos, llanto e irritabilidad, gases, dolor abdominal, vómitos y molestias al defecar37,42,43. La hematoquecia en pacientes recién nacidos podría estar asociada a colitis eosinofílica transitoria neonatal, cuadro que debe ser diferenciado del cuadro de APLV45,46. La enteropatía puede comenzar dentro de los primeros 9meses, siendo más frecuente en menores de 6meses. Es un síndrome poco frecuente, con lesión del intestino delgado que genera malabsorción intestinal semejante a la enfermedad celíaca, aunque con lesiones menos graves. Esta forma de presentación ha ido disminuyendo en frecuencia en la última década44. Los lactantes presentan diarrea, con o sin vómitos, distensión abdominal, y más del 50% tienen fallo del crecimiento, especialmente acompañando al cuadro de diarrea crónica. Pueden comenzar en forma gradual, o pueden tener un comienzo abrupto. El cuadro puede prolongarse y agravarse con malabsorción intestinal, esteatorrea, pérdida de peso, e incluso con anemia e hipoalbuminemia, comportándose como una enteropatía perdedora de proteínas37,42-44,47. El SEIPA, también conocido con las siglas FPIES (del inglés Food Protein-Induced Enterocolitis Syndrome), es una forma grave de APLV no mediada por IgE que se presenta a las pocas horas de la ingesta del alérgeno. Su forma grave requiere la atención del paciente en un centro de emergencia, y la reposición de líquidos y electrólitos por vía intravenosa37,48. El alimento agresor es variable en las distintas regiones del mundo, y en Estados Unidos el más frecuente es PLV, junto a soja (o soya), arroz y avena. Las reacciones han sido observadas además con diversos granos, frutas, vegetales y carnes49. Las manifestaciones y la gravedad del SEIPA dependen de la frecuencia y de la dosis del alimento disparador, de la edad del paciente y de la asociación con otra alergia mediada por IgE48,50. Es importante tener en cuenta la posibilidad de asociación entre el SEIPA y otras condiciones atópicas, como la dermatitis atópica y otras alergias alimentarias mediadas por IgE48,51. En el SEIPA la historia clínica es fundamental y suficiente para establecer el diagnóstico e identificar el alimento agresor37,50,52-56. Dada la gravedad del cuadro y la imposibilidad de realizar una prueba de provocación para confirmar el diagnóstico, se establecieron por consenso los criterios diagnósticos para la forma aguda y crónica. En la forma aguda los vómitos comienzan dentro de la primera a cuarta hora de la ingesta y ocurre cuando la ingesta es intermitente o cuando hubo un periodo de suspensión. Se acompañan de diarrea acuosa, rara vez con moco y sangre, que aparece entre las 5 a 10h, y puede estar presente durante 24h. En esta forma aguda, los síntomas se resuelven a las 24h de la ingestión. Entre episodios, los lactantes están asintomáticos y con una curva de crecimiento normal50. Los lactantes con SEIPA por APLV antes de los 2meses de edad tienen significativamente más probabilidad de manifestarse con diarrea con sangre comparados con los que presentan síntomas después de los 2meses50. La forma crónica de SEIPA está menos caracterizada que la forma aguda y solamente se ha descrito en niños menores de 4meses que reciben fórmula con PLV. Esta forma se desarrolla en niños con ingestión regular y repetida de fórmula con PLV, que presentan vómitos en forma crónica e intermitente, con diarrea acuosa, trastornos nutricionales, con hipoalbuminemia y pobre ganancia de peso. También puede causar deshidratación y choque50. EL SEIPA a menudo es diagnosticado erróneamente como gastroenteritis viral, intoxicación alimentaria, sepsis o una enfermedad quirúrgica52,53.
La APLV también se puede presentar como cuadros que se asemejan a trastornos funcionales gastrointestinales, como el cólico del lactante, la regurgitación del lactante y el estreñimiento57-66. La APLV es considerada poco frecuente en lactantes con cólicos como único síntoma58. El cólico del lactante en combinación con dermatitis atópica, o evacuaciones anormales, o sangrado en heces, o regurgitación del lactante, o tos y broncoespasmo, merece la prueba de restricción de PLV para descartar APLV58,62-64. El disconfort y el llanto pueden estar asociados a la regurgitación del lactante y/o a la APLV57. La relación entre regurgitación del lactante y la enfermedad por reflujo gastroesofágico (ERGE) asociado a APLV permanece aún no siendo tan clara, y es difícil distinguir entre ERGE primario y secundario a alergia alimentaria. La presencia de reflujo gastroesofágico, irritabilidad, y en particular si se asocia a otros síntomas de atopía, como el eccema, se deberá de considerar el diagnóstico de APLV58-62. Las guías de estreñimiento recomiendan considerar la APLV como una posible causa en lactantes. En estos casos está usualmente asociada con evacuaciones escasas y retardadas, heces blandas, pujos con esfuerzo excesivo y prolongado, con abdomen normal o levemente distendido. Es más común en la APLV en niños alimentados con fórmula más que en los que reciben LH en forma exclusiva58,62,63. La falla del crecimiento es otro síntoma que debería considerarse como manifestación clínica de APLV, especialmente en las formas no mediadas por IgE67.
Enunciado 4. La forma clínica más frecuente de presentación de APLV en niños alimentados exclusivamente con leche humana es la proctocolitis, no mediada por IgE, con poco o nulo compromiso general, y de buena recuperación luego de la suspensión de la PLV de la dieta materna y del niño, al año de edad.
Porcentaje de acuerdo: 100%.
El alérgeno más frecuentemente involucrado en la alergia alimentaria en niños alimentados exclusivamente con LH es la PLV. La PLV es detectada en LH de madres que consumen leche de vaca, como beta lactoglobulina en niveles desde 0.9 a 150μg/l. Con mucha menor frecuencia otros alérgenos son capaces de inducir el cuadro: soja, huevo y trigo. La forma clínica de presentación más frecuente son síntomas gastrointestinales y la presentación es proctocolitis hemorrágica, de leve compromiso. Es muy poco frecuente la presentación como enteropatía, así como APLV mediada por IgE; hay pocos casos descritos en el mundo de SEIPA por PLV en niños menores de 6meses solo alimentados con LH. Hay poca evidencia para sospechar APLV en niños con LH exclusiva que presentan síntomas aislados de vómitos o regurgitaciones, cólicos o estreñimiento59.
Módulo 2. Herramientas diagnosticasEnunciado 5. El diagnóstico de APLV es clínico y no se requiere de ningún estudio de laboratorio para corroborarlo.
Porcentaje de acuerdo: 93%.
El diagnóstico de la APLV es fundamentalmente clínico y no se requiere ningún estudio de laboratorio para corroborarlo. Con el objetivo de confirmar la APLV se utiliza la evitación del alérgeno como prueba diagnóstica, seguida posteriormente de un reto o provocación oral38. Como se ha mencionado anteriormente en este documento, una historia clínica detallada puede facilitar el abordaje diagnóstico. En los últimos años, teniendo en cuenta la falta de un biomarcador que pueda ser utilizado en el diagnóstico de APLV, especialmente en formas no mediadas por IgE, se ha desarrollado un score clínico de síntomas relacionados (Cow's Milk-related Symptom Score [CoMiSS]) para la sospecha de APLV35,68-72. Otras herramientas que se han utilizado pueden ser la realización de cuantificación de IgE específica para el alérgeno, o bien contar con el apoyo del alergólogo pediatra, quien puede auxiliarnos en la realización de la prueba de punción cutánea (PPC, o SPT, por sus siglas en inglés: skin prick test) y las pruebas de parche73. Ninguna de estas herramientas por si sola es diagnóstica de APLV.
Enunciado 6. La prueba de reto oral abierto es útil en la confirmación diagnóstica de APLV y para caracterizar el desarrollo de tolerancia oral, especialmente en lactantes.
Porcentaje de acuerdo: 95.83%.
Enunciado 7. Algunos pacientes, generalmente mayores y con reacciones IgE mediadas, pueden requerir una prueba de reto oral doble ciego, controlada con placebo.
Porcentaje de acuerdo: 90.97%.
El diagnóstico clínico de sospecha de APLV se tiene que confirmar mediante la exclusión total de los alérgenos, es decir, de las PLV, la desaparición total de los síntomas atribuidos y, posteriormente, la realización de la prueba de reto oral (PRO) o provocamiento, que puede ser abierto, simple ciego o doble ciego, dependiendo de los síntomas, de la historia y de la edad del niño38,74. Hasta el momento actual la mejor estrategia diagnóstica para el diagnóstico de APLV, así como de cualquier alergia alimentaria, es mediante la realización de un reto doble ciego placebo controlado (RDCPC), ya que se refiere que hasta un 70% de los resultados positivos a una PRO, dan un resultado negativo con el RDCPC75. Sin embargo, es difícil de realizar, consume mucho tiempo y costos, por lo que su realización se reserva para estudios de investigación. Por lo tanto, se acepta a la PRO abierta como el estándar para la confirmación diagnóstica en el contexto de la práctica clínica diaria y sobre todo en niños pequeños, ya que los síntomas objetivos se presentan durante la prueba. En el caso de que se presenten síntomas subjetivos, como rechazo al alimento, náusea, cefalea, etc., se tendría entonces que realizar un RDCPC73. La realización de PRO, y sobre todo el RDCPC, son útiles para retirar dietas de eliminación innecesarias, las cuales pueden llegar a tener repercusiones nutricionales73,76.
Enunciado 8. La prueba de reto oral debe realizarse luego de una dieta de eliminación de la PLV y con el paciente asintomático. El tiempo de eliminación antes de la prueba de reto será de 1 a 2 semanas en las alergias mediadas por IgE y de 2 a 4 semanas en las no mediadas por IgE. En las formas más graves se esperará a la normalización clínica total.
Porcentaje de acuerdo: 95.83%.
La PRO abierta es la más utilizada en la práctica diaria, en la que el paciente, luego de una dieta de eliminación de PLV y estando asintomático, se enfrenta nuevamente al alérgeno. Tanto el médico como los padres saben que el niño recibe la PLV con el objetivo de confirmar el diagnóstico de APLV. No hay estudios que den evidencias sobre el tiempo necesario de eliminación del alérgeno. Según consenso de expertos será de 1 a 2 semanas para alergias mediadas por IgE y de 2 a 4 semanas para alergias no mediadas por IgE31,37. De preferencia, se debe hacer de forma hospitalaria cuando se tienen síntomas mediados por IgE, pero cuando se esperan reacciones alérgicas retardadas, no mediadas por IgE, con síntomas gastrointestinales como diarrea crónica, colitis, proctocolitis alérgica, ERGE, etc., se puede realizar de forma ambulatoria en el domicilio del paciente, siempre dando indicaciones de emergencia73.
Enunciado 9. La prueba de reto en APLV mediada por IgE debe ser indicada y supervisada por personal médico capacitado, en sala de internación o en centro de atención ambulatoria.
Porcentaje de acuerdo: 97.91%.
Existen diferentes protocolos de cómo realizar la PRO. El panel de la guía DRACMA da las siguientes recomendaciones para la realización de la PRO en el contexto de la APLV mediada por IgE, y siempre deberá de ser indicada y supervisada por personal médico capacitado cuando se realice de forma hospitalaria19,73,74:
- 1.
La dosis total debe ser calculada de acuerdo con la cantidad total consumida por porción o basada en el peso total del paciente.
- 2.
Usar el mismo tipo de leche que el paciente consumirá de forma diaria en caso de resultar negativa la prueba.
- 3.
Empezar con una gota o 0.1ml. Dar dosis cada 20-30minutos de forma creciente, por ejemplo: 0.1, 0.3, 1.0, 3.0, 10, 30 y 100ml. En casos de alto riesgo de anafilaxia podría comenzarse con dosis más diluidas, y el tiempo entre cada una de las dosis debería ser mayor, incluso de hasta 1h77.
- 4.
Descontinuar el procedimiento ante la aparición de cualquier síntoma objetivo, los cuales incluyen: urticaria generalizada, rash eritematoso con prurito, vómito, dolor abdominal, congestión nasal, estornudos repetidos, rinorrea acuosa, rinoconjuntivitis, estridor, cambios en el tono de la voz, laringoespasmo, estridor inspiratorio, tos, palidez, cambios en el comportamiento, taquicardia, hipotensión, colapso y anafilaxia.
- 5.
La observación clínica se llevará a cabo por 2 a 4h después de la última dosis de leche recibida.
- 6.
Si no hay sintomatología, deberá recibir al menos 200ml diarios de PLV por al menos 2 semanas y posteriormente ya no hacer restricción alguna de PLV.
Enunciado 10. La prueba de reto en APLV no mediada por IgE, leve o moderado, puede realizarse en el domicilio. En niños con SEIPA la prueba se deberá realizar bajo supervisión de personal médico capacitado.
Porcentaje de acuerdo: 97.91%.
La PRO se puede realizar en domicilio en las formas clínicas leves a moderadas, siempre que exista el acuerdo de la familia, quienes deben ser correctamente adiestrados para su realización y control. No debe realizarse prueba de provocación en domicilio en formas clínicas graves, SEIPA, sospecha clínica de un mecanismo mediado por IgE y/o paciente con pruebas IgE específicas positivas para PLV. En niños alimentados con LH se debe reintroducir la leche de vaca en la dieta materna, comenzando con una toma diaria de leche o lácteos, la primera semana, y en caso de que el lactante no presente síntomas, se aumentará progresivamente cada semana la cantidad de leche o lácteos de la dieta. Se deberá observar la posible aparición de síntomas hasta 4 semanas tras la reintroducción. En caso de reaparición de síntomas se suspenderán toda administración de PLV en la dieta materna37. En niños alimentados con sucedáneo de la LH, sustituir cada día una medida de fórmula especial por una de fórmula de lactantes con PLV, al menos en dos de las tomas diarias. Si no reaparecen los síntomas una vez completado el cambio en esas dos tomas, se podrá sustituir cada día un biberón de fórmula especial por uno de fórmula de lactantes hasta completar totalmente la reintroducción37. De preferencia, no debe introducirse otro alimento nuevo en la dieta mientras se está haciendo la prueba de provocación para evitar potenciales confusiones. Durante la prueba de provocación, el período de observación tras la reintroducción de la PLV en la dieta, en caso de que no aparezcan síntomas, debe durar al menos de 2 a 4 semanas37.
El consenso brasileño de 2018 recomienda que todas las PRO o enfrentamientos deben realizarse bajo supervisión médica, aun en niños con formas clínicas leves o moderadas gastrointestinales, retardadas, no mediadas por IgE. Estas últimas se podrán hacer en salas de atención ambulatoria22.
Enunciado 11. Una reacción anafiláctica previa con la ingesta de proteína de leche de vaca contraindica la prueba de reto oral (PRO). No debe realizarse PRO en pacientes con manifestaciones clínicas que pongan en riesgo su vida.
Porcentaje de acuerdo: 100%.
En el caso de pacientes con manifestaciones de anafilaxia no se requiere de la realización de PRO, ya que puede ser riesgoso, pudiéndose utilizar de forma alternativa al diagnóstico la determinación de IgE específicas38.
Enunciado 12. Las pruebas específicas de IgE para PLV indican sensibilización, pero no necesariamente APLV. Las pruebas IgE específicas para PLV negativas no excluyen el diagnóstico de APLV en pacientes con sospecha clínica.
Porcentaje de acuerdo: 100%.
Enunciado 13. Las pruebas de punción cutánea y determinación específica de IgE en sangre tienen valor diagnóstico solamente en pacientes con clínica compatible de APLV mediada por IgE o en niños con PRO positiva.
Porcentaje de acuerdo: 97.91%.
Enunciado 14. En niños con APLV no mediada por IgE no se recomienda para la confirmación diagnóstica la realización de pruebas cutáneas o dosaje en sangre de IgE específica para PLV.
Porcentaje de acuerdo: 100%.
La presencia de una PPC positiva a la leche de vaca indica sensibilización a las PLV y que existe una mediación inmunológica por la IgE; sin embargo, siempre se deben interpretar en el contexto clínico38. Un valor del diámetro de la roncha >8mm es muy sugerente de diagnóstico de APLV, pero siempre debe analizarse dentro del contexto clínico del paciente78. Cuando en la práctica clínica siempre se realiza una PRO para confirmar el diagnóstico de APLV, no se requiere de la realización de la PPC. Sin embargo, esta puede ayudar a evitar la realización de una PRO en ciertos pacientes. En los pacientes con grandes probabilidades de una APLV mediada por IgE, que tengan una PPC positiva ≥3mm no se recomendaría realizar la PRO y se establecería el diagnóstico de APLV; sin embargo, cerca del 5 al 6% serían falsos positivos73. El nivel de evidencia es bajo y se requieren más estudios antes de poder recomendar ampliamente la realización de PPC. Las PPC para otros alérgenos deberían ser solicitadas solo si el niño presenta síntomas de aparición inmediata con la incorporación del alérgeno sospechoso durante la alimentación complementaria59.
Una IgE específica positiva indica sensibilización, pero no necesariamente alergia, por lo que se requiere correlación con la clínica79. Los niños con manifestaciones gastrointestinales de APLV, comparados con los que presentan manifestaciones dermatológicas, tienen mayores probabilidades de que tengan IgE específica negativa. Una prueba IgE negativa no excluye el diagnóstico de APLV por sí sola38. Cuando en la práctica clínica siempre se realiza la PRO para el diagnóstico de APLV, no se requiere la cuantificación de IgE específica para PLV. Sin embargo, esta pueden ayudar a evitar la realización de una PRO en ciertos casos. En los pacientes con grandes probabilidades de una APLV mediada por IgE, que tengan una IgE específica a alguna PLV positiva >0.7UI/l, no se recomendaría realizar la PRO y se quedaría con el diagnóstico de APLV; sin embargo, cerca de 2 al 5% serían falsos positivos73. Niveles altos de IgE específica predicen una falla para lograr la desensibilización80,81. Es importante hacer mención que existen discrepancias en los valores de IgE específica debido a diferentes ensayos, por lo que los valores predictivos determinados por un método no deben ser aplicados a los realizados por otros métodos82-85. Por lo anterior, aunque tiene cierta utilidad, la determinación de IgE específica a PLV no es indispensable y no se recomienda de forma sistemática para establecer el diagnóstico de APLV, además de que puede llegar a ser costosa. La determinación de IgE total o la de la relación IgE específica/IgE total no son superiores a la IgE específica en el abordaje diagnóstico de APLV y, por lo tanto, no deben utilizarse86.
Enunciado 15. Para la confirmación diagnóstica de APLV mediada o no mediada por IgE no se recomiendan la determinación de IgG específica, ni prueba del parche, ni ninguna prueba complementaria de laboratorio, ni endoscopia digestiva.
Porcentaje de acuerdo: 99.3%.
Para la confirmación diagnóstica de APLV mediada o no mediada por IgE no es necesaria la determinación de otras pruebas complementarias de laboratorio, ni la realización de una endoscopia digestiva. La decisión de incluir alguno de estos estudios, frente a otros diagnósticos diferenciales, deberá ser del gastroenterólogo pediatra.
Desde hace más de tres décadas está establecida la falta de claridad y evidencia de la utilidad de la determinación de IgG para establecer el diagnóstico de alergia alimentaria, incluida la APLV87-90. La IgG4 tiene características estructurales que promueven una actividad antinflamatoria y frecuentemente es considerada como un mediador de tolerancia a alérgenos91; algunos trabajos recientes la han relacionado con la esofagitis eosinofílica; sin embargo, aún no se establece la relación patogénica92,93. El significado de las IgG o subclases de IgG en la APLV es poco entendido y controversial, por lo que hasta el momento su determinación no tiene ningún rol en el diagnóstico de la APLV38,73,94.
Las pruebas de parche pueden ser de utilidad, aunque limitada, para el diagnóstico de la APLV con manifestaciones no mediadas por IgE o que se consideran reacciones tardías95,96. Su uso no está estandarizado, y son pocos los estudios bien diseñados para demostrar su aplicabilidad clínica97,98. Se han utilizado en el diagnóstico de alergias alimentarias, incluida la APLV, en pacientes con dermatitis atópica99. De forma aislada, las pruebas de parche no son suficientes para poder establecer el diagnóstico de APLV73,100. Junto con las PPC, podrían ayudar a excluir APLV en niños que tienen manifestaciones alérgicas, ya que tienen valores predictivos del 100% de forma conjunta101; sin embargo, en el caso de que alguna prueba del parche sea positiva, se tendrá siempre que correlacionar con la clínica y confirmar con una PRO102. Dada la falta de estandarización en su realización, así como la dificultad en la lectura de la prueba y su subjetividad, no se recomiendan de forma aislada, ni de forma sistemática, para establecer el diagnóstico de APLV94.
Al momento no hay evidencia suficiente de que la determinación de calprotectina en heces tenga algún valor para el establecimiento del diagnóstico de APLV y su diagnóstico diferencial, por lo que no se recomienda como parte del abordaje103. Aún existe poca evidencia sobre la utilidad del ultrasonido como estudio de gabinete complementario para el diagnóstico de APLV en el contexto del abordaje de un lactante con hematoquecia104-106; aún no se puede recomendar su uso para establecer el diagnóstico de APLV. Muchos de los pacientes a los que se les realiza un procedimiento endoscópico dentro del abordaje diagnóstico de una ERGE que no responde a tratamiento, así como de un estudio colonoscópico en el abordaje de la rectorragia y hematoquecia, pueden presentar hallazgos endoscópicos e histopatológicos compatibles con APLV107. En pacientes con síntomas gastrointestinales persistentes, falla de crecimiento o anemia por deficiencia de hierro, se debe considerar la realización de estudio endoscópico alto y bajo, pero con la salvedad de que los hallazgos macroscópicos e histológicos, como atrofia de la mucosa o infiltrados eosinofílicos, no son sensibles ni específicos de APLV38,73,108. Por lo tanto, no se requiere de forma sistemática realizar estos estudios para establecer el diagnóstico de APLV, y solo se reserva en aquellos casos en que la sintomatología no se resuelve con la dieta de eliminación o cuando existe fuerte sospecha de un diagnóstico alternativo59.
Módulo 3. Tratamiento de la APLVLa dieta de eliminación diagnóstica se basa en la exclusión completa de las proteínas alergénicas (PLV) de la dieta para revertir las manifestaciones clínicas de la APLV. Después de la recuperación clínica y nutricional, se debe realizar la PRO oral o enfrentamiento para comprobar el diagnóstico de APLV. Una vez confirmado el diagnóstico, se debe iniciar la dieta de eliminación terapéutica, que continuará hasta el momento del desarrollo de la tolerancia oral17,22,38,66,73,94,109-113.
Enunciado 16. La dieta de eliminación de proteínas alergénicas sigue siendo la conducta de elección para el control de las manifestaciones clínicas de APLV.
Porcentaje de acuerdo: 99.3%.
La dieta de exclusión de PLV es la conducta para adoptar para controlar las manifestaciones clínicas de la APLV, y el mismo principio se aplica a otras alergias alimentarias. A su vez, con esta exclusión se logra la cura, que ocurre cuando el paciente desarrolla tolerancia oral a las PLV. El tiempo en lograr la tolerancia es muy variable, y depende de los mecanismos involucrados en el desarrollo de la alergia. En los lactantes, con reacciones no mediadas por IgE a las PLV, con afectación del tracto gastrointestinal, ocurre en la mayoría de los casos después de 6meses de tratamiento de exclusión, al año de edad, y no más allá de los 3años de edad17,22,38,66,73,94,109-111. En los pacientes con APLV mediadas por IgE, en general la adquisición de la tolerancia se retrasa. Se recomienda comprobar cada 6 o 12meses si el paciente ha desarrollado tolerancia oral17,22,38,66,73,94,109-112.
Enunciado 17. Hasta la fecha, no existe otra alternativa terapéutica que permita acelerar el desarrollo de la tolerancia oral.
Porcentaje de acuerdo: 97.22%.
A pesar de innumerables teorías e intentos en el campo de la investigación básica y clínica, todavía no existe una alternativa con eficacia práctica probada que pueda utilizarse para acelerar el desarrollo de la tolerancia oral17,38,66,73,94. Un aspecto de gran relevancia es la calidad de la dieta de exclusión que se ofrece a las madres y a los lactantes con APLV59,109-111. También se acepta que cuando la dieta de eliminación de alérgenos correcta no proporciona recuperación clínica, se debe revisar y, en caso necesario, descartar el diagnóstico de APLV17,22,38,66,73,94,109-112.
Enunciado 18. El tratamiento para APLV en niños alimentados exclusivamente con lactancia humana es la exclusión de la PLV en la dieta materna. Las madres deben ser suplementadas con calcio 1g/día y vitaminaD 600UI/día.
Porcentaje de acuerdo: 99.30%.
En lactantes con lactancia humana exclusiva (LHE) que presenten manifestaciones clínicas compatibles con APLV se debe recomendar la exclusión de las PLV (leche, derivados y preparados con leche de vaca u otros mamíferos) de la dieta materna17,38,59,112. La dieta de exclusión que debe emplearse es la misma que permitió el diagnóstico de APLV31. Las mujeres que amamantan con dieta de eliminación de PLV deben recibir un suplemento de 1.0g de calcio por día y vitaminaD 600UI/día37,38,59,109. No existen indicadores clínicos que sugieran la necesidad de excluir otras proteínas de la dieta de la madre lactante. Sin embargo, se menciona que puede haber reacciones transmitidas por la LH especialmente a las proteínas de soja y huevo37, y con mucho menor frecuencia, se describen a otras proteínas como los frutos secos y el trigo59. Si fuera necesario excluir múltiples alimentos, la madre debe ser evaluada y orientada sobre su dieta por un(a) nutricionista, para que no haya déficit de nutrimentos37,59,109.
Enunciado 19. El tratamiento para APLV en niños alimentados con lactancia humana y fórmula con PLV es la exclusión de la PLV de la dieta materna y sustitución de fórmula con PLV extensamente hidrolizada.
Porcentaje de acuerdo: 99.30%.
La dieta de elección depende fundamentalmente del inicio de las manifestaciones clínicas, si estas se iniciaron durante la LHE o después con la alimentación complementaria o la incorporación de una fórmula con PLV37,38,59,66. Si las manifestaciones clínicas comenzaron durante la LHE, se deben excluir las PLV de la dieta materna, con máximo esfuerzo para conservar la LHE. Si fuera necesario mantener un suplemento de LH, se deberá suspender la fórmula infantil convencional y prescribir una fórmula con proteínas extensamente hidrolizadas (FEH).
Enunciado 20. Si la APLV se genera solo después de la introducción de alimentos o de la fórmula convencional con PLV, no será necesario que la madre suspenda la PLV de su dieta durante todo el tratamiento.
Porcentaje de acuerdo: 95.13%.
Si las manifestaciones clínicas de la APLV no estaban presentes con la LHE y comienzan después de la introducción de alimentos o de la fórmula infantil con PLV, se recomienda excluir las PLV de la dieta materna, con máximo esfuerzo para conservar la LHE, hasta que desaparezcan las manifestaciones clínicas. Después de controlar las manifestaciones clínicas, mientras la lactancia está en vigor, la madre debe reanudar su consumo habitual de PLV, y no es necesaria la exclusión en su dieta, si no reaparecen los síntomas. El suplemento se realizará con una FEH y se suspenderá la PLV en la alimentación del lactante. Si la madre necesita seguir una dieta de eliminación de PLV, debe recibir la misma atención en su dieta, especialmente suplementos de calcio y otros nutrimentos37,38,59,66,109.
Enunciado 21. Las fórmulas extensamente hidrolizadas son seguras, hipoalergénicas y nutricionalmente adecuadas; son la primera elección en el tratamiento de lactantes con APLV que no reciben leche humana en forma exclusiva.
Porcentaje de acuerdo: 99.30%.
Para los bebés con APLV alimentados con fórmula infantil hecha a base de PLV se recomienda su suspensión y, en caso necesario, su sustitución por una fórmula adecuada. Una fórmula se considera adecuada porque ha sido probada y se sabe que es tolerada por más del 90% de los pacientes con APLV, con un índice de confianza del 95%. Estas pruebas se realizan con pacientes con APLV mediado por IgE y los resultados se extrapolan a todos los pacientes, incluidos aquellos con APLV mediado por células. La FEH es aquella que contiene más del 85% de los péptidos que la conforman con peso molecular menor a 1500Da y es apta para el tratamiento de APLV, y es recomendada como primera opción17,22,37,38,66,73,94,109-113. Estos criterios se cumplen con FEH de proteínas del suero y/o caseína, así como también con fórmulas hidrolizadas de arroz (FHA) y con fórmula a base de aminoácidos (FAA)17,22,38,66,73,94,109-111. En lactantes con afectación del estado nutricional, con clínica compatible con enteropatía, se recomienda utilizar FEH, con aporte de triacilglicéridos de cadena media y sin lactosa, hasta la recuperación de la lesión intestinal37,56. Sin embargo, el retiro sistemático de la lactosa en el manejo de la APLV no tiene sustento y solo se debe llevar a cabo en aquellos que tengan una intolerancia transitoria por enteropatía. En los últimos años ha surgido un interés en el posible papel de los probióticos en el desarrollo de la tolerancia oral. Sin embargo, se necesitan ensayos clínicos controlados doble ciego para confirmar esta hipótesis17,37,109,114.
Teniendo en cuenta el amplio espectro de presentación clínica y gravedad en algunos casos de APLV, la existencia de diversas fórmulas sustitutivas, las dificultades para confirmar el diagnóstico y la necesidad de una dieta de eliminación y seguimiento durante varios meses, se dificultan los estudios con procesos de aleatorización. En la revisión de la literatura se encuentran ensayos clínicos prospectivos y algunos aleatorizados con el objetivo de evaluar la seguridad, la hipoalergenicidad, la palatabilidad y el crecimiento pondoestatural de nuevas fórmulas para lactantes con APLV. En los resultados se observaron diferencias de palatabilidad, con mejores resultados para FEH de proteínas del suero, sin diferencias significativas en los otros aspectos109,115. El modelo farmacoeconómico desarrollado en Brasil comparó dos posibilidades: inicio de tratamiento (dieta de eliminación diagnóstica) con FEH o FAA, ambas seguidas de prueba de activación oral. Tras la confirmación diagnóstica, en ambas alternativas se realizó la continuidad de la dieta de eliminación con una FEH. El modelo mostró una reducción en los costos y en el período de síntomas116. Actualmente, la mayoría de las guías recomiendan que las FEH se utilicen inicialmente en la dieta de eliminación diagnóstica. Si las manifestaciones clínicas no remiten en dos semanas, se recomienda excluir las FEH y sustituirlas por FAA. El paciente debe recuperarse en un máximo de 2 a 4semanas. Se considera que las FAA son 100% efectivas para controlar las manifestaciones clínicas de APLV. Por tanto, la persistencia de las manifestaciones clínicas durante una dieta de exclusión con FAA debería motivar nuevas investigaciones para explicar las manifestaciones clínicas y descartar el diagnóstico de APLV17,22,37,38,66,73,94,109-112.
Enunciado 22. La fórmula de aminoácidos se recomienda como primera opción en el tratamiento de pacientes con formas graves.
Porcentaje de acuerdo: 99.30%.
En varias guías se recomienda que en pacientes con condiciones graves de APLV la dieta de eliminación se inicie con una FAA, que tiene mayor eficacia terapéutica. Se recomienda especialmente en pacientes con anafilaxia, SEIPA y enfermedades eosinofílicas; y si bien no existe una uniformidad completa en este sentido, también puede considerarse en enteropatía grave con diarrea desnutrición y/o retraso del crecimiento e hipoproteinemia17,22,37,38,66,73,94,109-112. En caso de anafilaxia, el manejo a largo plazo debería incluir un desafío con una FEH antes de reintroducir la PLV. Este debería llevarse a cabo después de 6-9meses o cuando el lactante tenga un año de edad, siempre en ambiente hospitalario, bajo supervisión médica113.
Enunciado 23. La fórmula infantil de soya puede ser considerada una opción de manejo en niños mayores de 6meses que no reciben leche humana de forma exclusiva y con APLV mediada por IgE.
Porcentaje de acuerdo: 94.44%.
La fórmula infantil de soya puede ser considerada una opción de manejo en niños que no reciben LHE. Según normas de ESPGHAN puede ser una alternativa en la dieta de eliminación a partir de los 6meses en lactantes con APLV mediada por IgE sin afectación gastrointestinal17,22,38,66,73,94,109-111. Las FHA son menos costosos que las FEH, de mejor palatabilidad, y son más aceptadas por familias veganas/vegetarianas. Las fórmulas actuales han demostrado buen nivel de seguridad, presentan un contenido de arsénico dentro de los límites permitidos, y no contienen fitoesteroles109,117. Si una FEH no está disponible, o si el lactante se rehúsa a tomarla, o si es inaccesible económicamente, la FHA puede ser considerada como segunda opción o la fórmula de soya como opción en mayores de 6meses con APLV mediada por IgE73,113.
Enunciado 24. Las fórmulas parcialmente hidrolizadas, las leches provenientes de otros mamíferos y las bebidas vegetales no se deben utilizar como parte del tratamiento de APLV.
Porcentaje de acuerdo: 100%.
Una fórmula sin lactosa con la proteína intacta o una fórmula parcialmente hidrolizada no son adecuadas para el tratamiento, porque pueden desencadenar síntomas en lactantes sensibilizados, por la presencia de proteína o de péptidos más grandes. No se recomienda la sustitución con leches de otros mamíferos por la alta incidencia de reacciones cruzadas en pacientes con APLV17,22,37,38,66,73,94,109-113. Los jugos o bebidas vegetales de almendras, avellanas, arroz, soya o coco son inadecuadamente llamados «leches», pues no provienen de la glándula mamaria, y no se encuentran indicados para su uso en lactantes, ya que no suplen sus necesidades nutrimentales109,118.
Enunciado 25. La alimentación complementaria debe iniciarse a la misma edad que los niños sin APLV. La inclusión de alimentos debe seguir las mismas recomendaciones que los niños sin alergias.
Porcentaje de acuerdo: 100%.
Teniendo en cuenta que la dieta de eliminación, una vez establecido el diagnóstico, debe durar al menos 6meses, durante la dieta de eliminación el lactante debe iniciar o continuar recibiendo alimentos complementarios. La alimentación complementaria debe iniciarse a la misma edad que los niños sin APLV. La inclusión de alimentos debe seguir las mismas recomendaciones que los niños sin APLV. La introducción de alimentos considerados alergénicos, como huevo, pescado, trigo y otras proteínas, no debe retrasarse para los niños con APLV37,59. Se debe prestar atención a las cantidades de macro y micronutrimentos que reciben la fórmula especial y los alimentos complementarios, así como prescribir suplementos cuando sea necesario, con atención especial a los aportes de calcio, hierro, zinc y vitaminasD yA17,22,37,38,66,73,94,109-113.
Enunciado 26. La prueba de reto para comprobar la recuperación de la tolerancia se puede realizar en domicilio para las formas APLV no mediadas por IgE, luego de al menos 6meses de tratamiento, y/o cumplido el año de edad.
Porcentaje de acuerdo: 99.3%.
Después de la confirmación del diagnóstico, el paciente se mantiene fuera de contacto con los alérgenos para permanecer asintomático, crecer y desarrollarse normalmente y desarrollar tolerancia oral. No existe un método probado para acelerar el desarrollo de la tolerancia oral. La valoración de la persistencia o la resolución de la APLV solo puede establecerse mediante la prueba de adquisición de tolerancia, la cual implica la reintroducción controlada bajo supervisión médica de la PLV. La misma PRO puede realizarse con dos propósitos: a)confirmar el diagnóstico, y b)caracterizar el desarrollo de la tolerancia oral. La misma debe realizarse después de 6 a 12meses de tratamiento. Otra posibilidad, en el caso de lactantes, es realizar la prueba para comprobar el desarrollo de tolerancia oral cuando el paciente alcanza el año de edad17,22,38,66,73,94,109-111. Las formas leves de reflujo gastroesofágico, cólico, estreñimiento y proctocolitis pueden desarrollar tolerancia precozmente, en torno a los 3-6meses, mientras que en el SEIPA y en reacciones mediadas por IgE se desarrolla más tarde, debiendo demorar su realización hasta los 12, 18 o incluso 24meses en los casos más graves37.
La PRO en niños con APLV no mediada por IgE, y/o en niños con formas clínicas no graves, puede realizarse en el domicilio con productos lácteos horneados o con porciones pequeñas de leche de vaca, como se indicó en el PRO para diagnóstico37.
Enunciado 27. En niños alimentados con leche humana se recomienda iniciar la prueba incorporando lácteos a la dieta humana para luego incorporar la PLV en la dieta del lactante.
Porcentaje de acuerdo: 97.91%.
En niños alimentados con LH, las guías recomiendan iniciar la prueba de tolerancia incorporando lácteos en la dieta materna, para luego incorporarlos en la dieta del lactante, a pesar de que no hay datos que muestren evidencias sobre su beneficio59,66.
Enunciado 28. En niños con APLV mediada por IgE, o con SEIPA o formas graves de APLV, se recomienda realizar pruebas IgE específicas antes de la prueba de reto para comprobar la tolerancia luego de 12 o más meses de tratamiento; la misma se debe realizar bajo supervisión de personal médico capacitado.
Porcentaje de acuerdo: 97.22%.
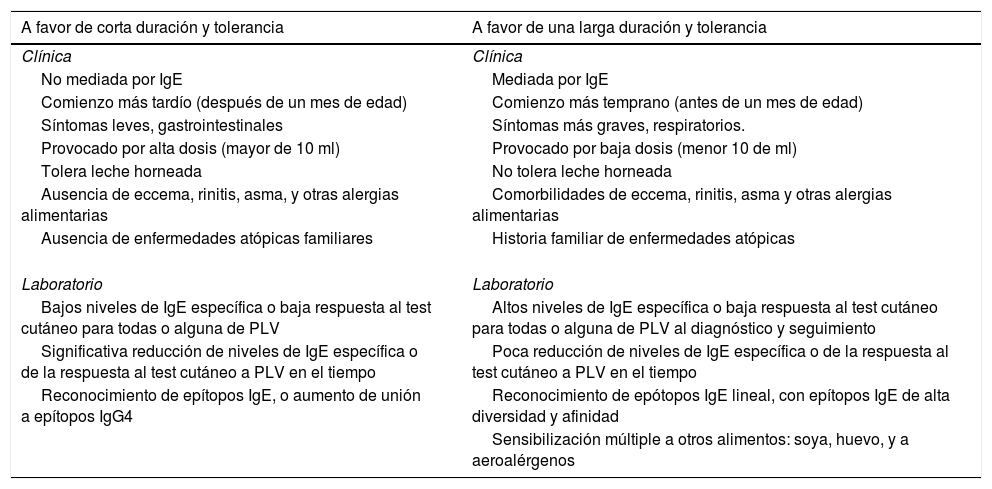
En la APLV mediada por IgE, o en el SEIPA que puede asociarse a alergias IgE, cumplido el tiempo de tratamiento, antes de realizar la prueba de reto con PLV, deberá considerarse la necesidad de realizar una prueba de IgE específica PLV en sangre o prueba cutánea IgE específica PLV. En estos pacientes, la PRO debe realizarse con dichas pruebas negativas, y bajo la supervisión de personal médico capacitado, con el mismo procedimiento que se realizó en el diagnóstico37,56,66. En casos de respuesta desfavorable a la reintroducción de las PLV, la adquisición de tolerancia debe reevaluarse periódicamente cada 6-12meses bajo supervisión médica, en función de las características de cada caso y la gravedad de la respuesta en una prueba previa37,56. Existen diferentes factores de riesgo descritos para el retraso de la adquisición de la tolerancia (tabla 3)119.
Factores relacionados a la tolerancia y la persistencia de la alergia a las proteínas de la leche de vaca
| A favor de corta duración y tolerancia | A favor de una larga duración y tolerancia |
|---|---|
| Clínica | Clínica |
| No mediada por IgE | Mediada por IgE |
| Comienzo más tardío (después de un mes de edad) | Comienzo más temprano (antes de un mes de edad) |
| Síntomas leves, gastrointestinales | Síntomas más graves, respiratorios. |
| Provocado por alta dosis (mayor de 10 ml) | Provocado por baja dosis (menor 10 de ml) |
| Tolera leche horneada | No tolera leche horneada |
| Ausencia de eccema, rinitis, asma, y otras alergias alimentarias | Comorbilidades de eccema, rinitis, asma y otras alergias alimentarias |
| Ausencia de enfermedades atópicas familiares | Historia familiar de enfermedades atópicas |
| Laboratorio | Laboratorio |
| Bajos niveles de IgE específica o baja respuesta al test cutáneo para todas o alguna de PLV | Altos niveles de IgE específica o baja respuesta al test cutáneo para todas o alguna de PLV al diagnóstico y seguimiento |
| Significativa reducción de niveles de IgE específica o de la respuesta al test cutáneo a PLV en el tiempo | Poca reducción de niveles de IgE específica o de la respuesta al test cutáneo a PLV en el tiempo |
| Reconocimiento de epítopos IgE, o aumento de unión a epítopos IgG4 | Reconocimiento de epótopos IgE lineal, con epítopos IgE de alta diversidad y afinidad |
| Sensibilización múltiple a otros alimentos: soya, huevo, y a aeroalérgenos |
IgE: inmunoglobulina E; IgG4 inmunoglobulinaG tipo4; PLV: proteína de leche de vaca.
Los síntomas de APLV mediada por IgE son diversos y afectan una variedad de órganos y sistemas, con mayor frecuencia piel y mucosas, y en menor grado, el aparato gastrointestinal y el respiratorio. La APLV generada por mecanismos mixtos (mediados y no mediados por IgE) se manifiesta con síntomas cutáneos, específicamente dermatitis atópica, y la no mediada por IgE se presenta con síntomas de aparición tardía, predominantemente digestivos, incluyendo tres síndromes: proctocolitis, enteropatía y SEIPA, o con cuadros que se asemejan a trastornos funcionales gastrointestinales: cólico del lactante, regurgitación del lactante y estreñimiento. La forma clínica más frecuente de presentación de APLV en niños alimentados exclusivamente con LH es la proctocolitis.
La PRO abierta es considerada de primera elección en el diagnóstico confirmatorio de APLV. Para el propósito de la práctica asistencial, el RDCPC puede ser necesario en algunos pacientes seleccionados.
La dieta de eliminación de proteínas alergénicas sigue siendo la conducta de elección para el control de las manifestaciones clínicas de la APLV. Hasta la fecha, no existe otra alternativa terapéutica que permita el desarrollo de la tolerancia oral. El tratamiento para APLV en niños alimentados exclusivamente con lactancia humana es la exclusión de la PLV en la dieta materna. En niños que no reciben LH, las FEH son la primera elección en el tratamiento de lactantes con APLV. La FAA se recomienda como primera opción en el tratamiento de pacientes con formas graves, principalmente en anafilaxia, en el SEIPA o en casos en que la FEH falle en revertir los síntomas de APLV. La valoración de la persistencia o la resolución de la APLV solo puede establecerse mediante la prueba de adquisición de tolerancia, la cual implica la reintroducción controlada bajo supervisión médica de la PLV.
Consideraciones éticasEste documento es un consenso, no hubo participación de ningún paciente, por lo que no fue necesario el consentimiento informado para recibir el tratamiento o para participar en la investigación descrita. Este documento no es resultado de un trabajo de investigación que se haya realizado en ningún paciente, por lo que no se incumplió con la normativa vigente en investigación bioética y no requirió la autorización del comité de ética de alguna institución. Dada la naturaleza de ser un consenso, y que no se utilizó ninguna información de pacientes y no hubo pacientes involucrados, no se puede reconocer o identificar a ningún paciente, ya que no hay imágenes o datos de ningún paciente del artículo.
FinanciaciónNo fue necesario utilizar ningún tipo de financiamiento para el desarrollo de este consenso.
Conflicto de interesesMCT: He recibido honorarios por conferencias, Advisory Board, apoyo para concurrir a congresos de Nutricia Danone, Sanofi, Nestlé y Mead Johnson.
MBM: He recibido honorarios por consultor, conferencias y apoyo para eventos científicos de Danone Nutricia, Nestlé, RB Mead Johnson, Ache-Biogaia y Bago.
RVF: He recibido honorarios por conferencias y apoyo para acudir a congresos por parte de Abbott Farmacéutica, BioGaia, Carnot, Columbia, Danone, Kellogg's, Medix, Nestlé, Nestlé Nutrition Institute, Pfizer Farmacéutica, Sanofi y Takeda México. He recibido honorarios por consultoría en Carnot, Nestlé y Sanofi.
DJBC: Ningún conflicto de intereses.
CGBM: He recibido apoyo para acudir a congresos y he recibido honorarios por disertaciones como KOL para Nutricia, Mead Johnson, Nestlé, Sanofi, Ethical Nutrition y Biocodex.
LDC: Ningún conflicto de intereses.
MMHC: Ningún conflicto de intereses.
LL: He recibido honorarios por conferencias y apoyo para acudir a congresos por parte de Nestlé Nutrition Institute, Abbott Nutrition, Pfizer Nutrition, Nutricia, Mead Johnson Nutrition, Nestlé Nutrition, Actelion. He recibido honorarios por consultoría en Reckitt Benchiser.
SM: Ningún conflicto de intereses.
GCM: He recibido apoyo para acudir a congresos por parte de Nutricia, Bago y Mead Johnson.
GJO: He recibido apoyo para acudir a congresos por parte de Nutricia Bago y Mead Johnson.
LROP: Ningún conflicto de intereses.
COP: Ningún conflicto de intereses.
JPRL: He recibido honorarios por conferencias por parte de Nutricia-Danone, Farma de Colombia, Abbott EPD y Abbott Nutrition.
PCS: He recibido honorarios por conferencias y advisory board para Nutricia.
NCVP: Ningún conflicto de intereses.