La colangiopancreatografía retrógrada endoscópica (CPRE) es el estándar de oro para el drenaje biliar y pancreático. Está reportado que el 10-15% es fallido por múltiples causas, entre las que se encuentran: tumores, estenosis ductal, fibrosis ampular, litiasis gigante, etc.1,2. Los accesos alternativos biliares son el drenaje biliar percutáneo transhepático (DBPT) o la derivación quirúrgica (DQ); ambas técnicas con tasas de morbimortalidad elevadas3.
El ultrasonido endoscópico (USE) proporciona imágenes nítidas de la vía biliar y del conducto pancreático principal en tiempo real, así como de órganos extraintestinales4,5.
Existen diferentes técnicas de drenaje de la vía biliar por USE en función a la ruta de acceso: el acceso anterógrado o colédoco-duodenostomía (CDS-USE) ya sea por vía transduodenal o transgástrica en obstrucciones distales6; el transentérico o hepato-gastrostomía (HG-USE) en obstrucciones proximales6,7 y el transpapilar o «Rendez-vous» (RV-USE), donde mediante ecoendoscopia se avanza vía anterógrada una guía hacia el ámpula nativa y posteriormente se cánula la vía biliar con duodenoscopio al lado del alambre guía, o bien se atrapa con asa8,9. Maranki et al. reportan una tasa de éxito solo del 57%10, aunque Lee et al. mencionan una tasa del 94.1%11.
A pesar de ser un procedimiento adecuado y exitoso, estas técnicas no están exentas de complicaciones, entre las que se incluyen: neumoperitoneo, peritonitis biliar, migración de la prótesis, hemorragia y sepsis12.
Describimos 3 casos realizados en nuestro hospital utilizando estas técnicas como drenaje paliativo por enfermedad avanzada irresecable y CPRE fallida. El material utilizado en todos los casos fue: aguja fina de 19G EchoTip® Ultra (Cook Medical), guía de 0.035” y 480cm de longitud Tracer Metro® Direct Wire Guide (Cook Medical), catéter Glo-Tip® de ERCP1 5.5Fr (Cook Medical) y balón de expansión radial controlada de 7.5Fr×5.5cm, con diámetros de inflado de 6-7-8mm (Boston Scientific).
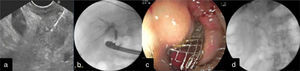
Caso 1Varón de 70 años de edad, que acude a nuestro servicio por pérdida de peso de 6 meses de evolución, pruebas de funcionamiento hepático con colestasis e intolerancia a la vía oral. La tomografía computarizada de abdomen mostró masa en cabeza de páncreas y metástasis hepáticas. La CPRE fue fallida ante la imposibilidad de acceder a la segunda porción duodenal por infiltración tumoral. El USE demostró tumor en la cabeza del páncreas heterogéneo de 40×35mm de diámetro, dilatación del conducto pancreático común hasta 6mm y la vía biliar extrahepática de 14mm, irresecable. Se realizó drenaje biliar por abordaje colédoco-duodenal. Se utilizó ecoendoscopio lineal (Pentax modelo EG-3870UTK®). Se puncionó el colédoco con aguja fina se inyecta medio de contraste corroborando el sitio y se avanzó guía hidrofílica. Se fistulizó con catéter Glo-Tip® y se dilató con CRE hasta 8mm. Se colocó endoprótesis biliar metálica autoexpandible WallFlex® totalmente cubierta 10×40mm (Boston Scientific) con salida espontánea de bilis. Finalmente, con guía Savary-Guilliard® se avanzó una prótesis metálica autoexpandible intestinal no cubierta de 20×90mm para permeabilidad intestinal. Se corroboró mediante fluoroscopia (fig. 1). El paciente evolucionó favorablemente. Fue enviado a domicilio para cuidados paliativos por enfermedad metastásica irresecable.
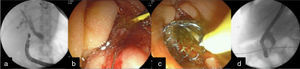
Caso 2Mujer de 53 años de edad con ictericia progresiva, fiebre y pérdida de 9kg de peso de 8 meses de evolución. La tomografía muestra tumor pancreático con extensión por infiltración duodenal y metástasis hepáticas. La CPRE fue fallida por la imposibilidad de canulación por friabilidad e infiltración tumoral en la papila mayor. El USE identificó masa en páncreas heterogénea de 80×80mm de diámetro. Se decidió drenaje con técnica «Rendez-vous» (RV-USE). Se introdujo ecoendoscopio lineal en el bulbo duodenal se puncionó con aguja fina y se opacificó la vía biliar proximal y avance de guía hidrofílica. Mediante fluoroscopia se introdujo la guía anterógradamente hacia dirección ampular hasta colocarla en la luz intestinal. Se introdujo duodenoscopio y se realizó la canulación retrógrada adyacente a la guía con esfinterotomo. Se realizó esfinterotomía corta (5mm) y colocación de endoprótesis biliar WallFlex® cubierta de 10×60mm con salida de bilis por la misma (fig. 2). La paciente fue egresada a las 24h a domicilio sin datos de complicaciones u obstrucción biliar.
a) Punción guiada por el USE de la vía biliar con apoyo fluoroscópico y avance de guía hacia duodeno; b) Técnica de «Rendez-vous» y canulación de la vía biliar; c) Colocación de prótesis metálica biliar, y d) Visión fluoroscópica de la colocación de la endoprótesis biliar metálica autoexpandible.
Mujer de 84 años de edad con pérdida de peso de 10kg, ictericia y fiebre intermitente de 4 meses de evolución. Acude referida por colangitis grave. El USE reportó tumor en páncreas de 40×50mm de diámetro, heterogéneo con infiltración del confluente espleno-portal. Se realizó drenaje colédoco-duodenal por CPRE fallida.
Se colocó USE lineal en bulbo duodenal observando la vía biliar intrahepática dilatada y la extrahepática de 13mm de diámetro. Se puncionó con aguja fina y se avanzó la guía. Se fistulizó con catéter Glo-Tip® y luego con balón CRE, hasta 6mm. Finalmente se avanzó endoprótesis biliar plástica doble cola de cochino 40mm×10Fr (Cook Medical). Se logró drenaje biliar técnicamente exitoso.
Al día de hoy, el drenaje biliar guiado por ecoendoscopia es una alternativa al drenaje fallido por CPRE, en pacientes con obstrucción biliar distal maligna. Se considera una técnica de segunda línea, aunque la realidad es que no se ha implementado en todos los centros por no contar con ecoendoscopia, utilizándose todavía los drenajes quirúrgicos y/o radiológicos.
A pesar de ser un procedimiento complejo, el drenaje biliar por USE tiene una tasa de éxito técnico y clínico similar al drenaje quirúrgico, pero con menor tasa de complicaciones. Para ello se requiere de una selección cuidadosa del paciente, operadores con experiencia, un equipo multidisciplinario, así como accesorios adecuados.
FinanciaciónNo se recibió patrocinio de ningún tipo para llevar a cabo este estudio.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.