La infección por Helicobacter pylori (Hp) es una de las más comunes en el humano. Debido a su alta prevalencia a nivel mundial se ha desarrollado una serie de guías y recomendaciones para el apropiado escrutinio, diagnóstico y manejo de los pacientes con Hp.
ObjetivoEvaluar el abordaje, las actitudes y el conocimiento acerca de Hp en un grupo de médicos generales en nuestro país.
Materiales y métodosEstudio transversal en el cual se evaluaron, mediante la aplicación de un cuestionario, los conocimientos acerca del diagnóstico y tratamiento de Hp.
ResultadosDe un total de 430 encuestas entregadas, se obtuvo información proveniente de 411 (tasa de respuesta del 95%). Las indicaciones más frecuentes de tratamiento de erradicación fueron la úlcera péptica (48.4%), la enfermedad por reflujo gastroesofágico (41.8%) y la dispepsia (39.2%). El 31% de los médicos utilizan más de una prueba para la búsqueda del Hp, de las que la serológica es la más utilizada. El esquema de antibióticos más utilizado es claritromicina más amoxicilina (63.8%), seguido de metronidazol más tetraciclina (16%). El 92% de los médicos corroboran la erradicación mediante una endoscopia para el análisis histológico y la prueba de aliento solo se utiliza en el 23%.
ConclusionesNuestros resultados muestran la carencia de conocimientos sobre las recomendaciones de diagnóstico y tratamiento establecidas en la infección por Hp. La implementación de talleres, cursos, conferencias o la elaboración de guías prácticas deben dirigirse a los médicos de primer contacto con la finalidad de fortalecer la práctica médica basada en la evidencia científica.
Helicobacter pylori (Hp) infection is one of the most common infections in humans. Due to its worldwide prevalence, a series of guidelines and recommendations has been developed for the appropriate screening, diagnosis, and management of patients with Hp infection.
AimTo evaluate the approach, attitudes, and knowledge of a group of Mexican general practitioners in relation to Hp.
Materials and methodsA cross-sectional study was conducted that evaluated the knowledge of Hp diagnosis and treatment through the application of a questionnaire.
ResultsFrom the total of 430 questionnaires delivered, information was obtained from 411 (95% response rate). The most frequent indications for eradication treatment were peptic ulcer (48.4%), gastroesophageal reflux disease (41.8%), and dyspepsia (39.2%). Thirty-one percent of the physicians surveyed used more than one test to look for Hp, and serology was the most commonly employed method. The most widely used antibiotic regimen was clarithromycin plus amoxicillin (63.8%), followed by metronidazole plus tetracycline (16%). Ninety-two percent of the physicians confirmed eradication through endoscopy for the histologic analysis and only 23% utilized the breath test.
ConclusionsOur results show the lack of knowledge about the established diagnostic and treatment recommendations for Hp infection. The implementation of workshops, courses, and conferences, or the formulation of practical guidelines should be directed at primary care physicians to strengthen the practice of medicine based on scientific evidence.
La infección por Helicobacter pylori (Hp) continúa siendo una las más comunes en el ser humano1. Se ha considerado que hasta la mitad de la población mundial puede tener colonización gástrica por esta bacteria (gramnegativa, microaerofílica) cuyas cepas más virulentas (CagA +) se han relacionado con diversas enfermedades gastroduodenales como gastritis crónica, úlcera péptica, linfoma gástrico de tipo B (MALT) y, a través de alteraciones crónicas como la atrofia y metaplasia, con la posibilidad de desarrollar adenocarcinoma2.
La prevalencia de Hp varía dependiendo de factores como el estado socioeconómico, condiciones de higiene, carencia de agua potable y hacinamiento, por lo que su frecuencia es mayor en países en vías de desarrollo (70 a 90%), con adquisición de la infección en edades más tempranas de la vida, comparado con los países desarrollados (30 a 50%)3. Un reporte de la Organización Mundial de Gastroenterología del año 20104 informa la prevalencia mundial de infección por Hp, en la que incluyen algunos países de Centroamérica y Sudamérica. En México, se informa una prevalencia en niños entre 5 y 9 años del 43% y en adultos del 70-90%; en Guatemala, del 51% en niños de 5 a 10 años y del 65% en adultos4. La prevalencia en niños y adolescentes de Bolivia, Brasil y Chile varía del 30 al 54% y en adultos del 70 al 90%4.
En nuestro país, una encuesta nacional en población abierta (n=11,605) y utilizando como método de escrutinio la determinación de anticuerpos séricos, mostró una frecuencia global del 66%5. La seropositividad se fue incrementando en relación directa con la edad, con cifras mayores del 80% en sujetos mayores de 30 años5.
Debido a la alta prevalencia de Hp a nivel mundial, se ha desarrollado en los últimos años una serie de guías y recomendaciones para el apropiado escrutinio, diagnóstico y manejo de los pacientes con infección por Hp. Por ejemplo, en el más reciente Consenso de Maastricht V6 se reafirman recomendaciones anteriores, sustentadas por la evidencia a lo largo del tiempo, como por ejemplo el hecho de que en los pacientes con Hp y úlcera péptica debe erradicarse esta bacteria o que la terapia de erradicación es el tratamiento de primera línea para linfomas gástricos de bajo grado (MALT)6. Respecto al diagnóstico, por ejemplo, se confirma que las principales pruebas no invasivas que pueden ser utilizados para la estrategia «buscar y tratar» son la prueba de aliento con ureasa marcada o la detección de antígeno monoclonal de heces (nivel de evidencia: 2a; grado de recomendación: B)6.
En México, existe un consenso publicado en el 2007 (III Consenso mexicano sobre Helicobacter pylori) en el que se establecen las directrices que deben servir de guía para la toma de decisiones para esta situación en nuestro país7. Estas guías y recomendaciones consideran situaciones particulares como la alta prevalencia de Hp, la alta frecuencia de infección en algunos grupos, las carencias que tienen algunos sitios para la realización de pruebas especiales e incluso la alta resistencia a antibióticos7.
Una alta prevalencia de enfermedades o síntomas digestivos (en este caso, por ejemplo, síntomas dispépticos) en poblaciones donde la infección por de Hp es elevada implica que una gran cantidad de sujetos son atendidos en los primeros niveles de atención médica. Así pues, es fundamental que los médicos de primer contacto tengan el conocimiento apropiado para realizar una adecuada toma de decisiones y evitar prácticas incorrectas con elevados costos y nulos beneficios para la salud de la población. Aunque en otros países se han emprendido iniciativas para educar a los médicos de primer nivel respecto al diagnóstico y el manejo adecuado de esta infección, los resultados de varias encuestas realizadas en países en vías de desarrollo demuestran que existen confusión y discrepancias respecto a la patogénesis, el diagnóstico y el tratamiento de Hp8–11. Por ejemplo, en un estudio realizado en Perú se demostró que hasta el 60% de los médicos de primer contacto y el 69% de los internistas utilizan esquemas inapropiados para erradicar Hp, y que solo el 8% conoce que esta infección se asocia con linfomas de tipo MALT12.
A pesar de la alta prevalencia de Hp en México, no existen estudios previos respecto al conocimiento y las prácticas que ejercen los médicos de atención primaria acerca de la infección por Hp. El objetivo de este estudio fue evaluar el abordaje, las actitudes y el conocimiento acerca de Hp en un grupo de médicos generales en nuestro país.
Material y métodosDe forma prolectiva y transversal se evaluó mediante la aplicación de un cuestionario (11 preguntas, Anexo 1), diseñado para valorar los conocimientos acerca del diagnóstico y tratamiento de Hp, a médicos generales provenientes de los 32 estados de la república mexicana, quienes acudieron a cursos de capacitación (duración de 8h diarias, durante 2días) sobre enfermedades digestivas en grupos de 30 a 40, en el Instituto de Investigaciones Médico Biológicas de la Universidad Veracruzana entre los meses de mayo de 2013 a febrero de 2015. Todos contestaron el cuestionario de forma anónima y cegada, el cual se aplicó de forma voluntaria y previa al inicio de las actividades académicas. El muestreo en este estudio fue por conveniencia (no probabilístico). El trabajo fue aprobado por el Comité de Ética e Investigación del Instituto de Investigaciones Médico Biológicas.
Se realizó estadística descriptiva y se calcularon las frecuencias (intervalos de confianza al 95%) de las respuestas obtenidas para cada pregunta. Se utilizó análisis univariado mediante prueba de chi-cuadrada y la prueba t de Student cuando fue apropiado y se estableció significación cuando la p fue menor a 0.05. Se realizó un análisis multivariado utilizando la prueba de ANOVA y regresión logística multinominal. Para el análisis estadístico se utilizó el paquete SPPS versión 16 (Chicago, Illinois, EE. UU.).
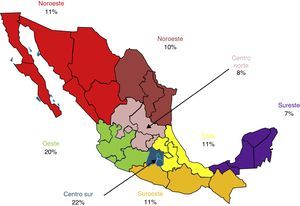
ResultadosDe un total de 430 encuestas entregadas, se obtuvo la información proveniente de 411 (tasa de respuesta del 95%). Así, se evaluaron un total de 411 sujetos, 217 hombres (53%) y 194 mujeres (47%) con una edad promedio de 50.9±10.4 años (rango: 23-78 años). En promedio, los médicos venían practicando su consulta de medicina general por un lapso de 5.7 años (rango: 2-23 años) y atendían en al día en promedio 14 pacientes (rango: 8-22). En la figura 1 se muestra el porcentaje de médicos evaluados que provenían de las 8diferentes zonas geográficas del país.
Del total de sujetos evaluados, 339 (82.5%; IC 78-85%) consideran que la infección por Hp puede ser causante de enfermedad por reflujo gastroesofágico (ERGE) y 185 (45%; IC 40%-49%) la consideran la principal causa de dispepsia. Los médicos consideran que el Hp causa más frecuentemente ERGE que dispepsia (RM 5.75; IC 95%: 4.17-7.92; p=0.005). En la tabla 1 se muestra una lista de síntomas y la frecuencia con la que estos se consideran como consecuencia de la infección por Hp por parte del grupo evaluado. Solo el 21% (n=88) de los encuestados refirió tener conocimiento de cuál es la prevalencia estimada de infección por Hp en México y la media de esta prevalencia estimada fue del 55.14% (rango: 15-92%).
Síntomas que se consideran causados por la infección de Helicobacter pylori
| Síntoma | Frecuencia (n, %) | IC 95% |
|---|---|---|
| Halitosis | 207 (50.4) | 45–55 |
| Tos | 104 (25.3) | 21–29 |
| Faringitis | 110 (26.8) | 22–31 |
| Asma | 41 (10) | 7–13 |
| Erosiones dentales | 63 (15.3) | 12–19 |
| Eructos | 187 (45.5) | 40–50 |
| Pirosis | 295 (71.8) | 67–75 |
| Regurgitaciones | 236 (57.4) | 52.5–62 |
| Dolor torácico | 153 (37.2) | 32.6–42 |
| Saciedad | 129 (31.4) | 27–36 |
| Dolor epigástrico | 316 (76.9) | 72.5–80 |
| Distensión abdominal | 199 (48.4) | 43–53 |
| Inflamación | 118 (28.7) | 24.5–33 |
| Estreñimiento | 47 (11.4) | 8.7–14 |
| Diarrea | 45 (10.9) | 8.2–14 |
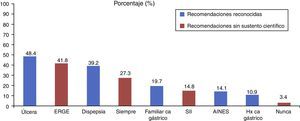
En la figura 2 se muestran las indicaciones más frecuentes por las cuales los médicos prescriben el tratamiento de erradicación para Hp, considerando las recomendaciones aceptadas de acuerdo con el Consenso de Maastricht y otras recomendaciones sin evidencia científica.
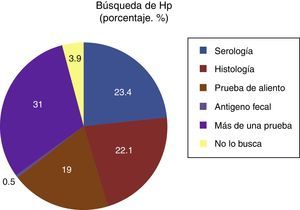
En la figura 3 se demuestra que para el diagnóstico de infección por Hp lo más común es utilizar más de una sola prueba (n=127, 31%). De estos 127 médicos, el 89% (n=113) utilizan 2 pruebas para el diagnóstico: la combinación más frecuente es serología+histología (77%), serología+prueba de aliento (18%) e histología+prueba de aliento (5%). El 11% (n=14) refiere utilizar hasta 3 pruebas: la realización de serología+histología+prueba de aliento es la más común. Cuando se utiliza una sola prueba, la más utilizada es la serología (23.4%). Es de llamar la atención que la prueba de detección de antígenos fecales en heces prácticamente no se utiliza (0.5%).
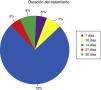
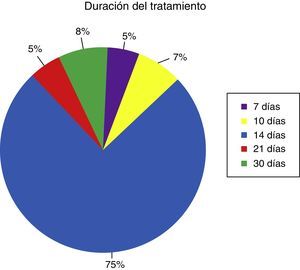
Se muestran en la tabla 2 los diversos esquemas de antibióticos utilizados por los 397 sujetos que indican erradicación para Hp. El inhibidor de la bomba de protones (IBP) más utilizado para el esquema de erradicación fue el omeprazol (46%) seguido del pantoprazol (23%) y el esomeprazol (15%) (tabla 3). La duración del tratamiento prescrito se muestra en la figura 4: lo más frecuente (75%) es la administración durante 14 días el esquema utilizado, seguido de los esquemas durante un mes (8%), lo cual no es una recomendación habitual.
Esquemas de erradicación antimicrobianos prescritos con mayor frecuencia
| Antibióticos | n (%) |
|---|---|
| Amoxicilina+claritromicina | 260 (63.8) |
| Metronidazol+tetraciclina+bismuto | 68 (16) |
| Amoxicilina+claritromicina + metronidazol | 26 (7) |
| Ampicilina+claritromicina | 6 (1.5) |
| Amoxicilina+azitromicina | 6 (1.5) |
| Ciprofloxacina+claritromicina | 5 (1.2) |
| Clindamicina+metronidazol | 7 (3) |
| Eritromicina+metronidazol | 4 (1) |
| Levofloxacina+claritromicina | 8 (2.4) |
| Trimetoprim/sulfametoxazol | 3 (0.9) |
| Amoxicilina+ácido clavulánico | 3 (1.7) |
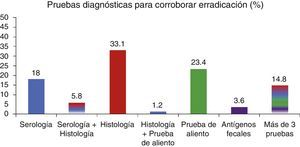
El 92% (n=365) de los médicos, una vez que indican el tratamiento de erradicación, lo corroboran, y los métodos utilizados para confirmar la erradicación se muestran en la figura 5. Es de llamar la atención que el método más común para corroborar erradicación es la realización de una nueva endoscopia para el análisis histológico y que la prueba de aliento solo es utilizada por el 23% de los médicos evaluados. Al analizar los resultados de acuerdo con la región de donde provenían los médicos generales, la edad, el género y el tiempo de práctica médica, no hubo ninguna diferencia estadísticamente significativa en los resultados evaluados (p>0.05).
DiscusiónLa infección por Hp es frecuente en todo el mundo, con un mayor número de casos reportados en los países que se encuentran en vías de desarrollo. En nuestro país, el primer nivel de atención en salud está a cargo de médicos generales o familiares que tienen el primer contacto con los pacientes. Es por ello por lo que dedicamos especial atención a este amplio grupo, lo cual nos permitió descubrir importantes deficiencias en su conocimiento, sobre todo en lo que concierne a las recomendaciones de diagnóstico y tratamiento de la infección por Hp, que dejó al descubierto un área de especial interés para realizar actividades médicas educativas con la finalidad de mejorar la atención primaria a la salud.
El Consenso de Maastricht V emite recomendaciones sobre estrategias de diagnóstico e indicaciones de tratamiento de la infección por Hp. En ellas se considera adecuado realizar una búsqueda intencionada y tratamiento en aquellos pacientes con dispepsia no investigada cuando la prevalencia en la población es alta (>20%), lo cual aún es debatible en nuestro medio, donde se han reportado tasas mayores a 70% en población adulta, sin considerar los pacientes con síntomas de alarma (nivel de evidencia: 1a; grado de recomendación: A). Ahmed et al.13, en un estudio realizado con 509 médicos de atención primaria, reportaron como principal indicación para realizar una prueba diagnóstica la presencia de síntomas de dispepsia (67%), seguido de ERGE, úlcera gástrica o duodenal y anemia por deficiencia de hierro.
En nuestro estudio la dispepsia no representó la causa más común para pensar en erradicación de Hp. Por otra parte, cabe destacar que no se ha reportado evidencia que justifique la búsqueda intencionada de Hp en pacientes con ERGE, ya que se ha demostrado que no tiene relación con los síntomas, recurrencia y eficacia del tratamiento y que su erradicación no exacerba la sintomatología (nivel de evidencia: 1a; grado de recomendación: A). Sin embargo, en nuestro estudio el 82% de los entrevistados considera que la infección por Hp es causante de los síntomas de la ERGE6. Esta situación es peculiar e inapropiada y seguramente condiciona que muchos pacientes estén recibiendo tratamiento de erradicación en nuestro país de forma innecesaria.
Al analizar los síntomas que los médicos generales frecuentemente asocian con la infección por Hp, es muy notorio el hecho de que esta bacteria se asocie con síntomas en los que no existe una relación causal como la halitosis (50%) o la distensión abdominal (48%). Debe destacarse también el hecho de que solo el 21% de los encuestados creen tener conocimiento de la prevalencia de esta infección en nuestro país, y es más alarmante como el rango va del creer que es una infección con baja prevalencia (15%) hasta que es altamente prevalente (92%). Este conocimiento epidemiológico también es fundamental, ya que muchas de las decisiones diagnósticas y terapéuticas se determinan con base en la prevalencia real de la enfermedad.
Entre los principales estudios diagnósticos no invasivos se cuenta con la prueba de urea en aliento y del antígeno monoclonal en heces (nivel de evidencia: 2a; grado de recomendación: B). Sin embargo, nuestro estudio mostró que la prueba no invasiva más utilizada es la serológica, al igual que lo reportado por Ahmed et al.14, Canbaz et al.13 y Ghanaei et al.11, lo cual refleja la falta de apego a las recomendaciones diagnósticas. Es conocido que esta prueba no es útil para establecer el diagnóstico de infección activa ni mucho menos corroborar la erradicación y, hoy en día, su utilidad se limita a la realización de estudios epidemiológicos. Incluso, en el más reciente Consenso de Maastricht V/Florencia se considera que, si bien las pruebas serológicas pueden llegar a tener alta sensibilidad y especificidad, puede existir positividad de acuerdo con la región geográfica, ya que depende de la composición antigénica de las cepas circulantes. De acuerdo a este consenso, las prueba serológicas tienen utilidad clínica limitada, e incluso no se recomienda su realización de forma rutinaria6.
Por otra parte, el 31% de los médicos realizan más de una prueba diagnóstica (usualmente 2) para establecer el diagnóstico de infección por Hp: lo más común es la realización de serología e histología. Aunque es una minoría, hay médicos que requieren la realización de 3 pruebas para establecer el diagnóstico. Estos resultados son de llamar la atención, ya que ponen de manifiesto el desconocimiento de la verdadera utilidad clínica de las pruebas diagnósticas o de la poca credibilidad que se pudiera tener respecto a la certeza de estas pruebas. Es evidente que este tipo de prácticas son muy costosas y poco benéficas, lo que incrementa significativamente los costos en un país como el nuestro.
En el Consenso mexicano sobre Helicobacter pylori se especifican de forma clara las indicaciones terapéuticas para la erradicación de Hp; entre las principales se encuentran: úlcera péptica gástrica o duodenal, gastritis atrófica y metaplasia intestinal, linfoma gástrico tipo B de la zona marginal (MALT), antecedentes de cáncer gástrico y el uso crónico de AINE en pacientes con factores de riesgo asociados7. Al igual que en otros estudios realizados con médicos de atención primaria, se demostró que se desconoce el papel que juega la erradicación de Hp en pacientes con linfoma gástrico de tipo MALT y, además, que se inicia tratamiento de erradicación sin un sustento en una adecuada herramienta diagnóstica.
En México, al igual que en otras partes del mundo la primera línea de tratamiento sigue siendo la combinación de un IBP más amoxicilina y claritromicina15. Si bien el 65% de los médicos generales utilizan este esquema, llama la atención que el resto de los esquemas son variados e incluso se incluyen esquemas que no tienen ninguna recomendación ni sustento alguno. También llama la atención que el 2.° esquema de tratamiento más frecuentemente utilizado, de acuerdo con los resultados de nuestro estudio, es la cuádruple terapia que incluye metronidazol. Como sabemos, la resistencia a este antibiótico es tan alta como el 53%, lo cual ha limitado su uso en nuestro país desde hace algunos años16,17. Aunque es un porcentaje muy bajo, es notorio el hecho de que se utilicen esquemas sin ningún sustento científico como por ejemplo usar amoxicilina más ácido clavulánico o trimetoprim/sulfametoxazol.
Respecto a la duración del tratamiento, si bien la mayoría (75%) utiliza esquemas de erradicación por 14 días, es destacable como el 13% utiliza esquemas más allá de los 21 días, incluso hasta un mes. Nuevamente, además de carecer de evidencia que apoye estos esquemas prolongados, este tipo de recomendaciones pueden ser muy costosas, poco tolerables (debido a efectos secundarios de los antibióticos) y pueden promover el desarrollo de mayor resistencia antimicrobiana.
Posterior al tratamiento de erradicación, está justificada su confirmación, para lo cual se cuenta con métodos no invasivos y de fácil acceso, aunque la elección definitiva dependerá del contexto clínico en el cual se encuentre el paciente. Ahmed et al.13 reportan como método utilizado con mayor frecuencia la prueba serológica (47%), seguido de la prueba de urea en aliento (35%); sin embargo, en nuestro medio, los médicos de atención primaria consideran como primera elección la endoscopia para realizar estudio histológico (33%), dejando de lado las técnicas no invasivas, que implican menor riesgo y costo. Evidentemente esta última recomendación genera costos elevados y resulta poco práctica y sin ningún sustento científico. Aún más, cerca del 15% necesita más de 3 pruebas para corroborar la erradicación, lo que recalca la poca credibilidad que puede tener el médico general respecto a las pruebas diagnósticas.
Aunque nuestros resultados son interesantes, debemos reconocer algunas limitantes de nuestro estudio, como el hecho de tratarse de una encuesta aplicada transversalmente a un grupo de médicos generales durante un evento académico, por lo que la información obtenida pudiera tener sesgo de recolección, sesgo de selección, sesgo de no respuesta o efecto del voluntario. Otra limitante que considerar es que el cuestionario no fue validado para contenido, constructo ni criterio, ni tampoco para confiabilidad. Aun así, creemos que los datos obtenidos reflejan la realidad acerca del conocimiento sobre Hp en nuestro medio.
En conclusión, nuestros resultados muestran la carencia de conocimientos sobre las recomendaciones de diagnóstico y tratamiento establecidas en la infección por Hp. Por ello, consideramos que es un punto de especial interés en la educación médica continua. La implementación de talleres, cursos, conferencias o la elaboración de guías prácticas deben dirigirse a los médicos de primer contacto con la finalidad de fortalecer la práctica médica basada en la evidencia científica.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesEl Dr. José María Remes-Troche es miembro del Consejo Asesor de Takeda Pharmaceuticals, Alfa-Wassermann y Almirall, y ponente para Takeda, Asofarma, Alfa-Wassermann, Almirall y Astra-Zeneca.