La resección hepática se asocia con una alta morbilidad y mortalidad, siendo la insuficiencia hepática la complicación más grave. La evaluación de los pacientes se limita a analizar las escalas de riesgo. Los criterios 50-50 y el pico de bilirrubina >7mg/dl han sido utilizados como predictores de mortalidad.
ObjetivoDeterminar los factores de riesgo asociados a la morbilidad y mortalidad asociada a resecciones hepáticas en nuestra población.
Material y métodosEstudio retrospectivo en 51 pacientes sometidos a resecciones hepáticas. Se analizaron variables sociodemográficas; la patología y el acto quirúrgico; la morbilidad y mortalidad, y los factores asociados a estas.
ResultadosSe analizaron 51 pacientes, 23 hombres y 28 mujeres, con edad promedio de 51.4±19.13 años, patología concomitante en el 64.7%, MELD promedio de 7.49±1.79. Se resecaron lesiones con un tamaño de 7.34±3.47cm, un 51% de ellas malignas, 34 resecciones menores y se realizó la maniobra de Pringle en un 64.7% de los casos, con una pérdida sanguínea promedio de 1,090±121.76ml. Se encontró una morbilidad del 25.5% asociada a la presencia de HV, a la mayor pérdida sanguínea, a las transfusiones, a la realización de la maniobra de Pringle, a los valores de hemoglobina y TPT menores, a los valores de MELD, de INR, de bilirrubina y glucosa mayores. Se encontró una mortalidad del 3.9% asociada a la hiperbilirrubinemia, hiperglucemia, mayor pérdida sanguínea y transfusiones.
ConclusionesLos factores de riesgo asociados a la morbilidad y mortalidad en las resecciones hepáticas de nuestra población se asocian principalmente a los parámetros bioquímicos preoperatorios del paciente, y a los factores que ocurren durante la intervención quirúrgica.
Liver resection has been associated with high morbidity and mortality, and the most serious complication is liver failure. Patient evaluation is limited to risk scales. The 50-50 criteria and bilirubin peak>7mg/dl have been used as mortality predictors.
AimThe aim of this study was to determine the risk factors associated with morbidity and mortality for liver resection in our population.
Material and methodsA retrospective study was carried out on 51 patients that underwent liver resection. Sociodemographic variables, pathology, and the surgical act were analyzed, together with morbidity and mortality and their associated factors.
ResultsFifty-one patients, 23 men and 28 women, were analyzed. They had a mean age of 51.4±19.13 years, 64.7% had concomitant disease, and their mean MELD score was 7.49±1.79. The mean size of the resected lesions was 7.34±3.47cm, 51% were malignant, and 34 minor resections were performed. The Pringle maneuver was used in 64.7% of the cases and the mean blood loss was 1,090±121.76ml. Morbidity of 25.5% was associated with viral hepatitis infection, greater blood loss, transfusion requirement, the Pringle maneuver, lower hemoglobin and PTT values, and higher MELD, INR, bilirubin, and glucose values. A total 3.9% mortality was associated with hyperbilirubinemia, hyperglycemia, and greater blood loss and transfusions.
ConclusionsThe main risk factors associated with the morbidity and mortality of liver resection in our population were those related to the preoperative biochemical parameters of the patient and the factors that occurred during the surgical act.
La resección hepática ha sido asociada históricamente a una mortalidad perioperatoria del 10 al 20% y a una morbilidad posterior a hepatectomía de entre el 20 y 40%. Los avances en el manejo perioperatorio y las técnicas quirúrgicas han mejorado los rangos de mortalidad, pero la morbilidad ha permanecido elevada1–7.
Actualmente, los esfuerzos para evaluar el curso postoperatorio de los pacientes han sido limitados casi exclusivamente a las valoraciones preoperatorias, incluyendo de manera primaria los parámetros bioquímicos (bilirrubina sérica, tiempo de protrombina, niveles de albúmina) y las escalas clínicas de riesgo, tales como Child-Turcotte-Pugh (CTP) y el modelo para la enfermedad hepática en etapa terminal (MELD). Los parámetros preoperatorios pueden ser útiles para determinar los criterios de selección para la cirugía y la estratificación del riesgo postoperatorio. La falla hepática posthepatectomía es la complicación más grave, definida como un aumento en el International Normalized Ratio (INR) e hiperbilirrubinemia en o después del día 5 del postoperatorio, provee un grado de severidad y su incidencia varia entre 1.2% y 32%1,8–19.
Los criterios 50-50 han sido sugeridos para predecir la falla hepática posthepatectomía y la muerte en la unidad de cuidados intensivos. Se han definido estos criterios como la presencia concomitante de tiempo de protrombina (TP) <50% y bilirrubina sérica >50μmol/L (2.92mg/dl). Los pacientes que presentan estos criterios tienen un 59% de riesgo de mortalidad y se considera un indicador de falla hepática posthepatectomía. En contraposición, algunos investigadores han defendido el pico de bilirrubina >7mg/dl como un predictor más específico de mortalidad posthepatectomía7.
La identificación de los factores de riesgo es importante para disminuir la incidencia de la morbilidad y la mortalidad asociada a este procedimiento. El objetivo del estudio fue determinar los factores de riesgo asociados a la morbilidad y mortalidad relacionados con resecciones hepáticas en nuestra población.
Material y métodosSe realizó un estudio retrospectivo, transversal y analítico en 51 pacientes mayores de 18 años sometidos a resecciones hepáticas, con expediente clínico completo, en un período que comprendió del 1 de enero de 2008 al 31 de mayo de 2015, por parte de los servicios de cirugía hepatobiliar de la Unidad Médica de Alta Especialidad, del Hospital de Especialidades No 14, Centro Médico Nacional “Adolfo Ruiz Cortinez”, del Instituto Mexicano del Seguro Social, Veracruz, México; y el Hospital de Alta Especialidad de Veracruz, Veracruz, México, previa autorización de los comités hospitalarios de ética e investigación.
Se extrajeron de cada paciente datos sociodemográficos tales como edad, sexo, índice de masa corporal (IMC), presencia de enfermedad concomitante (diabetes mellitus, hipertensión arterial, cirrosis hepática, hepatitis viral), uso de quimioterapia preoperatoria y score MELD calculado para el que se utilizó creatinina, bilirrubina total, INR (international normalized ratio) y la presencia de diálisis en la última semana1. Se tomaron también los valores de laboratorio preoperatorios: hemoglobina, hematocrito, leucocitos, plaquetas, glucosa, nitrógeno ureico en sangre (BUN), urea, creatinina, TP, tiempo de tromboplastina parcial (TPT), INR, alanina aminotransferasa (ALT) (, aspartato aminotransferasa (AST), fosfatasa alcalina (ALP), bilirrubina total, bilirrubina directa, bilirrubina indirecta, proteínas totales, albumina y globulina. Las variables analizadas relacionadas con la lesión fueron: tamaño, localización, benignidad vs. malignidad, lesiones primarias vs. metastásicas. Se evaluaron variables correspondientes a la cirugía: la extensión de la resección (se consideraron resecciones mayores aquellas que abarcan más de tres segmentos)1; la maniobra de Pringle y la duración de su realización; el tiempo quirúrgico; el sangrado transoperatorio y el número de paquetes globulares transfundidos; la evolución posquirúrgica del paciente, teniéndose en cuenta el ingreso en terapia intensiva y los días de estancia en esta; presencia de falla hepática; criterios 50-50; pico de bilirrubina >7mg/dL; reintervención quirúrgica y los días de estancia intrahospitalaria; así como también la presencia de morbilidad y mortalidad.
Análisis estadísticoEl análisis estadístico de las variables continuas y discretas se midió en promedio y desviación estándar. Las variables categóricas se midieron en frecuencias y porcentajes. Las variables pre, trans y postoperatorias correlacionadas con la morbilidad y la mortalidad fueron identificadas usando un análisis bivariado. Las variables categóricas fueron evaluadas con la prueba χ2 y/o exacta de Fischer con odds ratio (OR) y riesgo relativo. Las variables continuas fueron evaluadas usando la prueba de la t de Student para variables paramétricas y U de Mann-Withney para variables no paramétricas. Los parámetros de laboratorio con significancia estadística para morbilidad y mortalidad fueron categorizados en valores normales y anormales, realizándose OR para establecer el riesgo relativo a partir de la alteración de estos parámetros. Se realizaron curvas ROC para establecer áreas bajo la curva con poder de predicción superior a 0.70, sensibilidad, especificidad y punto de corte en los parámetros de laboratorio, que resultaron estadísticamente significativos. Estos se volvieron a categorizar a partir del punto de corte y se calculó la OR y el riesgo relativo. Se consideró como significancia estadística una p menor a 0.05. Se utilizó software SPSS versión 21 para el análisis.
ResultadosSe analizaron 51 pacientes de los cuales 23 (45.1%) fueron mujeres y 28 (54.9%) hombres, una edad promedio de 51.47±19.13 años, un peso promedio de 70.1±10.31kilogramos, una talla de 1.62±0.07 metros y un IMC de 26.65±4.19kg/m2. Treinta y tres de ellos (64.7%) presentaron enfermedades concomitantes, de los cuales 29 (56.9%) fueron portadores de diabetes mellitus, 30 (58.8%) presentaron hipertensión arterial, 5 (9.8%) fueron portadores de hepatitis viral, 8 (15.7%) padecieron cirrosis hepática y el 13.7% recibieron quimioterapia preoperatoria. Se calculó el score MELD obteniendo un puntaje promedio de 7.49±1.79. Todos los pacientes que presentaron cirrosis hepática se clasificaron como Child-Pugh A.
Los pacientes presentaron una hemoglobina preoperatoria promedio de 13.5±1.25mg/dl con hematocrito de 39.37±3.86%, conteo leucocitario de 7,654.06±3,241.43, plaquetas de 245,111±87,575.81, glucemia promedio de 95.91±17.39mg/dl, un nitrógeno ureico en sangre de 19.19±16.61mg/dl, una urea de 29.14±14.76, con creatinina de 0.98±0.37; en las pruebas de coagulación encontramos TP promedio de 12.86±1.88, TPT de 27.77±3.19, INR de 1.05±0.13; en las pruebas de funcionamiento hepático encontramos ALT de 82.56±217.94, AST de 57.6±88.34, ALP de 40.95±103.37, bilirrubina total promedio de 0.92±1.14, bilirrubina directa de 0.59±1.09, bilirrubina indirecta de 0.4±0.26, proteínas totales de 6.97±1.02, albumina de 4.02±0.73 y globulina de 3.23±1.05.
Las lesiones resecadas tuvieron un tamaño medio de 7.34±3.47cm, localizadas en su mayoría en el lóbulo hepático derecho (54.9%). Se encontraron tumoraciones malignas en 26 (51%) casos, de los cuales 16 (31.4%) de ellos fueron tumores primarios y 10 (19.6%) tumores metastásicos. De las resecciones realizadas, 34 (66.7%) fueron menores, 16 en el lóbulo hepático derecho y 18 en el lóbulo hepático izquierdo;17 (33.3%) correspondieron a resecciones mayores, de las cuales se realizaron 12 hemihepatectomias derechas y 5 izquierdas. No se efectuaron hepatectomias extendidas. Se realizó maniobra de Pringle en el 64.7% de las resecciones con una media de duración de 18.54±7.33 minutos; el tiempo quirúrgico promedio fue de 211.27±57.76 minutos con una perdida sanguínea de 1090±1217.26mL y una media de transfusión de 2.29±2.51 paquetes globulares.
En la evolución postoperatoria se encontró que 22 pacientes (43.1%) tuvieron que ingresar en la unidad de cuidados intensivos, con una media de estancia de 1.37±2.24 días. Se encontró una incidencia de falla hepática posthepatectomía en 8 (15.7%) pacientes, los criterios 50-50 fueron positivos en 4 (7.8%) pacientes y se encontró un pico de bilirrubina >7mg/dL en 8 (15.7%) pacientes. Existieron 3 casos donde se requirió nueva intervención quirúrgica y se reportó una estancia hospitalaria promedio de 8.62±5.74 días. La incidencia de morbilidad fue del 25.5%, correspondiendo a falla hepática en 7 pacientes, así como hernia de pared, sangrado, infección de herida quirúrgica y evento vascular cerebral (n=1 cada uno). La mortalidad reportada fue del 3.9%. (n=2)
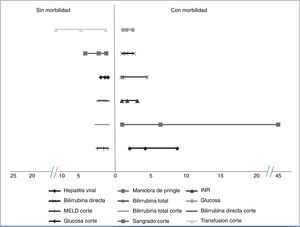
Factores asociados a morbilidadSe encontró que los pacientes que presentaban mayor índice de morbilidad tenían valores significativamente menores de hemoglobina y un tiempo parcial de tromboplastina mas corto que los pacientes que no presentaron morbilidad. También se reporto un score MELD con peor pronóstico en los pacientes que presentaron morbilidad, así como valores elevados de INR, bilirrubina total, bilirrubina directa y glucosa. Los pacientes con mayor morbilidad también reportaron una mayor pérdida sanguínea y una media de transfusión más alta. En las comorbilidades se constató que los pacientes portadores de hepatitis viral presentaron mayor índice de complicaciones. Los pacientes a los que se efectuó la maniobra de Pringle presentaron una morbilidad significativamente mayor. Los datos correspondientes se ilustran en la tabla 1. Se realizó análisis mediante curvas ROC de los factores estadísticamente significativos encontrando los siguientes puntos de corte: score MELD 7.5 puntos (p=0.004), bilirrubina total 0.73mg/dl (p=0.004), bilirrubina directa 0.37mg/dl (p= 0.00), niveles de glucosa 96.5mg/dl (p=0.02), paquetes globulares 2.5 (p=0.00), sangrado transoperatorio 1,010ml (p=0.001). La sensibilidad, especificidad y el área bajo la curva de los factores estadísticamente significativos se encuentran en la tabla 1.
Parámetros asociados a la morbilidad
| Parámetro | Morbilidad (media±DE o %) | No morbilidad (media±DE o %) | p | Punto de corte | AUC | Sensibilidad (%) | Especificidad (%) |
|---|---|---|---|---|---|---|---|
| Hemoglobina (mg/dl) | 12.35±1.07 | 13.26±1.24 | 0.04* | **** | **** | **** | **** |
| TPT | 25.81±3.75 | 28.37±2.80 | 0.03* | **** | **** | **** | **** |
| INR | 1.13±0.17 | 1.02±0.1 | 0.01* | **** | **** | **** | **** |
| MELD | 8.76±3.16 | 7.05±1.43 | 0.002* | 7.5 | 0.74 | 76.9 | 77.8 |
| Bilirrubina Total (mg/dl) | 1.36±1.71 | 0.76±0.84 | 0.004** | 0.73 | 0.72 | 84.6 | 71.8 |
| Bilirrubina Directa (mg/dl) | 1.19±1.57 | 0.40±0.85 | 0.001** | 0.37 | 0.902 | 84.6 | 71.8 |
| Glucosa (mg/dl) | 108.7±24.27 | 92.25±13.17 | 0.02** | 96.5 | 0.73 | 80 | 63.9 |
| Pérdida Sanguínea (mL) | 2,397.27±1,575.01 | 701.35±753.64 | 0.001** | 1,010 | 0.86 | 81.8 | 84.2 |
| Paquetes Globulares Transfundidos (número) | 4.84±2.70 | 1.42±1.76 | 0.0001** | 2.5 | 0.86 | 76.9 | 84.2 |
| Hepatitis Viral | 80% | 20% | 0.01*** | - | - | - | - |
| Maniobra de Pringle | 92.30% | 7.70% | 0.01*** | - | - | - | - |
AUC: área bajo la curva; DE: desviación estándar; INR: International Normalized Ratio; MELD: Model for End Stage Liver Disease; TPT: tiempo de tromboplastina parcial.
El análisis de OR y el riesgo relativo encontró que la presencia de hepatitis viral (OR: 4.17) (p=0.01) y la maniobra de Pringle (OR: 6.35) (p=0.01) se identificaron como factores de riesgo para presentar complicaciones. Los niveles normales de glucosa se asociaron a la no aparición de complicaciones (OR: 1.53) (p=0.04). Observamos la tendencia a ser factores asociados a la ausencia de morbilidad un INR, una bilirrubina total y una bilirrubina directa normales (OR: 1.61) (p=0.057), (OR: 1.86) (p=0.056) y (OR: 1.52) (p=0.052) respectivamente. De igual forma los niveles por debajo del punto de corte obtenidos en las curvas ROC, se asociaron a la ausencia de complicaciones: MELD (OR: 1.71) (p=0.04), bilirrubina total (OR: 1.86) (p=0.001), bilirrubina directa (OR: 1.72) (p=0.001), glucosa (OR: 1.55) (p=0.01), la pérdida sanguínea (OR: 2.42) (p=0.001) y la transfusión de hemoderivados (OR: 4.96) (p=0.001) (fig. 1).
Factores asociados a la mortalidadLa mortalidad perioperatoria en este estudio se asoció a valores preoperatorios mayores de bilirrubina total, bilirrubina directa y glucosa. La pérdida sanguínea y un mayor número de transfusiones se asociaron a la mortalidad. Los datos correspondientes se describen en la tabla 2. Se encontró que tanto los criterios 50-50 como el pico de bilirrubina>7mg/dL no tuvieron asociación con la mortalidad (p=0.67 y p=0.29 respectivamente).
Parámetros asociados a la mortalidad
| Parámetro | Mortalidad (media±DE) | No mortalidad (media±DE) | p |
|---|---|---|---|
| Bilirrubina total (mg/dl) | 1.18±0.39 | 0.91±1.16 | 0.004* |
| Bilirrubina directa (mg/dl) | 0.75±0.36 | 0.58±1.12 | 0.0001* |
| Glucosa (mg/dl) | 102.5±27.57 | 95.6±17.22 | 0.02* |
| Pérdida sanguínea (mL) | 4250±1,060.66 | 952.60±1,029.31 | 0.001* |
| Paquetes globulares transfundidos (número) | 7±4.24 | 2.1±2.29 | 0.0001* |
DE: desviación estándar.
El análisis mediante curvas ROC constató que la bilirrubina total tuvo un AUC de 0.87 (intervalo de confianza del 95% [IC 95%] 0.75–0.99) (p=0.07) con una sensibilidad del 100% y una especificidad del 78% cuando se encontraban valores superiores a 0.88mg/dl. En el caso de la bilirrubina directa tuvo un AUC de 0.85 (IC 95% 0.71–0.99) (p=0.09), con una sensibilidad del 100% y una especificidad del 75.6% con un punto de corte de 0.49mg/dl. El número de paquetes globulares transfundidos tuvo un AUC de 0.91 (IC 95% 0.78–1.00) (p=0.04), correspondiendo una sensibilidad del 100% y una especificidad del 82% cuando se transfunden 3.5 o mas paquetes globulares. La pérdida sanguínea obtuvo un AUC de 0.97 (IC 95% 0.92–1.00) (p=0.02) con una sensibilidad del 100% y una especificidad del 93.6% con un punto de corte de 3,250ml.
El análisis del riesgo relativo no encontró diferencias significativas al compararse los valores anormales de bilirrubina total, bilirrubina directa y glucosa. En la comparación de los puntos de corte de las variables se encontró como factor de protección el de recibir un número de paquetes globulares menor al punto de corte (OR: 1.22 0.92–1.61) (p=0.04). El resto de las variables no mostraron diferencias estadísticamente significativas.
DiscusiónLos resultados de nuestro estudio reflejan que la morbilidad y mortalidad en las resecciones hepáticas en esta población se asocian principalmente a factores de riesgo relacionados con el estado clínico del paciente previo a la cirugía y a factores involucrados en el transoperatorio.
La incidencia de morbilidad en nuestro estudio fue del 25.5%, similar a lo publicado, en donde los rangos varían del 14% al 43% en estudios multicéntricos, así como también en centro únicos con un número de pacientes variable tanto superior como inferior al nuestro1,4,5,10,12,19. Las complicaciones más frecuentes posteriores a una resección hepática en orden de frecuencia son: fugas biliares, infecciones, colecciones, sangrado y falla hepática1,5,10–12. En nuestro estudio la falla hepática es la complicación mas frecuente en nuestros resultados (13.7%), ligeramente mayor a lo publicado, que va del 0.5% al 2%5,10.
La utilización de la maniobra de Pringle demostró ser una variable decisiva en la presencia de morbilidad. No obstante, en algunos estudios solo se asocia a esta cuando el tiempo de dicha maniobra es mayor a los 20 minutos, ya que se relaciona con edema celular, disrupción del drenaje linfático, derrame pleural, abscesos, hemoperitoneo y falla hepática transitoria, lo que no se consignaen nuestros resultados20,21. Los niveles de glucosa, bilirrubina y las alteraciones de la coagulación, así como la utilización de hemoderivados están asociados a un mayor índice de complicaciones1,4,5,10–12,19–21. Algunos factores de riesgo asociados a la morbilidad en nuestra unidad difieren al de otros, como las enfermedades crónico degenerativas (diabetes mellitus, hipertensión arterial y presencia de cirrosis hepática), que sí se asocian a complicaciones que no fueron encontradas en nuestro estudio. La estirpe maligna de las lesiones resecadas ha sido en ocasiones asociada a un mayor riesgo de morbilidad1,5,20; sin embargo, en nuestro estudio no resulto de tal modo.
Existen diversas escalas en las que se evalúan los parámetros bioquímicos del paciente para llegar a un pronóstico de supervivencia como el MELD, que fue creado para pacientes candidatos a shunts intrahepáticos portosistémicos transyugulares; existen pocos estudios en los que se asocia a la morbilidad y mortalidad en las resecciones hepáticas. En estos estudios se ha observado que tiene un valor predictivo positivo para la presencia de complicaciones cuando se tienen valores mayores a 8 y un valor predictivo para mortalidad cuando es mayor a 101,5. En nuestros resultados se observa que los pacientes que contaban con un MELD preoperatorio más alto (8.7) tuvieron un mayor índice de complicaciones; sin embargo, no encontramos relación de este modelo con la presencia de mortalidad.
El análisis de riesgo relativo y la razón de momios de nuestro estudio encontró que existe riesgo de presentar complicaciones si se utiliza la maniobra de Pringle y se es portador de hepatitis viral. La hepatitis viral ha sido asociada tanto a un aumento en la incidencia de infecciones de sitio quirúrgico como a una reactivación del virus, lo que puede derivar en un daño hepático severo y a la muerte del paciente, posterior a una resección hepática22,23. Los parámetros bioquímicos en rangos normales son factores de protección para la presencia de morbilidad, a diferencia de la mortalidad, donde no se encontró asociación significativa en cuanto a valores diferentes a la normalidad y con el punto de corte. Otros estudios describen que los pacientes con un INR aumentado tienen un riesgo mayor de mortalidad, en contraste con nuestros hallazgos, en los que estos valores alterados no confieren ese riesgo;sin embargo, en nuestro estudio, los valores normales infieren protección para la morbilidad5. La hiperbilirrubinemia representa un riesgo para la morbilidad similar a otros; sin embargo, no encontramos un riesgo asociado a la mortalidad a diferencia de estudios de mayor tamaño1,5,8. También se halló que el numero de paquetes globulares transfundidos en nuestra población tuvo un riesgo significativo de mayor mortalidad cuando se transfundían mas de 3.5 unidades (OR 1.22); sin embargo, nuestro riesgo es menor y el numero de paquetes también es menor a lo reportado por Lancaster et al.19, quienes confieren un OR de 11.63 cuando se transfunden mas de 4 paquetes globulares.
La mortalidad de nuestra serie es permisible de acuerdo a los estudios actuales, puesto que va del 0.5% al 6%. Del mismo modo, encontramos que los factores asociados a a la mortalidad (hiperbilirrubinemia hiperglucemia y el uso de hemoderivados) han sido previamente descritos por otros autores1. Los criterios 50-50 no demostraron aplicabilidad en nuestro estudio; de manera similar el pico de bilirrubina>7mg/dl al quinto día tampoco demostró valor predictivo en relación a la mortalidad en nuestra población, al contrario de otros estudios en los que se considera un predictor importante1. Esto podría ser debido al menor tamaño de nuestra muestra y a la baja mortalidad.
Existen muy pocas series mexicanas en la literatura que describan el índice de complicaciones y mortalidad de cirugía hepática en nuestro país24–27, siendo alguna de ellas con una antigüedad superior a 20 años, con un total de 67 pacientes en un periodo de 10 años27. El índice de complicaciones varía desde un 16 a un 33%24–26, con una mortalidad reciente (posterior al 2009) inferior al 13%24, por lo cual es difícil establecer similitudes o diferencias con respecto a nuestro estudio a nivel nacional. Aunque nuestros resultados provienen de una serie pequeña, con un número bajo de pacientes en una revisión retrospectiva de expediente, lo cual explicaría por qué no se encontró asociación significativa con los criterios actuales de mortalidad, tales como la tasa 50-50 o el pico de bilirrubina superior a 7mg/dl; nuestros resultados reflejan parámetros de eficacia y seguridad de estándares internacionales y encontramos factores tradicionalmente asociados a las complicaciones y la muerte perioperatoria en cirugía hepática.
ConclusionesLos factores de riesgo asociados a la morbilidad y mortalidad en las resecciones hepáticas de nuestra población se asocian principalmente a los parámetros bioquímicos preoperatorios del paciente y a los factores que que acontecen en el transcurso de la intervención quirúrgica.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónNo se recibió patrocinio de ningún tipo para llevar a cabo este estudio/artículo.
Conflictos de interesesLos autores declaran no tener ningún conflicto de intereses.