El virus SARS-CoV-2, que causa la enfermedad COVID-19, se transmite por inhalación de pequeñas gotas o aerosoles e inoculación por vía oronasal u ocular, lo cual hace del manejo de la deglución para los equipos de salud un desafío, dada su proximidad al tracto aerodigestivo y la alta probabilidad de generar aerosol durante la evaluación y tratamiento de los pacientes.
ObjetivoBrindar orientación esencial a los equipos de salud multidisciplinarios de Latinoamérica para la evaluación y tratamiento de la disfagia orofaríngea y esofágica en los diferentes niveles de atención en salud. Este posicionamiento fue realizado con el propósito de mantener la continuidad de los servicios médicos en el contexto de una pandemia y minimizar los riesgos de propagación y contagio del virus.
MétodosCon base en la evidencia disponible y la experiencia clínica alcanzada hasta la fecha, 13 expertos en deglución convocados por la Sociedad Latinoamericana de Disfagia formularon una serie de sugerencias clínicas para el manejo de la disfagia, considerando las características de los sistemas de salud latinoamericanos.
ResultadosEl posicionamiento de la Sociedad Latinoamericana de Disfagia brinda a los equipos multidisciplinarios una serie de sugerencias clínicas para el manejo de personas con disfagia orofaríngea y esofágica y ofrece lineamientos para su evaluación y tratamiento en diferentes contextos, desde la hospitalización hasta la atención domiciliaria.
ConclusionesEste posicionamiento debe ser analizado por cada equipo o profesional de la salud, para reducir el riesgo de contagio por COVID-19 y lograr los mejores resultados terapéuticos, considerando siempre la realidad de cada país latinoamericano.
The SARS-CoV-2 virus that causes the COVID-19 disease is transmitted through the inhalation of droplets or aerosols and inoculation via the oronasal or ocular routes, transforming the management of swallowing disorders into a challenge for healthcare teams, given their proximity to the aerodigestive tract and the high probability of aerosol generation during patient evaluation and treatment.
AimTo provide essential guidance for Latin American multidisciplinary teams, regarding the evaluation and treatment of oropharyngeal and esophageal dysphagia, at the different levels of healthcare. The position statement was formulated for the purpose of maintaining medical service continuity, in the context of a pandemic, and minimizing the propagation and infection risks of the virus.
MethodsThirteen experts in swallowing disorders were summoned by the Latin American Dysphagia Society to formulate a series of clinical suggestions, based on available evidence and clinical experience, for the management of dysphagia, taking the characteristics of Latin American healthcare systems into account.
ResultsThe position statement of the Latin American Dysphagia Society provides a series of clinical suggestions directed at the multidisciplinary teams that manage patients with oropharyngeal and esophageal dysphagia. It presents guidelines for evaluation and treatment in different contexts, from hospitalization to home care.
ConclusionsThe present statement should be analyzed by each team or healthcare professional, to reduce the risk for COVID-19 infection and achieve the best therapeutic results, while at the same time, being mindful of the reality of each Latin American country.
La Organización Mundial de la Salud declaró la enfermedad COVID-19 una pandemia global en marzo del 2020. En Latinoamérica, hasta mediados de junio del 2021, se han confirmado un total de 35,672,198 casos positivos, lo cual conforma un 20% de la población infectada a nivel mundial. Desafortunadamente, 1,228,677 de dichos pacientes han muerto1. La enfermedad producida por el SARS-CoV-2 es altamente transmisible, lo cual requiere que los clínicos modifiquen sus prácticas y protocolos por razones de seguridad. La enfermedad COVID-19 tiene impacto en la función del sistema respiratorio y es un factor de riesgo para desarrollar disfagia en ciertos grupos, tales como la población de adultos mayores, pacientes con condiciones pulmonares preexistentes y pacientes con otras comorbilidades2. Estas condiciones son exacerbadas en pacientes que requieren periodos prolongados de ventilación (mayores a 72 h), lo cual incrementa el riesgo de disfagia posterior a la extubación3. Por lo tanto, no es de sorprender que la incidencia de disfagia en pacientes con COVID-19 llegue hasta el 80% en personas que requirieron de soporte ventilatorio y cerca del 30% en aquellos que no lo necesitaron4,5.
Considerando lo anterior, todos los profesionales del cuidado de la salud (PCS) que forman parte del tratamiento de la disfagia deben tomar todas las medidas necesarias para minimizar el riesgo de contagio, sabiendo que el tratamiento de la disfagia incluye procedimientos que pueden llevar a la producción de pequeñas gotas y aerosoles, así como entrar en contacto con el virus6–8. Por lo tanto, en el momento de la evaluación de la disfagia y en la indicación de tratamiento, muy probablemente serán diferentes a la norma6; especialmente en lo que respecta a la implementación de diferentes procedimientos, con el afán de mantener la continuidad de la atención y optimizar la rotación de pacientes en los diferentes hospitales y centros de salud9.
El presente posicionamiento es una propuesta para promover la seguridad del equipo multidisciplinario al tratar la disfagia orofaríngea y esofágica en el contexto de la pandemia por COVID-19. Los objetivos de este posicionamiento son los siguientes: 1) proporcionar orientación esencial relacionada con el diagnóstico y rehabilitación de la disfagia orofaríngea y esofágica y 2) proporcionar una guía para el equipo multidisciplinario que trabaja con pacientes COVID-19, que presentan diferentes complejidades clínicas de disfagia (pacientes críticos, pacientes hospitalizados, pacientes ambulatorios, pacientes atendidos en casa y pacientes que reciben servicios de telesalud), para ayudar a reducir el riesgo de transmisión de SARS-CoV-2.
La Sociedad Latinoamericana de Disfagia (SLAD) formuló, con base en la información actualmente disponible, este posicionamiento respecto al manejo clínico en el contexto de una crisis que está aún presente en varios países de la región. Debido a que la información está en continuo desarrollo, las declaraciones contenidas aquí no son lineamientos de práctica clínica basados en evidencia y podrían necesitar de mayor evaluación y revisión. Finalmente, las declaraciones contenidas aquí deben ser puestas en contexto, considerando las características de los sistemas de salud de cada país, el acceso a recursos y la prevalencia de COVID-19.i
MétodosLa mesa directiva de la SLAD reunió a 13 expertos para participar en la formulación del posicionamiento. Los participantes fueron de Argentina, Brasil, Chile, Colombia, México, Paraguay y Perú, los cuales son los países que a la fecha de marzo del 2021 formaban parte de la sociedad de disfagia. Todos los expertos cumplieron con los siguientes criterios: (a) al menos 10 años de experiencia en el tratamiento de la disfagia (b) estudios de posgrado en disfagia y (c) estar activo trabajando en una clínica, hospital o institución académica. El abordaje multidisciplinario fue favorecido con la participación de fonoaudiólogos, foniatras, gastroenterólogos y otorrinolaringólogos.
La metodología previamente descrita en documentos similares6,20 y las declaraciones fueron sustentadas con recomendaciones, consensos y evidencias disponibles en el momento de la realización del posicionamiento, tomando el cuidado de adaptarlas a los diferentes escenarios existentes en Latinoamérica. En una primera reunión; y de acuerdo con el área de experiencia de cada participante, se asignaron las secciones para la búsqueda bibliográfica, la recolección y resumen de evidencia y la realización del borrador de las recomendaciones para la primera ronda de votación. La bibliografía estuvo disponible para todos los participantes. Las recomendaciones fueron enviadas a los participantes por medio de un sistema de encuestas electrónico. Las opciones de respuesta fueron: «estoy de acuerdo», «no estoy de acuerdo» y «modificación de texto» y la ronda de votación fue realizada el 19 de octubre de 2020.
Los participantes tuvieron una reunión final en una plataforma virtual el 21 de octubre del 2020, para conocer los resultados de la encuesta y votar nuevamente de ser necesario. Se requirió de un acuerdo del 80% para establecer la recomendación. Las recomendaciones que no alcanzaron el 80% fueron votadas nuevamente. Después de hacer las modificaciones de texto sugeridas, las recomendaciones que alcanzaron la aprobación del 80% fueron aceptadas automáticamente. Cada sección proporciona un resumen de la evidencia y las subsiguientes recomendaciones. No se utilizó ningún sistema para clasificar la calidad de la evidencia. La versión final del documento fue revisada y aprobada por todos los participantes.
Protección personal y medidas preventivasEl virus SARS-CoV-2 se transmite por inhalación de gotas o aerosoles21 o por contacto y subsiguiente inoculación vía oronasal u ocular. El virus es altamente transmisible, lo cual implica un estricto control respecto a medidas preventivas y protección personal para el equipo de salud y para los pacientes22, incluyendo la correcta colocación y remoción del equipo personal de protección (EPP)23. La evaluación clínica e instrumental de la deglución es considerada un procedimiento generador de aerosoles (PGA), dado que involucran intervenciones para evaluar la tos, la fonación, la función de los mecanismos de esfínter y las presiones en la encrucijada aerodigestiva, para la protección de la vía respiratoria6-8. Dichas intervenciones tienden a involucrar un tiempo de exposición de más de quince minutos y una distancia de menos de 1.80 m, lo cual incrementa el riesgo de infección24.
En salas de hospital para pacientes con sospecha o confirmación de COVID-19, se recomienda mantener presión negativa, con un mínimo de 6-12 cambios de aire por hora. De no ser esto posible, se deberá mantener una tasa de ventilación de al menos 160 L/s25. Las puertas de las habitaciones deberán permanecer cerradas la mayor parte del tiempo. El aire en dichas habitaciones debe ser expulsado directamente al exterior o filtrado por medio de un filtro de partículas en aire de alta eficiencia (HEPA, por sus siglas en inglés), antes de su recirculación25.
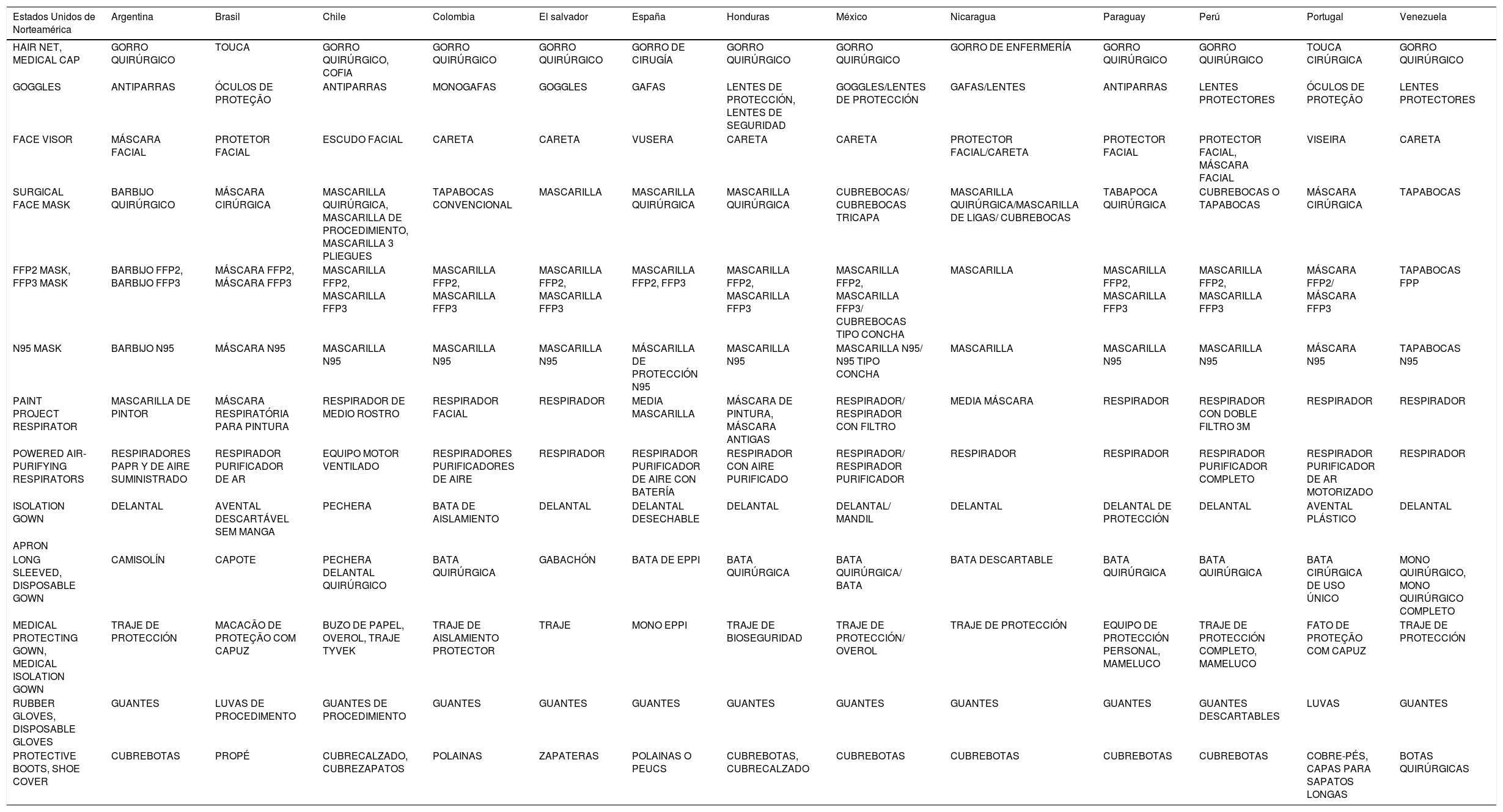
El EPP para partículas de PGA incluye un protector N95, cubierto por una máscara quirúrgica desechable, protección ocular, gorro quirúrgico, guantes desechables y bata. La careta acrílica y los cobertores de zapatos son opcionales. Debido a la diferencia de nombres del EPP en los diferentes países latinoamericanos, en la tabla 1 se muestra una lista de sinónimos correspondientes. La determinación de si se debe utilizar EPP de nivel 1, 2 o 3, depende del estatus de carga viral del paciente, de las regulaciones locales e institucionales y de la situación epidemiológica de la región específica.
Tabla de sinónimos para el equipo de protección personal
| Estados Unidos de Norteamérica | Argentina | Brasil | Chile | Colombia | El salvador | España | Honduras | México | Nicaragua | Paraguay | Perú | Portugal | Venezuela |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| HAIR NET, MEDICAL CAP | GORRO QUIRÚRGICO | TOUCA | GORRO QUIRÚRGICO, COFIA | GORRO QUIRÚRGICO | GORRO QUIRÚRGICO | GORRO DE CIRUGÍA | GORRO QUIRÚRGICO | GORRO QUIRÚRGICO | GORRO DE ENFERMERÍA | GORRO QUIRÚRGICO | GORRO QUIRÚRGICO | TOUCA CIRÚRGICA | GORRO QUIRÚRGICO |
| GOGGLES | ANTIPARRAS | ÓCULOS DE PROTEÇÃO | ANTIPARRAS | MONOGAFAS | GOGGLES | GAFAS | LENTES DE PROTECCIÓN, LENTES DE SEGURIDAD | GOGGLES/LENTES DE PROTECCIÓN | GAFAS/LENTES | ANTIPARRAS | LENTES PROTECTORES | ÓCULOS DE PROTEÇÃO | LENTES PROTECTORES |
| FACE VISOR | MÁSCARA FACIAL | PROTETOR FACIAL | ESCUDO FACIAL | CARETA | CARETA | VUSERA | CARETA | CARETA | PROTECTOR FACIAL/CARETA | PROTECTOR FACIAL | PROTECTOR FACIAL, MÁSCARA FACIAL | VISEIRA | CARETA |
| SURGICAL FACE MASK | BARBIJO QUIRÚRGICO | MÁSCARA CIRÚRGICA | MASCARILLA QUIRÚRGICA, MASCARILLA DE PROCEDIMIENTO, MASCARILLA 3 PLIEGUES | TAPABOCAS CONVENCIONAL | MASCARILLA | MASCARILLA QUIRÚRGICA | MASCARILLA QUIRÚRGICA | CUBREBOCAS/ CUBREBOCAS TRICAPA | MASCARILLA QUIRÚRGICA/MASCARILLA DE LIGAS/ CUBREBOCAS | TABAPOCA QUIRÚRGICA | CUBREBOCAS O TAPABOCAS | MÁSCARA CIRÚRGICA | TAPABOCAS |
| FFP2 MASK, FFP3 MASK | BARBIJO FFP2, BARBIJO FFP3 | MÁSCARA FFP2, MÁSCARA FFP3 | MASCARILLA FFP2, MASCARILLA FFP3 | MASCARILLA FFP2, MASCARILLA FFP3 | MASCARILLA FFP2, MASCARILLA FFP3 | MASCARILLA FFP2, FFP3 | MASCARILLA FFP2, MASCARILLA FFP3 | MASCARILLA FFP2, MASCARILLA FFP3/ CUBREBOCAS TIPO CONCHA | MASCARILLA | MASCARILLA FFP2, MASCARILLA FFP3 | MASCARILLA FFP2, MASCARILLA FFP3 | MÁSCARA FFP2/ MÁSCARA FFP3 | TAPABOCAS FPP |
| N95 MASK | BARBIJO N95 | MÁSCARA N95 | MASCARILLA N95 | MASCARILLA N95 | MASCARILLA N95 | MÁSCARILLA DE PROTECCIÓN N95 | MASCARILLA N95 | MASCARILLA N95/ N95 TIPO CONCHA | MASCARILLA | MASCARILLA N95 | MASCARILLA N95 | MÁSCARA N95 | TAPABOCAS N95 |
| PAINT PROJECT RESPIRATOR | MASCARILLA DE PINTOR | MÁSCARA RESPIRATÓRIA PARA PINTURA | RESPIRADOR DE MEDIO ROSTRO | RESPIRADOR FACIAL | RESPIRADOR | MEDIA MASCARILLA | MÁSCARA DE PINTURA, MÁSCARA ANTIGAS | RESPIRADOR/ RESPIRADOR CON FILTRO | MEDIA MÁSCARA | RESPIRADOR | RESPIRADOR CON DOBLE FILTRO 3M | RESPIRADOR | RESPIRADOR |
| POWERED AIR-PURIFYING RESPIRATORS | RESPIRADORES PAPR Y DE AIRE SUMINISTRADO | RESPIRADOR PURIFICADOR DE AR | EQUIPO MOTOR VENTILADO | RESPIRADORES PURIFICADORES DE AIRE | RESPIRADOR | RESPIRADOR PURIFICADOR DE AIRE CON BATERÍA | RESPIRADOR CON AIRE PURIFICADO | RESPIRADOR/ RESPIRADOR PURIFICADOR | RESPIRADOR | RESPIRADOR | RESPIRADOR PURIFICADOR COMPLETO | RESPIRADOR PURIFICADOR DE AR MOTORIZADO | RESPIRADOR |
| ISOLATION GOWN | DELANTAL | AVENTAL DESCARTÁVEL SEM MANGA | PECHERA | BATA DE AISLAMIENTO | DELANTAL | DELANTAL DESECHABLE | DELANTAL | DELANTAL/ MANDIL | DELANTAL | DELANTAL DE PROTECCIÓN | DELANTAL | AVENTAL PLÁSTICO | DELANTAL |
| APRON | |||||||||||||
| LONG SLEEVED, DISPOSABLE GOWN | CAMISOLÍN | CAPOTE | PECHERA DELANTAL QUIRÚRGICO | BATA QUIRÚRGICA | GABACHÓN | BATA DE EPPI | BATA QUIRÚRGICA | BATA QUIRÚRGICA/ BATA | BATA DESCARTABLE | BATA QUIRÚRGICA | BATA QUIRÚRGICA | BATA CIRÚRGICA DE USO ÚNICO | MONO QUIRÚRGICO, MONO QUIRÚRGICO COMPLETO |
| MEDICAL PROTECTING GOWN, MEDICAL ISOLATION GOWN | TRAJE DE PROTECCIÓN | MACACÃO DE PROTEÇÃO COM CAPUZ | BUZO DE PAPEL, OVEROL, TRAJE TYVEK | TRAJE DE AISLAMIENTO PROTECTOR | TRAJE | MONO EPPI | TRAJE DE BIOSEGURIDAD | TRAJE DE PROTECCIÓN/ OVEROL | TRAJE DE PROTECCIÓN | EQUIPO DE PROTECCIÓN PERSONAL, MAMELUCO | TRAJE DE PROTECCIÓN COMPLETO, MAMELUCO | FATO DE PROTEÇÃO COM CAPUZ | TRAJE DE PROTECCIÓN |
| RUBBER GLOVES, DISPOSABLE GLOVES | GUANTES | LUVAS DE PROCEDIMENTO | GUANTES DE PROCEDIMIENTO | GUANTES | GUANTES | GUANTES | GUANTES | GUANTES | GUANTES | GUANTES | GUANTES DESCARTABLES | LUVAS | GUANTES |
| PROTECTIVE BOOTS, SHOE COVER | CUBREBOTAS | PROPÉ | CUBRECALZADO, CUBREZAPATOS | POLAINAS | ZAPATERAS | POLAINAS O PEUCS | CUBREBOTAS, CUBRECALZADO | CUBREBOTAS | CUBREBOTAS | CUBREBOTAS | CUBREBOTAS | COBRE-PÉS, CAPAS PARA SAPATOS LONGAS | BOTAS QUIRÚRGICAS |
Se hacen las siguientes recomendaciones:
- a)
Para realizar la evaluación de la deglución, utilizar EPP que incluya todos los elementos para prácticas que generen pequeñas gotas y aerosoles.
- b)
Todos los profesionales deben tener el entrenamiento adecuado para el uso del EPP, de acuerdo con los protocolos establecidos por el centro de salud.
- c)
Los elementos e instrumentos utilizados en los procedimientos deben ser desechables o desinfectados adecuadamente después de cada uso.
- d)
Es importante categorizar los diferentes procedimientos por riesgo y correlacionar los riesgos con la carga viral (tabla 2).
Tabla 2.Tabla de categorización de riesgo y carga viral
Condición epidemiológica Fenotipo Dificultades sociales Resumen de evaluación de la deglución y recomendaciones terapéuticas Unidad de cuidados intensivosEstabilidad hemodinámica y respiratoria 24 a 48 h postextubaciónAlertaMédicamente estableMonitoreo continuoAlimentación por sonda enteral Evaluación:Minimizar el tiempo de exposición, limitar las sesiones de evaluación a lo esencialmente necesario, idealmente 15min o menos.Durante el examen oromotor facial, mantener una distancia física de 1.5 m, acercándose solamente para la evaluación de las estructuras intraorales y de fuerza.Tamizaje de la deglución posible de realizar:Prueba de Deglución Repetitiva de Saliva (RSST).21,22 El Protocolo de Deglución de Yale.23La Prueba de Tamizaje de Deglución de Cabecera de Toronto (TOR-BSST por sus siglas en inglés).24 Subaguda Paciente referido a la unidad de cuidados intermedios, con requerimiento de monitoreo, pero sin soporte vital Trabajador social médico debe manejar las condiciones necesarias para el alta Evaluación:La evaluación clínica de la deglución puede realizarseDurante el examen motor orofacial, mantener una distancia física de 1.5 m, acercándose solamente para la evaluación de las estructuras intraorales y de fuerza.Se puede utilizar el Método de Exploración Clínica Volumen-Viscosidad (MECV-V).25Si el paciente puede ingerir líquidos y/o alimentos por sí mismo, se le debe permitir hacerlo, si su desempeño cognitivo y comunicativo permite que siga instrucciones de manera adecuada.En caso de que el paciente no pueda ingerir líquidos y/o alimentos por sí mismo, permanecer al lado del paciente.Siempre elegir alimentos y/o bebidas que sean presumiblemente más adecuados para estimar el desempeño seguro de la deglución del paciente, evitando la generación del reflejo de tos o la necesidad de aspiración oral (o a través de la sonda de traqueotomía, si existe).Analizar caso por caso, la relevancia y beneficios de realizar procedimientos con alto riesgo de generar aerosoles en pacientes con traqueostomía, tales como desinflar el globo, el uso de una válvula de fonación o el flujo de aire subglótico.Las evaluaciones instrumentales (VFSS o FEES) pueden ser realizadas para determinar la integridad funcional y estructural de la deglución, de acuerdo con el clínico y el equipo de salud.Terapia:La intervención en disfagia, en este contexto, debe buscar lograr la alimentación oral de manera segura, en el menor tiempo posible, preparando las condiciones para el alta y colaborar con la rotación de camas.Adaptar las diferentes técnicas de tratamiento orientadas a minimizar las complicaciones asociadas, como neumonía por aspiración, ofreciendo así una oportunidad temprana para lograr menor complejidad médica.Preparar e implementar un plan de higiene oral que reduzca el riesgo de neumonía por aspiración.Implementar un sistema alternativo y aumentativo de comunicación (SAAC) para favorecer la comunicación con el paciente.La preparación para el alta debe considerar el monitoreo por telemedicina y evaluar el desempeño de alimentación del paciente en casa. Cuidado en casa Paciente en casa con secuelas asociadas con COVID-19. Dificultades para aislar dentro de casa a miembros de la familia positivos a COVID-19Adulto mayor que vive soloAutonomía disminuidaRed de apoyo pobre Reducir el número de visitas en persona, para limitar el riesgo de contagio, sin hacer que el paciente se sienta emocionalmente aislado o abandonado.Entrevistar al paciente y personas con quienes vive sobre el inicio de síntomas o signos que puedan representar casos de sospecha o positivos para COVID-19.Evaluar y consultar el umbral clínico para cuidados en casa (proceso de decanulación, proceso de paso de sonda nasogástrica, gastrostomía o vía oral).Incorporar y capacitar a miembro de la familia o cuidador para mantener la rutina de cuidados. * En todos los procedimientos, los profesionales del cuidado de la salud (PCS) deben utilizar equipo de protección personal (EPP) nivel 3.
En pacientes con COVID-19 confirmado, se recomienda posponer la evaluación clínica de la deglución en pacientes con disfagia. Los pacientes están predispuestos a toser durante el procedimiento y es incluso más frecuente en el contexto de sus condiciones respiratorias concomitantes7.
Sin embargo, existen situaciones en las cuales los procedimientos no pueden ser retrasados por necesidades del paciente y requerimientos del centro de salud, en particular aquellos con alta demanda de camas para atención de alta complejidad, en áreas con una elevada prevalencia de COVID-19 en la población. Por lo tanto, la atención directa debe ser reducida a los casos en los que el especialista en deglución, en conjunto con el equipo, estime la predominancia de los beneficios sobre los riesgos25. En tales casos, la evaluación clínica de la deglución puede ser llevada a cabo, en cumplimiento de estrictos estándares que permitan la protección de los profesionales de la salud y reduzcan la diseminación del virus, utilizando pruebas de tamizaje como una opción inicial.
Tamizaje de la disfagiaEn el contexto de la pandemia, los clínicos de la deglución deben compartir tareas relacionadas con el manejo de la deglución con el equipo de salud. La capacitación de otros profesionistas (enfermeros, terapeutas respiratorios o médicos generales) para la utilización de dichas herramientas, además de la recepción de instrucciones desde el exterior26, reduce el número de PCS expuestos al SARS-CoV-2 y permite el uso racional del EPP. Siempre es importante recordar que los resultados obtenidos por medio de las pruebas de tamizaje son útiles para proporcionar recomendaciones generales al equipo de salud, pero no para planear la rehabilitación de la disfagia o su fisiopatología.
Los siguientes instrumentos de detección son comúnmente descritos en la literatura y son fácilmente aplicables en el contexto latinoamericano, por lo que recomendamos su utilización: Método de Exploración Clínica Volumen-Viscosidad (MECV-V)27, el Yale Swallow Protocol28, el Repetitive Saliva Swallowing Test (RSST, por sus siglas en inglés)29,30 y el Gugging Swallowing Screen (GUSS, por sus siglas en inglés) 31.
Evaluación clínicaLa evaluación clínica de la deglución debe incluir el examen del estado cognitivo y comunicativo, de postura y de los sistemas orofaringolaríngeo y respiratorio. Es importante recolectar tanta información como sea posible sobre el estado respiratorio del paciente, la utilización de soporte para mejorar la ventilación (ventilación mecánica y de oxígeno, entre otros) y el soporte del equipo multidisciplinario, de tal manera que se puedan determinar la tolerancia del paciente al destete, la estabilidad de saturación de oxígeno y la tasa respiratoria26. Se deben tener consideraciones especiales con pacientes con traqueostomía9,26.
Por lo tanto, se hacen las siguientes recomendaciones:
- a)
Determinar la disponibilidad del EPP a utilizar. Si el EPP es limitado, considerar posponer la evaluación.
- b)
Si no interfiere con el procedimiento, los pacientes deben continuar utilizando el EPP (gafas de protección, cubrebocas). Si esto no es posible, realizar los ajustes necesarios al protocolo de evaluación.
- c)
Si los mismos profesionales de la salud proporcionan servicios a pacientes negativos de SARS-CoV-2, al igual que a pacientes positivos, los pacientes negativos deberán ser tratados primero.
- d)
Minimizar el tiempo de exposición, limitando las sesiones de evaluación a lo más esencial, idealmente 15 min o menos.
- e)
Mantener una distancia física de al menos 1.5 m entre el profesional de la salud y el paciente, cuando sea viable, durante la entrevista y la evaluación cognitiva y de comunicación.
- f)
Se deberá mantener una distancia de 1.5 m durante el examen motor orofacial, acercándose solamente para evaluar las estructuras intraorales y hacer la evaluación de fuerza.
- g)
No evaluar la tos voluntaria, a menos que sea absolutamente necesario.
- h)
Si el paciente puede ingerir líquidos y/o alimentos de forma independiente, se le debe permitir hacerlo así, si el desempeño cognitivo y comunicativo del paciente le permite seguir las instrucciones de manera adecuada.
- i)
Si el paciente no puede ingerir líquidos y/o alimentos de forma independiente, permanecer al lado del paciente.
- j)
Siempre elegir alimentos y/o líquidos que sean lo más adecuados para la condición estimada del paciente, evitando la generación del reflejo de tos o la necesidad de aspirar la cavidad oral (o el tubo de traqueostomía, si existe).
- k)
Analizar individualmente la relevancia y beneficios de realizar los procedimientos con alto riesgo de aerolización en pacientes con traqueostomía, tales como desinflar el globo, el uso de una válvula fonatoria o flujo de aire subglótico.
El análisis acústico de la deglución o auscultación cervical (AC)32, es un procedimiento importante, en el contexto de la pandemia, que puede ser realizado rápidamente, minimizando el riesgo de contagio2,6,23. En la práctica, la relación secuencial de la fisiología de la deglución debe tenerse en mente33, al igual que la interferencia en la captación de sonidos que puede ocurrir debido a la repercusión respiratoria de COVID-19 y la presencia de transmisión de ruido y agregados, continua o discontinua, que pueden hacer difícil el análisis34,35.
Por lo tanto, las siguientes consideraciones se sugieren para utilizar con AC:
- a)
Utilizar AC cuando sea estrictamente necesario.
- b)
Cuando sea posible, cada paciente deberá ser asignado su propio equipo y no deberá ser compartido. De otra manera, se debe aislar el equipo con un guante para exploración y desinfectarlo inmediatamente, de acuerdo con el protocolo local.
- c)
El profesional de la salud debe permanecer al lado o detrás del paciente. No pararse delante del paciente al momento de la prueba.
- d)
Si la AC es realizada de forma digital, genere el análisis gráfico-acústico afuera del consultorio para minimizar el contacto con el paciente.
Las escalas de gravedad de la disfagia son instrumentos utilizados dentro del proceso de diagnóstico para ayudar a identificar riesgos, como un instrumento para mantener un lenguaje común entre el profesional de la salud y como parámetro para controlar la efectividad de la rehabilitación. Dichas escalas han sido propuestas en varios estudios, pero no siempre se utilizan criterios de consenso36, por lo que se debe hacer la selección de una escala particular, de acuerdo con las características y recursos de cada hospital, clínica, o centro de salud. Es importante para el equipo de salud estar familiarizado con dichas escalas, lo cual facilita la toma de decisiones clínicas y su implementación subsiguiente.
Consideraciones para la evaluación instrumental de la degluciónTodas las evaluaciones instrumentales de la deglución son consideradas PGA y deben ser procedimientos opcionales; sin embargo, las condiciones de los pacientes en ocasiones hacen imposible posponer el estudio. Por ejemplo, pacientes COVID-19, especialmente aquellos que tuvieron una intubación endotraqueal posterior a la extubación en la unidad de cuidados intensivos (UCI), podrían tener la mayor necesidad de esos procedimientos37,38.
Las sugerencias generales para la evaluación instrumental son:
- a)
La decisión de indicar procedimientos de evaluación instrumental deberá estar basada en el análisis riesgo-beneficio de cada paciente.
- b)
Realizar prueba para COVID-19 (reacción en cadena de la polimerasa [PCR, por sus siglas en inglés]) previo al procedimiento, siempre que sea posible.
- c)
Utilizar EPP completo, con los pacientes que han tenido prueba positiva o que no tienen prueba, dando prioridad a los pacientes con deterioro nutricional debido a la disfagia y en quienes el resultado es relevante para la toma de decisiones sobre su manejo.
- d)
Uso estricto de EPP (cubrebocas [FFP2, N95 o mayor], protección ocular, bata de manga larga y guantes).
- e)
Realizar los procedimientos con el número mínimo de los profesionales de la salud. Solamente debe estar presente el personal esencial para llevar a cabo la evaluación.
- f)
Dar suficiente tiempo entre pacientes para desinfectar y esterilizar el equipo.
Se han identificado altos niveles de carga viral en las cavidades nasal y oral. Por lo tanto, la manipulación orofaríngea representa un alto riesgo de infección, al activar los reflejos de tos o de vómito. En este contexto, se hacen las siguientes recomendaciones específicas37,39:
- a)
De ser posible, posponer los exámenes de seguimiento endoscópico y tamizaje.
- b)
Utilizar el sistema de grabación por video cuando sea posible, dado que la distancia física adecuada con el paciente puede ser mantenida, el estudio puede ser revisado varias veces y así comprender mejor el trastorno de la deglución.
- c)
Realizar la FEES en una habitación de aislamiento para infecciones transmitidas por aire (AIIR) o una habitación con ventilación adecuada, de acuerdo con las regulaciones para PGA de cada centro de salud. Utilizar una habitación con presión negativa si existe.
Antes de realizar el examen, se propone una reevaluación clínica. Solamente se debe ordenar una videofluoroscopia si la ruta oral es aún insegura. Se prefiere la videofluoroscopia sobre la FEES, en pacientes COVID-19 positivos o con sospecha de COVID-1940; sin embargo, cuando la alimentación oral es posible, la videofluoroscopia solo se debe realizar en pacientes con alto riesgo de aspiración/desnutrición. Las recomendaciones específicas para el procedimiento son las siguientes:
- a)
Se deben dar instrucciones previas al paciente y al equipo multidisciplinario de apoyo, para realizar el examen en el menor tiempo posible.
- b)
Permitir alimentos/líquidos autoadministrados durante el examen, cuando sea posible41.
- c)
Se recomienda la utilización de escalas, como la Escala de Penetración-Aspiración de Rosenbek (PAS, por sus siglas en inglés)42,43 y la Dysphagia Outcome and Severity Scale (DOSS, por sus siglas en inglés), para analizar los hallazgos de la videofluoroscopía44.
- d)
El examen se debe realizar en habitaciones amplias, con acceso remoto a pantallas, cuando sea posible.
- e)
Utilizar un IQAir HealthPro (Incen AG) con un sistema de filtrado HEPA clase H13, de ser posible, para la configuración de la sala de radiología, para evacuar partículas en el aire y para prevenir la transmisión viral por medio de pequeñas gotas y aerosoles generados por los episodios de tos durante la videofluoroscopía25,39.
Las pruebas de motilidad y los trastornos funcionales no son generalmente urgentes y pueden ser bien agendados y planeados. Al igual que la FEES y la videofluoroscopia, la manometría esofágica es considerada un riesgo de alta exposición para los profesionales de la salud ya que es un PGA. Existen pocos reportes en la literatura sobre este procedimiento, en el contexto de la pandemia COVID-1945, pero con base en la información disponible, proponemos las siguientes sugerencias:
- a)
Al colocar la sonda, cubrir la boca del paciente con un cubrebocas quirúrgico modificado.
- b)
No realizar el procedimiento en un paciente que ha dado positivo para COVID-19. El procedimiento puede ser pospuesto hasta obtener una prueba negativa. Mientras tanto, el paciente puede ser referido a un esofagograma si está pendiente.
- c)
El catéter o sonda se limpia regularmente, de acuerdo con el material y el protocolo de cada laboratorio, pero se recomienda específicamente agregar limpieza con una tela, utilizando desinfectantes, como alcohol al 70% o una solución de hipoclorito de sodio.
Al igual que con los exámenes previamente descritos, la esofagogastroduodenoscopia es un procedimiento con alto riesgo de contagio por COVID-19, tanto para los profesionales de la salud como para los pacientes, debido a la exposición a secreciones respiratorias y gastrointestinales46,47. En tiempos de COVID-19, y de acuerdo con los riesgos epidemiológicos y clínicos, se deben seguir todas las recomendaciones preventivas mencionadas arriba, tanto para pacientes como para profesionales de la salud.
Terapia de degluciónLos especialistas en deglución deben participar en la toma de decisiones clínicas del equipo de salud, incluso con pacientes que están médicamente inestables. Esto incluye proporcionar información al equipo de salud, el manejo indirecto de la disfagia por medio de instrucciones a miembros de equipo y tratamiento directo.
Las características de cada centro de salud siempre deben ser consideradas. De hecho, en la mayoría de los centros de salud latinoamericanos hay pocos especialistas en deglución, si es que hay en lo absoluto. Por lo tanto, se sugiere la implementación de un triage para organizar la provisión de servicios, de acuerdo con los recursos existentes y las necesidades de cada paciente. Dicha planeación debe tomar en cuenta la incidencia del estado de consciencia y cognición, para determinar diariamente los candidatos a tratamiento, al igual que los tipos de pacientes y la frecuencia de la intervención, de acuerdo con la recuperación esperada de los pacientes.
Pacientes en unidades de cuidados intensivosLos pacientes de COVID-19 que han sido admitidos en una UCI, especialmente aquellos en edad avanzada con enfermedades concomitantes, tales como hipertensión, enfermedades crónicas pulmonares y cardíacas, diabetes y obesidad, tienen mayores complicaciones y requieren de largos periodos de intubación orotraqueal48–50. La intubación orotraqueal puede causar disfagia debida a la disminución de sensación orofaríngea y laríngea, lesiones y edema en las estructuras de deglución, atrofia en los músculos orofaríngeos, perturbaciones cognitivas y descoordinación de la respiración-deglución51. Además, se han descrito varias manifestaciones neurológicas asociadas con el COVID-19, incluyendo alteraciones en funciones dependientes del sistema nervioso central y/o periférico52. Esto es observado en un contexto clínico, cuando las fluctuaciones cognitivas, motoras y respiratorias son frecuentes y dichos cambios deben ser monitoreados por el especialista en deglución y el equipo de salud26.
Lograr que los esfínteres y las presiones del tracto aerodigestivo sean funcionales nuevamente, en pacientes que han pasado por una intubación prolongada o por periodos largos de traqueostomía, requiere de un proceso de tratamiento9. Para que esto suceda, un abordaje temprano a la función de la deglución es esencial; el tono y la motilidad de las estructuras orofaringolaríngeas y la sincronía de la respiración y la deglución, tienden a recuperarse por medio de dicho abordaje53. El abordaje temprano busca transferir al paciente a una habitación de menor complejidad, tan pronto como sea posible, en preparación para el alta.
Se hacen las siguientes sugerencias para manejar a pacientes en UCI:
- a)
Las condiciones del paciente deben ser estables (con o sin soporte externo), lo cual permita intervenciones con poca generación de cambios respiratorios y/o hemodinámicos.
- b)
Adaptar las diferentes técnicas de rehabilitación para minimizar complicaciones, tales como neumonía por aspiración9.
- c)
Preparar e implementar un plan de higiene oral que reduzca el riesgo de neumonía por aspiración9,54.
- d)
Postergar cualquier procedimiento que requiera desinflar el globo de la traqueostomía. Posponerlo hasta que el paciente sea considerado negativo o cuando los beneficios para el individuo sean mayores que los riesgos de la intervención50.
- e)
Implementar un sistema alternativo y aumentativo de comunicación (SAAC) para favorecer la comunicación con el paciente, facilitando la habilidad del paciente para proporcionar información sobre la condición de su deglución.
En este contexto, el objetivo del tratamiento de la disfagia debe ser lograr de manera segura la alimentación oral en el menor tiempo posible, preparando las condiciones para el alta y colaborar con la rotación de camas. La preparación para el alta debe considerar el monitoreo con telemedicina para evaluar la evolución de la alimentación del paciente en casa. Como se mencionó arriba, las evaluaciones instrumentales deben ser realizadas para determinar la funcionalidad de la deglución y la compensación estructural, solo cuando los beneficios sean mayores que los riesgos.
Terapia de deglución en consultorioEn Latinoamérica, la mayoría de las agencias de salud pública han sugerido la suspensión de la atención ambulatoria electiva, para limitar las interacciones de los pacientes solamente a casos de emergencia, como medida preventiva o mitigante contra el avance del virus SARS-CoV-2. El personal de clínicas para pacientes ambulatorios debe considerar cada paciente con sospecha de COVID-19 y hacer un uso correcto del EPP. Esta precaución es particularmente esencial al planear acciones que generen aerosoles55.
Las recomendaciones específicas para tratamiento en consultorio son las siguientes:
- a)
Posterior al alta, se debe alentar a los pacientes recuperados a continuar con la atención, preferiblemente por medio de telemedicina.
- b)
Realizar una entrevista telefónica, previa a la admisión del paciente o del cuidador, para verificar la presencia de síntomas o signos de COVID-19.
- c)
Los equipos que traten la disfagia en pacientes COVID-19 positivos no deben ser los mismos equipos que traten a los pacientes ambulatorios electivos.
- d)
En la atención ambulatoria, los intervalos entre citas deben ser programados de manera óptima, respecto al tiempo necesario para desinfectar el medio ambiente, entre consultas.
En el contexto de atención domiciliaria, el profesional de la salud debe tomar las medidas precautorias estándar, respecto a su transporte a la casa del paciente. Por su parte, el paciente y su familia deben tomar las mismas precauciones, al igual que crear una habitación de limpieza para el profesional de la salud. La Organización Mundial de la Salud ha creado recomendaciones para el escenario doméstico. Dichas recomendaciones fueron adaptadas para la intervención en disfagia de la siguiente manera56:
- a)
Estar informado sobre el inicio de síntomas o signos que podrían indicar casos positivos de COVID-19 o de sospecha, con respecto al paciente o a familiares en el contexto doméstico.
- b)
Evitar atender a un paciente en casa después de un turno en el hospital.
- c)
Cumplir con las regulaciones locales de transporte para ir a la casa del paciente.
- d)
Promover la telesalud para minimizar el riesgo de transmisión de SARS-CoV-2.
- e)
Valorar y consultar el umbral clínico para la atención domiciliaria (proceso de decanulación, proceso de paso de sonda nasogástrica, gastrostomía o vía oral).
- f)
Incorporar y entrenar al miembro de la familia o cuidador principal, de manera que pueda mantener la rutina de cuidados.
- g)
Reducir el número de visitas en persona, para limitar el riesgo de contagio, sin hacer que el paciente se sienta emocionalmente aislado o abandonado.
Los centros médicos han elegido cerrar clínicas y procedimientos con pacientes ambulatorios para mitigar el impacto de la enfermedad por las siguientes razones: precaución, protección de los pacientes y los profesionales de la salud de exposición a la enfermedad, y escasez de recursos. Los procedimientos y cirugías electivas han sido pospuestos, con la finalidad de preservar suministros existentes y destinarlos al cuidado de los pacientes infectados con COVID-1957,58. Dentro de este marco, la SLAD ha establecido una serie de sugerencias para los procedimientos más frecuentes en disfagia.
Como recomendaciones generales, todos los pacientes, incluso los asintomáticos, deben realizarse una prueba PCR para SARS-CoV-2, uno o dos días antes del procedimiento. Los procedimientos deben ser pospuestos en pacientes positivos hasta que su realización sea considerada segura. Desafortunadamente, debido a la baja sensibilidad de la PCR para diagnosticar COVID-19 en pacientes presintomáticos, una prueba negativa no necesariamente significa que las medidas preventivas contra la infección pueden ser suspendidas; incluso en pacientes asintomáticos, por lo que el EPP adecuado debe ser utilizado estrictamente. Además, siempre que sea posible, se deben utilizar quirófanos con sistema de succión de circuito cerrado con filtro antiviral y presión negativa.
Las recomendaciones específicas para cada procedimiento son las siguientes:
Toxina botulínicaComo una medida médica no urgente, la aplicación de toxina botulínica en glándulas salivares ha sido pospuesta en varios países. Como resultado de esto, el control de la hipersalivación en pacientes que necesitan de dicha aplicación, para contener la neumonía por aspiración recurrente, se ha vuelto particularmente difícil59. Por lo tanto, la SLAD sugiere las siguientes recomendaciones para el tratamiento de la hipersalivación:
- a)
Los pacientes que están estables pueden continuar con el tratamiento clínico, con el uso de fármacos anticolinérgicos.
- b)
La aplicación de toxina botulínica intraglandular en pacientes con hipersalivación se debe indicar solamente en casos de pacientes con efectos secundarios o sin respuesta a los fármacos anticolinérgicos.
Se hacen las siguientes recomendaciones para los procedimientos quirúrgicos:
- a)
Cuando se decida intervenir quirúrgicamente a un paciente con disfagia en tiempos de COVID-19, se deben evaluar los posibles riesgos y beneficios de la cirugía, incluido el riesgo de contagio del paciente y del profesional de la salud, tanto durante el procedimiento como en el periodo posoperatorio.
- b)
El equipo quirúrgico debe ser lo más pequeño posible60.
- c)
El uso de un bisturí eléctrico o ultrasónico puede promover la formación de aerosoles y, en consecuencia, se debe evitar. Cuando sea necesario, deben ser utilizados simultáneamente con un aspirador, en conjunto con un sistema de filtrado HEPA61.
- d)
La anestesia local-regional será preferible siempre que sea posible, ya que reduce el número de PGA (intubación y extubación del paciente)62.
Las recomendaciones para las dilataciones esofágicas son las mismas que las descritas para procedimientos endoscópicos.
Miotomía del cricofaríngeoA pesar de ser un procedimiento simple, los pacientes que se someten a una miotomía del cricofaríngeo, por lo general requieren de rehabilitación posoperatoria por un periodo de tiempo relativamente largo. Por lo tanto, el procedimiento debería ser evitado, de ser posible, debido al potencial riesgo de transmisión de SARS-CoV-2 durante la rehabilitación6. Por otro lado, en un paciente disfágico con una indicación clara para dicho procedimiento, la miotomía podría ser una mejor alternativa que la traqueostomía, la cual supone un mayor riesgo de generar aerosoles60.
Para el divertículo de Zenker, se debe elegir la cirugía abierta en pacientes que se sabe son COVID-19 positivos, mientras que los abordajes endoscópicos se deben considerar para los pacientes con una prueba PCR negativa. El segundo abordaje debe ser considerado para los pacientes adultos mayores o para aquellos con comorbilidades, ya que requiere de menos tiempo quirúrgico y una estancia hospitalaria más corta63–65. Algunos cirujanos utilizan un balón intraesofágico como ayuda durante la localización anatómica de fibras musculares del esfínter esofágico superior66,67. Esta maniobra se debe evitar en pacientes con COVID-19 para minimizar el riesgo de exposición a mucosa potencialmente infectada.
Reflujo gastroesofágicoEl riesgo de desarrollar enfermedad por reflujo gastroesofágico (ERGE) se incrementa en pacientes en estado crítico, debido a la presencia de sondas nasogástricas, la posición decúbito supino y la alta dosis de sedación, entre otros. La ERGE afecta la función del esfínter de la laringe e incrementa el riesgo de aspiración. La ERGE afecta crónica puede contribuir al desarrollo de disfagia posintubación41.
Los inhibidores de bomba de protones (IBP) aún son los fármacos de primera línea para el tratamiento farmacológico de ERGE. Los agentes procinéticos pueden acelerar el vaciamiento gástrico, aumentar la presión en reposo del esfínter esofágico inferior o aumentar el aclaramiento del material refluido. La terapia de combinación de un IBP con un agente procinético debe ser considerada en pacientes con ERGE y retraso del vaciamiento gástrico.
Nutrición artificialEl tratamiento nutricional es clave en pacientes críticos con COVID-19, con la finalidad de evitar la desnutrición y reducir la mortalidad y la intensidad de las condiciones clínicas. La SLAD ha establecido las siguientes sugerencias para su uso:
Sondas enteralesLa nutrición enteral es recomendada en pacientes con COVID-19 que no cubren sus requerimientos por medio de la ingesta oral y/o no pueden utilizar la ruta oral68 debido a disfagia, estatus neurológico/respiratorio u otras comorbilidades asociadas.
No existe evidencia que demuestre que la colocación directa de sondas nasoenterales sea un procedimiento riesgoso para los profesionales de la salud; sin embargo, el riesgo se infiere porque la colocación de la sonda estimula la orofaringe y faringe del paciente, lo cual causa tos y un posible incremento de secreciones y aerosoles69. En consecuencia, la colocación de sondas nasoyeyunales, nasogástricas y nasoduodenales debe ser realizada por medio de métodos no endoscópicos debido al riesgo incrementado de transmisión de COVID-19 (a menos que la posición nasoyeyunal o nasoduodenal sea estrictamente necesaria).
No existe evidencia de que un paciente que esté recibiendo alimentación enteral en casa durante la pandemia COVID-19 deba modificar su tratamiento.
GastrostomíaLa gastrostomía percutánea endoscópica (GPE) ha sido establecida como una opción de tratamiento para pacientes con disfagia transitoria o permanente debida a trastornos neurológicos. Podría ser necesaria en casos de COVID-19 cuando los pacientes no cubran sus requerimientos nutricionales por periodos largos de tiempo.
La colocación de una sonda percutánea de gastrostomía, guiada por endoscopia, es generalmente un procedimiento opcional. Las recomendaciones son las mismas que las previamente descritas para la endoscopia.
Telemedicina en rehabilitación de la degluciónComo se ha descrito a lo largo del presente documento, el uso de la telemedicina debe ser promovido como una forma segura de ofrecer atención a pacientes con disfagia. Para evitar sesgos, la evaluación clínica de la disfagia deberá ser combinada con medidas cuantitativas, como cuestionarios de autopercepción y el uso de escalas clínicas, las cuales, en combinación con la historia médica y la observación clínica, pueden proporcionar la información necesaria para un mejor manejo de la disfagia. Los procedimientos deben ser adaptados, siguiendo las siguientes recomendaciones:
- (a)
Previo a la evaluación clínica de la deglución por medio de telemedicina, el profesional de la salud debe asegurarse de que el paciente tiene alimentos y fluidos a su disposición, proporcionarle al paciente consistencias de los alimentos estandarizadas, utilizar colorantes en los alimentos para favorecer la visibilidad y utilizar una cinta de color colocada al nivel de la tiroides, para visualizar la elevación de la laringe durante la deglución.
- (b)
La participación activa de cuidadores es obligatoria, especialmente en pacientes con dificultades cognitivas o interferencia motora. Una buena comunicación entre el clínico y el cuidador facilita la adherencia al tratamiento70.
- (c)
La evaluación en persona del paciente solamente debe ser realizada en situaciones de emergencia que no puedan ser pospuestas. La decisión de dar tratamiento en persona debe tomarse después de discutirlo con el equipo o cuando la telemedicina evite que el paciente logre una condición de salud adecuada.
- (d)
Algunas de las limitaciones de la medicina remota pueden ser la selección inadecuada del tipo de tecnología a utilizar y los profesionales de la salud con capacitación insuficiente. Estas variables deben ser consideradas y se deben compensar de manera creativa.
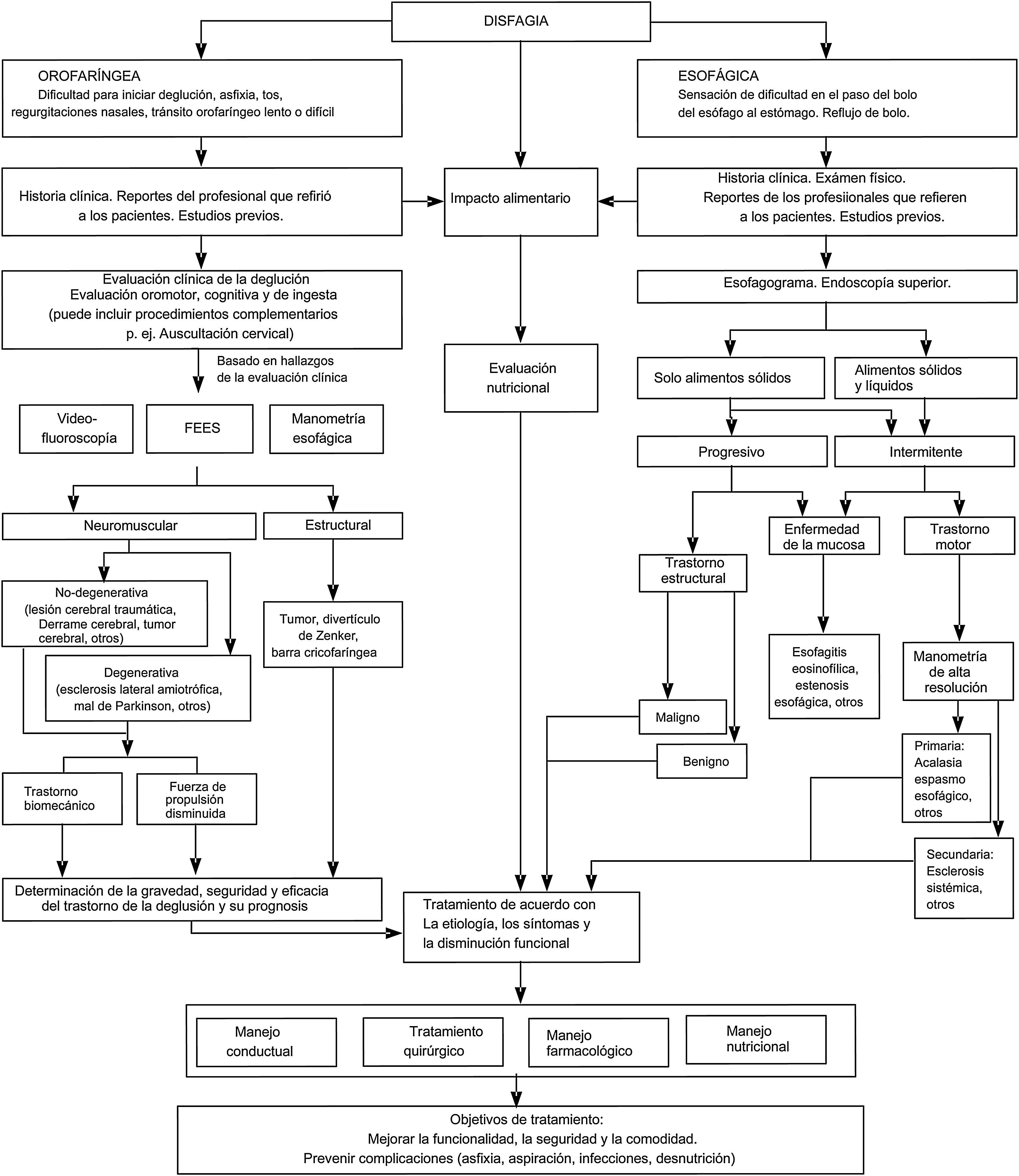
Finalmente, para apoyar a los clínicos durante los procesos de evaluación, diagnóstico y tratamiento, hemos propuesto un algoritmo que incluye consideraciones generales respecto al manejo de los trastornos de la deglución (fig. 1). Para aplicar correctamente el algoritmo, en el contexto de la pandemia COVID-19, el profesional de la salud debe estar familiarizado con todas las sugerencias propuestas en el presente artículo.
LimitacionesLas sugerencias propuestas aquí están basadas en la literatura internacional disponible sobre el tema y no se utilizó ningún sistema para evaluar la evidencia. Dichas recomendaciones están basadas en la experiencia clínica, dado que el creciente conocimiento producido durante la pandemia proporcionará información más robusta sobre el tema. No todos los países latinoamericanos están representados por los autores, pero esperamos que más países se unan a la sociedad en los años venideros, enriqueciendo todas las actualizaciones futuras de las declaraciones de posición de la SLAD.
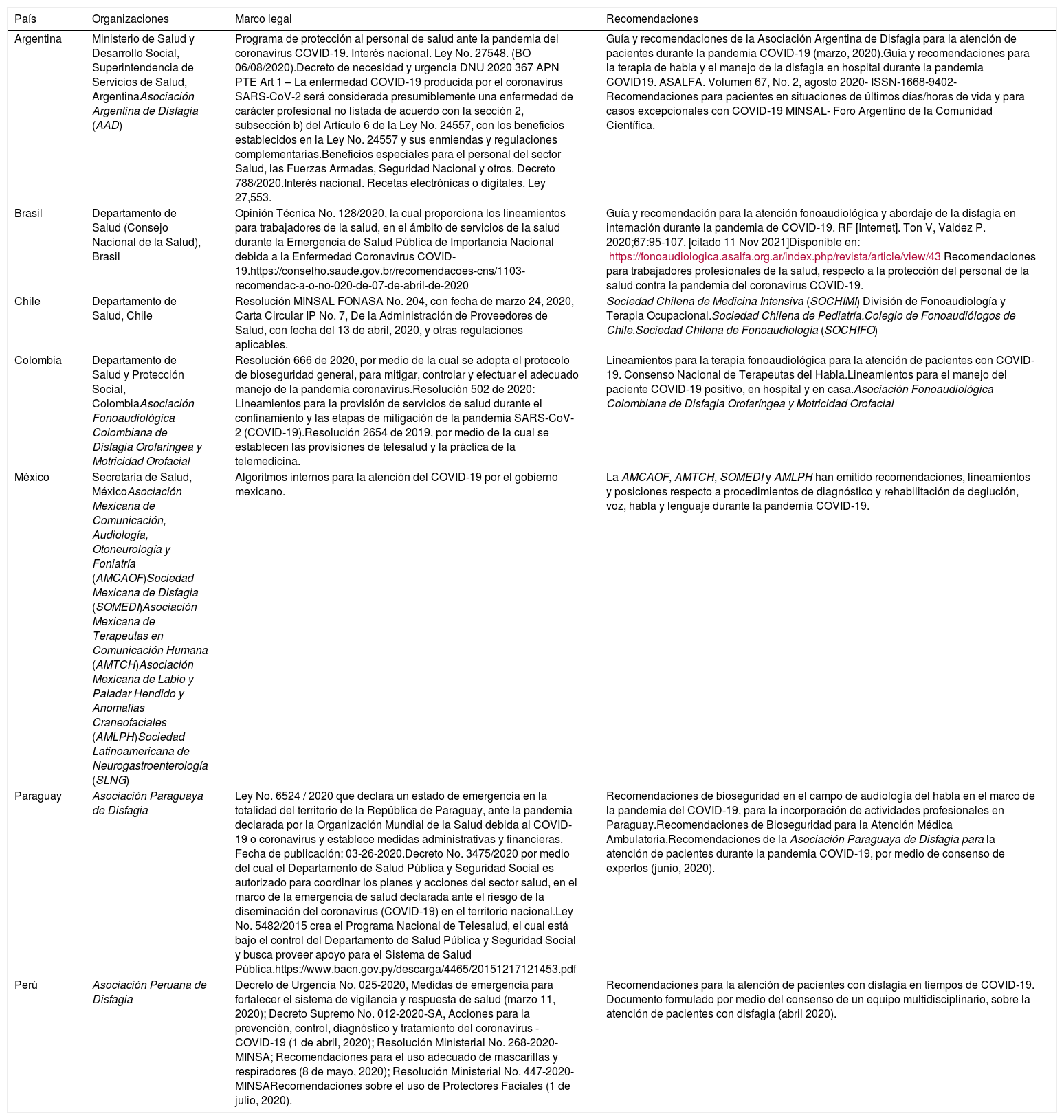
Marco legal y desafíos éticosEs importante estar familiarizados con las recomendaciones para ofrecer atención a pacientes con COVID-19 en los diferentes países de Latinoamérica, en la forma en la que han sido desarrolladas por sus diferentes departamentos de salud, al igual que con las recomendaciones contenidas en las declaraciones de posición de las organizaciones de salud locales (tabla 3).
En algunos países latinoamericanos hay disponibilidad de consideraciones legales para la protección de los profesionales del cuidado de la salud, en el contexto del COVID-19
| País | Organizaciones | Marco legal | Recomendaciones |
|---|---|---|---|
| Argentina | Ministerio de Salud y Desarrollo Social, Superintendencia de Servicios de Salud, ArgentinaAsociación Argentina de Disfagia (AAD) | Programa de protección al personal de salud ante la pandemia del coronavirus COVID-19. Interés nacional. Ley No. 27548. (BO 06/08/2020).Decreto de necesidad y urgencia DNU 2020 367 APN PTE Art 1 – La enfermedad COVID-19 producida por el coronavirus SARS-CoV-2 será considerada presumiblemente una enfermedad de carácter profesional no listada de acuerdo con la sección 2, subsección b) del Artículo 6 de la Ley No. 24557, con los beneficios establecidos en la Ley No. 24557 y sus enmiendas y regulaciones complementarias.Beneficios especiales para el personal del sector Salud, las Fuerzas Armadas, Seguridad Nacional y otros. Decreto 788/2020.Interés nacional. Recetas electrónicas o digitales. Ley 27,553. | Guía y recomendaciones de la Asociación Argentina de Disfagia para la atención de pacientes durante la pandemia COVID-19 (marzo, 2020).Guía y recomendaciones para la terapia de habla y el manejo de la disfagia en hospital durante la pandemia COVID19. ASALFA. Volumen 67, No. 2, agosto 2020- ISSN-1668-9402-Recomendaciones para pacientes en situaciones de últimos días/horas de vida y para casos excepcionales con COVID-19 MINSAL- Foro Argentino de la Comunidad Científica. |
| Brasil | Departamento de Salud (Consejo Nacional de la Salud), Brasil | Opinión Técnica No. 128/2020, la cual proporciona los lineamientos para trabajadores de la salud, en el ámbito de servicios de la salud durante la Emergencia de Salud Pública de Importancia Nacional debida a la Enfermedad Coronavirus COVID-19.https://conselho.saude.gov.br/recomendacoes-cns/1103-recomendac-a-o-no-020-de-07-de-abril-de-2020 | Guía y recomendación para la atención fonoaudiológica y abordaje de la disfagia en internación durante la pandemia de COVID-19. RF [Internet]. Ton V, Valdez P. 2020;67:95-107. [citado 11 Nov 2021]Disponible en: https://fonoaudiologica.asalfa.org.ar/index.php/revista/article/view/43Recomendaciones para trabajadores profesionales de la salud, respecto a la protección del personal de la salud contra la pandemia del coronavirus COVID-19. |
| Chile | Departamento de Salud, Chile | Resolución MINSAL FONASA No. 204, con fecha de marzo 24, 2020, Carta Circular IP No. 7, De la Administración de Proveedores de Salud, con fecha del 13 de abril, 2020, y otras regulaciones aplicables. | Sociedad Chilena de Medicina Intensiva (SOCHIMI) División de Fonoaudiología y Terapia Ocupacional.Sociedad Chilena de Pediatría.Colegio de Fonoaudiólogos de Chile.Sociedad Chilena de Fonoaudiología (SOCHIFO) |
| Colombia | Departamento de Salud y Protección Social, ColombiaAsociación Fonoaudiológica Colombiana de Disfagia Orofaríngea y Motricidad Orofacial | Resolución 666 de 2020, por medio de la cual se adopta el protocolo de bioseguridad general, para mitigar, controlar y efectuar el adecuado manejo de la pandemia coronavirus.Resolución 502 de 2020: Lineamientos para la provisión de servicios de salud durante el confinamiento y las etapas de mitigación de la pandemia SARS-CoV-2 (COVID-19).Resolución 2654 de 2019, por medio de la cual se establecen las provisiones de telesalud y la práctica de la telemedicina. | Lineamientos para la terapia fonoaudiológica para la atención de pacientes con COVID-19. Consenso Nacional de Terapeutas del Habla.Lineamientos para el manejo del paciente COVID-19 positivo, en hospital y en casa.Asociación Fonoaudiológica Colombiana de Disfagia Orofaríngea y Motricidad Orofacial |
| México | Secretaría de Salud, MéxicoAsociación Mexicana de Comunicación, Audiología, Otoneurología y Foniatría (AMCAOF)Sociedad Mexicana de Disfagia (SOMEDI)Asociación Mexicana de Terapeutas en Comunicación Humana (AMTCH)Asociación Mexicana de Labio y Paladar Hendido y Anomalías Craneofaciales (AMLPH)Sociedad Latinoamericana de Neurogastroenterología (SLNG) | Algoritmos internos para la atención del COVID-19 por el gobierno mexicano. | La AMCAOF, AMTCH, SOMEDI y AMLPH han emitido recomendaciones, lineamientos y posiciones respecto a procedimientos de diagnóstico y rehabilitación de deglución, voz, habla y lenguaje durante la pandemia COVID-19. |
| Paraguay | Asociación Paraguaya de Disfagia | Ley No. 6524 / 2020 que declara un estado de emergencia en la totalidad del territorio de la República de Paraguay, ante la pandemia declarada por la Organización Mundial de la Salud debida al COVID-19 o coronavirus y establece medidas administrativas y financieras. Fecha de publicación: 03-26-2020.Decreto No. 3475/2020 por medio del cual el Departamento de Salud Pública y Seguridad Social es autorizado para coordinar los planes y acciones del sector salud, en el marco de la emergencia de salud declarada ante el riesgo de la diseminación del coronavirus (COVID-19) en el territorio nacional.Ley No. 5482/2015 crea el Programa Nacional de Telesalud, el cual está bajo el control del Departamento de Salud Pública y Seguridad Social y busca proveer apoyo para el Sistema de Salud Pública.https://www.bacn.gov.py/descarga/4465/20151217121453.pdf | Recomendaciones de bioseguridad en el campo de audiología del habla en el marco de la pandemia del COVID-19, para la incorporación de actividades profesionales en Paraguay.Recomendaciones de Bioseguridad para la Atención Médica Ambulatoria.Recomendaciones de la Asociación Paraguaya de Disfagia para la atención de pacientes durante la pandemia COVID-19, por medio de consenso de expertos (junio, 2020). |
| Perú | Asociación Peruana de Disfagia | Decreto de Urgencia No. 025-2020, Medidas de emergencia para fortalecer el sistema de vigilancia y respuesta de salud (marzo 11, 2020); Decreto Supremo No. 012-2020-SA, Acciones para la prevención, control, diagnóstico y tratamiento del coronavirus - COVID-19 (1 de abril, 2020); Resolución Ministerial No. 268-2020-MINSA; Recomendaciones para el uso adecuado de mascarillas y respiradores (8 de mayo, 2020); Resolución Ministerial No. 447-2020-MINSARecomendaciones sobre el uso de Protectores Faciales (1 de julio, 2020). | Recomendaciones para la atención de pacientes con disfagia en tiempos de COVID-19. Documento formulado por medio del consenso de un equipo multidisciplinario, sobre la atención de pacientes con disfagia (abril 2020). |
El presente posicionamiento fue desarrollado para ofrecer recomendaciones inmediatas para el equipo multidisciplinario de atención a la disfagia durante la pandemia. Los autores incluyeron recomendaciones relacionadas con el uso de EPP, al igual que sobre diagnóstico, tratamiento y rehabilitación de la disfagia orofaríngea y esofágica, para reducir el riesgo de contagio y diseminación del virus en el ambiente. Estas recomendaciones están basadas en experiencia clínica, dado que, la evidencia científica es actualmente limitada y el desarrollo del conocimiento sobre la pandemia será una experiencia de aprendizaje continuo.
La publicación de experiencia clínica internacional, utilizando el método científico, nos permitirá conocer más sobre la evolución de pacientes que presenten secuelas de haber tenido infección de COVID-19.
ReconocimientosAgradecimientos especiales para Adrián Castillo-Allendes, Francisco Contreras-Ruston, Lady Cantor, Juliana Codino, Marco Guzmán, Celina Malebrán, Axel Pavez, Thays Vaiano, Fabiana Wilder y Mara Behlau, autores del artículo, «Terapia de voz en el contexto de la pandemia COVID-19»; recomendaciones para la práctica clínica que fueron la fuente de inspiración y motivación para el presente artículo de la Sociedad Latinoamericana de la Disfagia (SLAD). También queremos agradecer a los miembros del comité científico de la SLAD de diferentes países. Gratitud especial para Ioko Inamoto (Japón), Pere Clavé (España) y Luis F. Riquelme (Estados Unidos) por su retroalimentación experta para este documento. El presente artículo es un tributo póstumo a todos aquellos que han fallecido en el curso de llevar a cabo sus labores profesionales, especialmente a los profesionales de la salud multidisciplinarios de Latinoamérica por su dedicación, vocación, valentía y sacrificio.
Nota para consideraciones especialesTanto en la disfagia orofaríngea como esofágica, si existen estudios negativos en el algoritmo de diagnóstico, se debe descartar la posibilidad de enfermedad por reflujo gastroesofágico como una condición, ya sea por medio de una prueba terapéutica y/o un estudio de monitoreo de pH71,72 y también se deben realizar biopsias de la mucosa esofágica en pacientes con disfagia, para descartar esofagitis eosinofílica73,74. Cuando los estudios complementarios son normales, considerar la posibilidad de disfagia funcional (tras la exclusión de globus, xerostomía, odinofagia)75,76.
FinanciamientoEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesCarlos Manzano, Rodrigo Tobar-Fredes, Deborah Salle Levy, Rui Imamura, Rodrigo Morales Fernández, Liz Ojeda Peña, David Parra Reyes, Patricia Santoro, Valeria Tona, Omar Edel Trujillo Benavides, Miguel Vargas García y Ana Maria Furkima declaran que no tienen conflicto de intereses. Mónica Rocío Zavala Solares ha dado conferencias en Medtronic.
No solo los pacientes infectados con SARS-CoV-2 necesitan atención. Al tiempo que la pandemia continúa, muchas instituciones y sociedades médicas han sugerido posponer la atención médica no urgente, lo cual ha llevado a una marcada reducción en la atención a pacientes ambulatorios10-16. Como resultado de esto, el diagnóstico y tratamiento de otras enfermedades progresivas relacionadas a COVID-19 han sido retrasados, lo que ha causado un impacto en la morbilidad, mortalidad y costos de tratamiento para dichos pacientes17-19. Conforme la curva de la incidencia mejore, se deberá considerar retomar la atención de pacientes electivos considerando los desafíos relacionados a la seguridad de los pacientes y de los profesionales del cuidado de la salud (PCS), así como de la disponibilidad de equipo personal de protección (EPP).