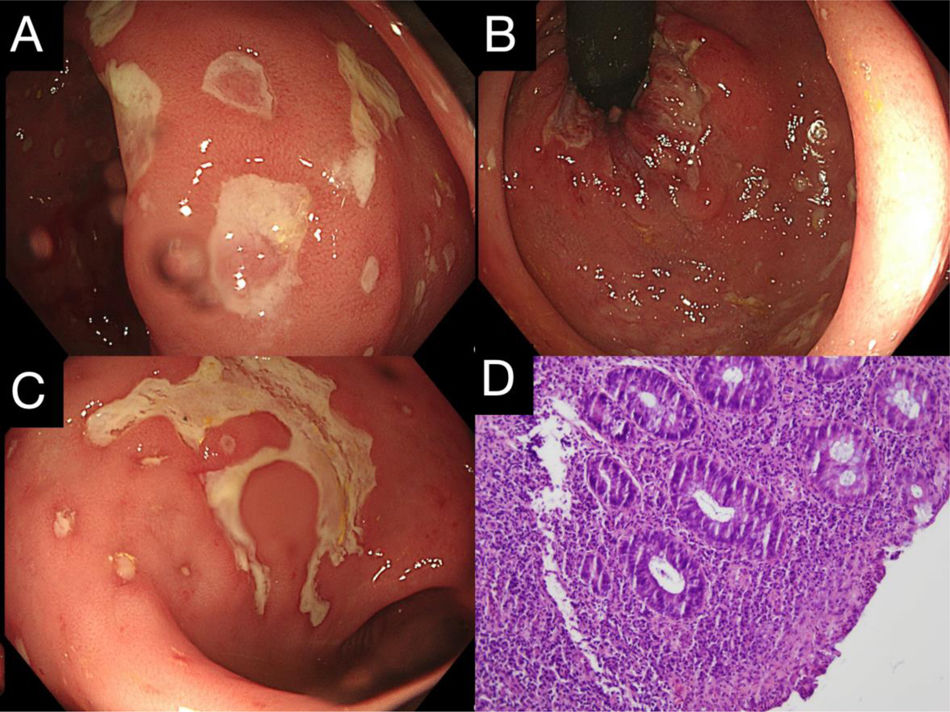
Presentamos el caso de un varón de 36 años, con antecedentes de infección por VIH en seguimiento y lúes tratada en 2018, y que mantiene relaciones sexuales con otros hombres (HSH). Presenta una historia de un mes de evolución de dolor anal y rectorragia de pequeña cuantía tras las deposiciones, en algunos casos acompañado de urgencia defecatoria. Se realiza colonoscopia observándose los últimos 10cm de recto con eritema basal y úlceras con delimitado geográfico cubiertas por fibrina de varios tamaños (figs. 1A y B), siendo la de mayor longitud de 7mm (fig. 1C). Dado los hallazgos de la colonoscopia y la sospecha de proceso infeccioso por infección de transmisión sexual (ITS), se toman biopsias para anatomía patológica y muestras para microbiología, que confirma ITS con ADN positivo, por técnica de PCR, para Chlamydia trachomatis en biopsia de úlcera rectal (fig. 1D) y serología con IgM e IgA positivos para dicho agente. El resultado de la anatomía patológica fue de mucosa intestinal con inflamación crónica activa y fragmentos de tejido de granulación con estudio inmunohistoquímico de citomegalovirus y herpes simple negativo. Ante el diagnóstico de proctitis por linfogranuloma venéreo, se inició antibioticoterapia con doxiciclina 100mg/cada 12h/durante 21 días, pauta antibiótica de elección para el tratamiento de dicha infección.
El diagnóstico óptico diferencial de las proctitis puede suponer un reto para el endoscopista. En las últimas décadas, la incidencia de las ITS ha ido en aumento, representando un porcentaje significativo de los casos de proctitis1. Sus manifestaciones clínicas y hallazgos endoscópicos pueden ser similares a los de otras causas infecciosas e inflamatorias, por lo que es necesario incluirlas dentro de las opciones diagnósticas2,3.
La proctitis por Chlamydia trachomatis puede ser causada por distintos serotipos. Mientras que los serotipos D-K suelen producir infecciones superficiales y asintomáticas, los serotipos LGV provocan infecciones invasivas con inflamación grave y síntomas sistémicos. Clínicamente, el linfogranuloma venéreo progresa en fases, comenzando con úlceras genitales o rectales indoloras que desaparecen espontáneamente, seguidas de linfadenopatías dolorosas y síntomas como dolor rectal y tenesmo1. Endoscópicamente, se observan inflamación de la mucosa, ulceraciones y exudado mucopurulento, similares a otras proctitis. Por ello, el diagnóstico debe basarse en la sospecha clínica, los hallazgos endoscópicos y pruebas microbiológicas como la PCR para Chlamydia trachomatis. Un tratamiento antibiótico oportuno es clave para evitar complicaciones, y la educación sobre ITS y el estudio de contactos son esenciales para su prevención4.
FinanciaciónEste estudio no recibió financiación específica de agencias del sector público, comercial o sin fines de lucro.
Consideraciones éticasEste artículo se adhiere a las directrices éticas de la Declaración de Helsinki. El acceso al historial médico del paciente fue realizado exclusivamente por los investigadores involucrados en el artículo. La información se recopiló de forma confidencial. Los autores declaran que han obtenido el consentimiento informado del paciente para la publicación de este caso.
Inteligencia artificialLos autores declaran no utilizar inteligencia artificial (IA) ni ninguna tecnología asistida por la misma en la preparación del artículo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.