La dieta baja en FODMAP elimina hidratos de carbono y alcoholes fermentables porque éstos no son absorbidos por el intestino pero son fermentados por la microbiota provocando distensión y flatulencia.
ObjetivoEvaluar la respuesta clínica en pacientes con síndrome de intestino irritable (SII) en sus diferentes variantes clínicas a la dieta baja en FODMAP.
Materiales y métodosSe incluyó a pacientes de la consulta de Gastroenterología, con diagnóstico de SII sobre la base de los criterios de Roma III en 2014, que fueron manejados por 21 días con dieta baja en FODMAP, evaluando la respuesta de los síntomas de dolor abdominal, distensión, flatulencia y forma de las evacuaciones pre y posdieta con escala visual análoga, escala de Bristol y la satisfacción global. Los resultados fueron analizados con promedios, IC del 95% y t de Student.
ResultadosSe incluyó a 31 pacientes, 87% mujeres. Edad promedio (46.48). La distribución fue: SII-E 64.5%, SII-D 22.6% y SII-M 12.9%. La puntuación para dolor fue 6.0 (IC del 95% 5.04-6.96) y posdieta fue 2.77 (IC del 95% 1.60-3.95) (p < 0.001). Para distensión fue 7.10 (IC del 95% 6.13-8.06) y posdieta 4.19 (IC del 95% 2.95-5.44) (p< 0.001). Para flatulencia 5.94 (IC del 95% 4.79-7.08) y posdieta 3.06 (IC del 95% 1.99-4.14) (p< 0.001). La escala de Bristol predieta fue 3.68 (IC del 95% 3.14-4.22) y posdieta 4.10 (IC del 95% 3.66-4.54) (p = 0.1). El porcentaje de satisfacción fue del 70.9%.
ConclusionesEn este primer estudio en población mexicana con SII se observó mejoría significativa de los principales síntomas incluyendo dolor, distensión y flatulencia tras una dieta baja FODMAP.
The low FODMAP diet eliminates carbohydrates and fermentable alcohols because they are not absorbed by the intestine, but are fermented by the microbiota, causing bloating and flatulence.
AimsTo evaluate the clinical response to the low FODMAP diet in patients with the different clinical subtypes of irritable bowel syndrome (IBS).
Materials and methodsPatients attended to at the Gastroenterology Department in 2014 that were diagnosed with IBS based on the Rome III criteria were included in the study. They were managed with a low FODMAP diet for 21 days and their response to the symptoms of abdominal pain, bloating, flatulence, and stool form pre and post-diet were evaluated through the visual analogue scale, Bristol scale, and patient overall satisfaction. The results were analyzed by means, 95% CI, and the Student's t test.
ResultsOf the 31 patients included in the study, 87% were women and the mean age was 46.48 years. Distribution was: IBS-C 64.5%, IBS-D 22.6%, and IBS-M 12.9%. The score for pain was 6.0 (95% CI 5.04-6.96) and the post-diet score was 2.77 (95% CI 1.60-3.95) (P<.001). The score for bloating was 7.10 (95% CI 6.13-8.06) and the post-diet score was 4.19 (95% CI 2.95-5.44) (P<.001). The score for flatulence was 5.94 (95% CI 4.79-7.08) and the post-diet score was 3.06 (IC95% 1.99-4.14) (P<.001). The pre-diet Bristol Scale result was 3.68 (95% CI 3.14-4.22) and the post-diet result was 4.10 (95% CI 3.66-4.54) (P=.1). The satisfaction percentage was 70.9%.
ConclusionsIn this first study on a Mexican population with IBS, there was significant improvement of the main symptoms, including pain, bloating, and flatulence after treatment with a low FODMAP diet.
Aunque muchos pacientes con síndrome de intestino irritable (SII) creen que la dieta es parte importante del tratamiento y se ha obtenido cierto éxito con cambios empíricos en la misma, solo recientemente se ha investigado el efecto de ciertas modificaciones dietéticas específicas en el tratamiento1.
Los FODMAP incluyen hidratos de carbono de cadena corta, como la fructosa y la lactosa, fructo y galactooligosacáridos, como fructanos y galactanos, y alcoholes polihídricos, como sorbitol y manitol. El término fructanos incluye hidratos de carbono con cadenas mayores de 10 carbonos llamadas inulinas2.
La dieta baja en FODMAP excluye fructanos, oligosacáridos, disacáridos, monosacáridos y polioles fermentables3.
El conocimiento actual es que estos hidratos de carbono son pobremente absorbidos en el intestino delgado y alcanzan el colon, donde son fermentados produciendo gas y distensión. El mecanismo por el que estos producen síntomas es debido a la distensión por su efecto osmótico y su rápida fermentación principalmente a hidrógeno4.
Los pacientes con trastornos funcionales digestivos suelen presentar molestias relacionadas con la presencia de exceso de gas intestinal, manifestándose principalmente como distensión abdominal y flatulencia5.
La dieta baja en FODMAP ha demostrado en estudios recientes su eficacia para el tratamiento de pacientes con SII1,4-12; sin embargo, no existen estudios que investiguen la eficacia de este abordaje en pacientes mexicanos con esta patología.
El objetivo de este estudio es evaluar la respuesta clínica de la dieta baja en FODMAP en un grupo de población mexicana con diagnóstico de SII en cualquiera de sus variantes clínicas.
Material y métodosSe llevó a cabo un estudio clínico, prospectivo, longitudinal, comparativo, experimental. Se incluyó a pacientes con diagnóstico de SII usando los criterios de Roma III en cualquiera de sus variantes: estreñimiento, diarrea o mixto, evaluados en la consulta externa de Gastroenterología del Hospital Juárez de México, de marzo a junio del 2014. Se les manejó durante un periodo de 21 días con una dieta baja en FODMAP (< 0.50 g por comida), la cual se basó en las recomendaciones para la misma expuestas en la literatura relacionada. Se compararon los síntomas y la forma de las evacuaciones antes y después de la dieta, y se evaluó la satisfacción global al final del tratamiento. Los síntomas evaluados fueron dolor abdominal, distensión abdominal y flatulencia mediante una escala visual análoga (EVA) que calificaba la severidad de los síntomas de 0 a 10. La forma de las evacuaciones se evaluó mediante la aplicación de la escala de Bristol (EB) (forma del 1-7). La satisfacción global del paciente se evaluó mediante la escala de satisfacción global (ESG) de 5 opciones (completamente satisfecho, moderadamente satisfecho, ligeramente satisfecho, ni satisfecho ni insatisfecho, ligeramente insatisfecho).
Los pacientes eran captados en una visita inicial, en la cual se registraba un día de su dieta habitual. Eran citados una vez a la semana los viernes durante las 2 semanas previas al inicio de la dieta baja en FODMAP para valorar la EVA y la EB basales. Posteriormente, en la visita de la segunda semana se les entregaba una dieta por escrito (tabla 1) en la que se incluían los alimentos prohibidos durante el período de prueba de 21 días. Se le pedía al paciente que registrará de forma escrita su menú diario, el cual era evaluado por el investigador en las entrevistas de control.
Alimentos prohibidos en dieta baja en FODMAP
| Fructosa | Lactosa | Oligosacáridos | Polioles | |
|---|---|---|---|---|
| Frutas | Manzanas, peras, sandía, mango, pasas | Manzanas, pera, cerezas, duraznos, ciruelas, leche de coco, sandía | ||
| Vegetales | Cebolla, ajo, espárragos, coles de Bruselas, brócoli, col | Aguacate, calabaza, calabacita, hongos, coliflor | ||
| Lácteos | Leche entera, helados, yogur, quesos suaves o quesos frescos | |||
| Granos y legumbres | Trigo, centeno, frijol, haba, garbanzo, lentejas | |||
| Endulzantes | Miel, jarabe de maíz o de fructosa | Sorbitol, manitol (bebidas light) |
El control de la respuesta clínica a la dieta era valorado una vez a la semana durante las 3 semanas del tratamiento para que el paciente llenará en presencia del investigador la EVA y la EB; además, se registraba la dieta consumida cada semana. La última semana del tratamiento en la cita se valoraba de forma adicional la ESG del paciente.
Se contempló la EVA para los 3 síntomas a evaluar, así como la EB para la forma de las evacuaciones como variables numéricas continuas. Se analizó el promedio como medida de tendencia central. Para el análisis de la diferencia entre la medición antes del inicio de la dieta y 21 días después de la aplicación de la dieta baja en FODMAP se utilizó el IC del 95% para variables numéricas y la prueba de la t de Student para muestras pareadas de una sola tendencia. Ambos cálculos fueron realizados con el programa de Excel para Mac 2010.
ResultadosSe incluyó en el estudio a 31 pacientes, con predominio del género femenino (87%). La edad promedio fue 46.4 años (rango 22-77). Hubo predominio de pacientes con SII-E con 20 pacientes (64.5%), seguido de SII-D 7 pacientes (22.6%) y SII-M 4 pacientes (12.9%) (tabla 2). Los pacientes incluidos presentaban un índice de masa corporal promedio de 23.81kg/m2 (19.1-29.9kg/m2), peso promedio de 59.96kg (49-85 kg) y talla promedio de 1.53m (1.50-1.75m). La ingesta calórica promedio habitual excedía las 2,800kcal. Los pacientes consumían una dieta habitual alta de hidratos de carbono, harinas y lácteos que incluían alimentos como frutas, jugos y bebidas azucaradas, ingesta de lácteos al menos 2 veces al día e ingesta de harinas al menos 3 veces al día; con una ingesta promedio de FODMAP>300g al día.
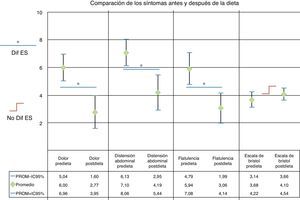
El puntaje promedio de dolor abdominal antes de la dieta baja en FODMAP fue de 6 (IC del 95% 5.04-6.96), posterior a la dieta fue de 2.77 (IC del 95% 1.6-3.95) (p< 0.001) (fig. 1). Se observó una mejoría estadísticamente significativa en los puntajes de distensión abdominal (7.10 [IC del 95% 6.13-8.06] a 4.19 [IC del 95% 2.95-5.44] [p< 0.001]) (fig. 1) y flatulencia (5.94 [IC del 95% 4.79-7.08] 3.06 [IC del 95% 1.99-4.14] [p< 0.001]) (fig. 1). La EB promedio obtenida antes de la dieta baja en FODMAP fue de 3.68 unidades (IC del 95% 3.14-4.22), posterior a la dieta baja en FODMAP fue de 4.10 (IC del 95% 3.66-4.54), resultando en una ligera mejoría en la forma de las evacuaciones sin haber diferencia estadísticamente significativa (p = 0.1) (fig. 1).
Gráfica que muestra el cambio en el dolor abdominal, distensión abdominal, flatulencia y características de las evacuaciones de acuerdo a la escala de Bristol evaluadas con una escala visual análoga de 10 unidades antes y 21 días después de una dieta baja en FODMAPS.
IC del 95%: intervalo de confianza del 95%; NO Dif ES: no diferencia estadísticamente significativa; Prom: promedio.
* Dif ES: diferencia estadísticamente significativo p<0.001.
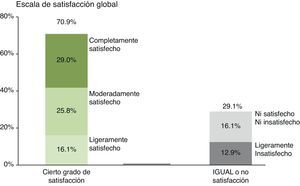
En la evaluación de satisfacción global después de la dieta baja en FODMAP se observó que el 70.9% de los pacientes obtuvieron algún grado de satisfacción; de los cuales el 16.1% reportó estar ligeramente satisfecho, el 25.8% moderadamente satisfecho y el 29.0% completamente satisfecho. Del 29.1% que no reportaron satisfacción posterior a la aplicación de la dieta baja en FODMAP, el 16.1% se reportó sin cambios (no satisfacción ni insatisfacción) y el 12.9% evaluó como insatisfactorio el tratamiento. (fig. 2).
Gráfica que muestra el grado de satisfacción global en sus síntomas digestivos posterior a 21 días de aplicar una dieta baja en FODMAP evaluada con una escala de 5 puntos (5, completamente satisfecho; 4, moderadamente satisfecho; 3, ligeramente satisfecho; 2, ni satisfecho ni insatisfecho; 1, ligeramente insatisfecho).
El presente estudio buscó evaluar la respuesta clínica en pacientes mexicanos de los síntomas más comúnmente referidos en el SII (dolor abdominal, distensión abdominal, flatulencia, alteraciones en la forma de las evacuaciones) al ser tratados con una dieta baja en FODMAP.
Aunque el SII es una de las condiciones a las que se enfrenta el gastroenterólogo con mayor frecuencia en la práctica diaria (con una incidencia mundial entre el 10 y el 20% y una incidencia en México en diferentes estudios del 16 al 35%)13,14, el tratamiento continua sin ser satisfactorio4.
Un número importante de pacientes refiere que algunos alimentos son detonadores de síntomas como dolor, distensión y flatulencia; sin embargo, los tratamientos enfocados en la dieta no constituyen una parte central de la terapia principalmente por la falta de evidencias que apoyen que la exclusión o reducción de algún alimento provoque mejoría4.
En años recientes se ha centrado la atención en diversas modificaciones en la dieta de estos pacientes, siendo una de las que ha mostrado más eficacia la dieta baja en fructanos, oligosacáridos, disacáridos, monosacáridos y polioles fermentables (dieta baja en FODMAP).
El primer estudio que mostró el beneficio de este abordaje dietético fue un estudio retrospectivo realizado en pacientes seleccionados con SII y malabsorción de fructosa y fructanos. Este fue seguido por un estudio aleatorizado, doble ciego, con un reto posterior usando fructosa y fructanos, solos o en combinación en los pacientes que habían respondido a la dieta. Los síntomas se reprodujeron en 4 de 5 participantes con la reintroducción de fructanos y en uno de 5 participantes en el grupo placebo. Los síntomas fueron dependientes de la dosis y los efectos de fructosa y fructanos fueron sinérgicos1. En un estudio reciente en Australia de Halmos et al.4, controlado y cruzado, de 30 pacientes con SII se encontró que la dieta baja en FODMAP disminuía eficazmente los síntomas funcionales digestivos al compararla con una dieta típica australiana. En otro estudio de Azpiroz et al.5, en el que se evaluó la respuesta a una dieta baja en FODMAP en pacientes con flatulencia, se encontró una mejoría significativa con una reducción de la misma al compararla con la dieta mediterránea estándar, reportando beneficios inmediatos en los ámbitos digestivos, cognitivos y emocionales del paciente. Un estudio de De Roest et al. en el que se comparó la respuesta de síntomas como dolor abdominal y flatulencia se encontró una respuesta del 76% en todas las variables estudiadas9.
En nuestro estudio observamos una mejoría significativa de los síntomas más frecuentes en SII como dolor, distensión abdominal y flatulencias, con una satisfacción global del paciente del 70.9%. Estos resultados son acordes con los reportados en la literatura actual. Sin embargo, al evaluar la consistencia de las evacuaciones, no encontramos ninguna mejoría significativa posterior al tratamiento, por lo que no recomendamos utilizar este abordaje si el objetivo es la mejoría de la forma de las evacuaciones valoradas mediante la EB reportada por el paciente.
Dentro de las fortalezas del presente estudio es que fue realizado en un hospital de concentración donde se atiende a pacientes de diferentes zonas geográficas de la República (principalmente Distrito Federal, Estado de México, Estado de Hidalgo, Estado de Oaxaca), por lo que la población atendida es más representativa de la población mexicana; sin embargo, es importante realizar un estudio con una muestra más amplia y que incluya otras áreas de la República para confirmar nuestros hallazgos.
Este es el primer estudio con dieta baja en FODMAP realizado en población mexicana que demuestra que este abordaje terapéutico parece ser útil en nuestro medio para el tratamiento de los síntomas de SII relacionados con dolor o incomodidad pero no para aquellos asociados a cambios en el hábito intestinal.
En conclusión, el abordaje terapéutico basado en una dieta baja en FODMAP en población mexicana es efectivo para el manejo del dolor abdominal, distensión y flatulencias asociadas al SII.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciamientoNo se recibió patrocinio de ningún tipo para llevar a cabo este estudio.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Véase contenido relacionado en DOI: http://dx.doi.org/10.1016/j.rgmx.2015.07.002, Schmulson M. ¿Una dieta baja en FODMAP mejora los síntomas en pacientes mexicanos con SII? Rev Gastroenterol Méx. 2015;80(3):177–9.