La presencia de lesiones polipoides de tipo adenomatoso papilar en el conducto colédoco es poco frecuente, y los casos reportados en la literatura se asocian a quistes de colédoco1,2. Ya que ambas entidades son consideradas condiciones premalignas, se debe efectuar su resección. Habitualmente se opta por la resolución quirúrgica, y hay escasos reportes de manejo endoscópico1. Por otro lado, el hematoma subcapsular hepático y la laceración de la cápsula de Glisson son complicaciones infrecuentes de la colangiopancreatografía retrógrada endoscópica (CPRE)3–6. Reportamos un caso de adenoma de colédoco distal, no asociado a quiste de vía biliar, resuelto mediante polipectomía endoscópica, complicado con hematoma hepático subcapsular y laceración de la cápsula de Glisson.
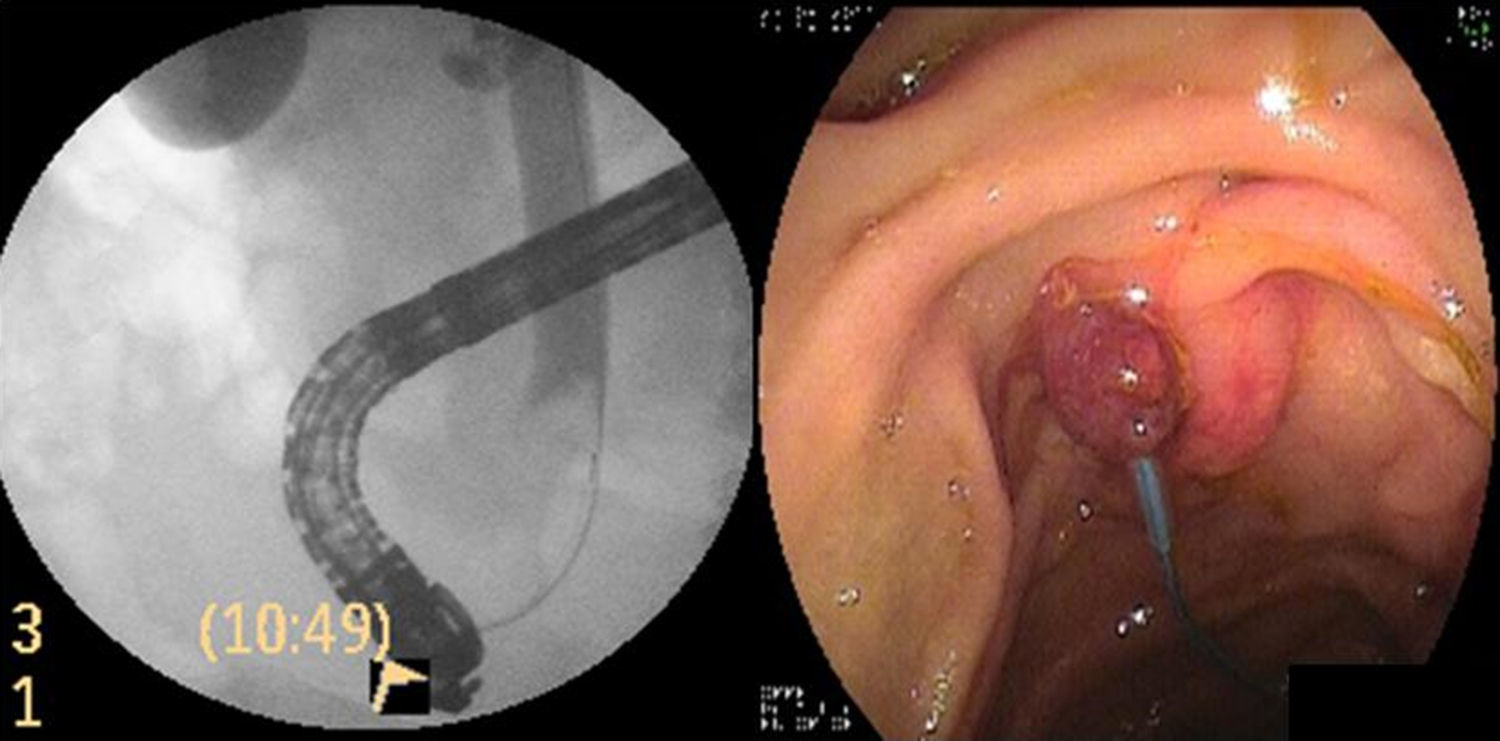
Paciente varón de 78 años con antecedentes de fibrilación auricular crónica y reemplazo valvular mitral, en tratamiento con anticoagulante (acenocumarol), que consulta por ictericia indolora de 3 semanas de evolución, y laboratorio con patrón de colestasis. La ecografía abdominal evidencia dilatación del colédoco proximal con imagen endoluminal en colédoco distal. En la colangiografía se observa una imagen negativa a nivel del colédoco distal (fig. 1). Se realiza esfinteropapilotomía, y con balón extractor se exterioriza una lesión pediculada de 12mm, con patrón mucoso Kudo tipo III (compatible con adenoma), que se biopsia. Se decide colocación de stent biliar plástico de 10Fr, para asegurar el drenaje y definir la conducta terapéutica. La anatomía patológica informa de adenoma papilar con displasia de bajo grado. El paciente evoluciona con mejoría de la colestasis.
Debido a las comorbilidades antes mencionadas se opta por la realización de un tratamiento endoscópico. Se suspende la medicación anticoagulante.
Durante el procedimiento, se canula la vía biliar con guía hidrofílica, y se evidencia migración proximal del stent plástico, que se retira con canastilla de Dormia. Se exterioriza la lesión polipoidea con balón extractor, se enlaza el pedículo con Endoloop® (Boston Scientific, Massachusetts, EE.UU.) y se realiza polipectomía con asa diatérmica (corriente de coagulación) (fig. 1).
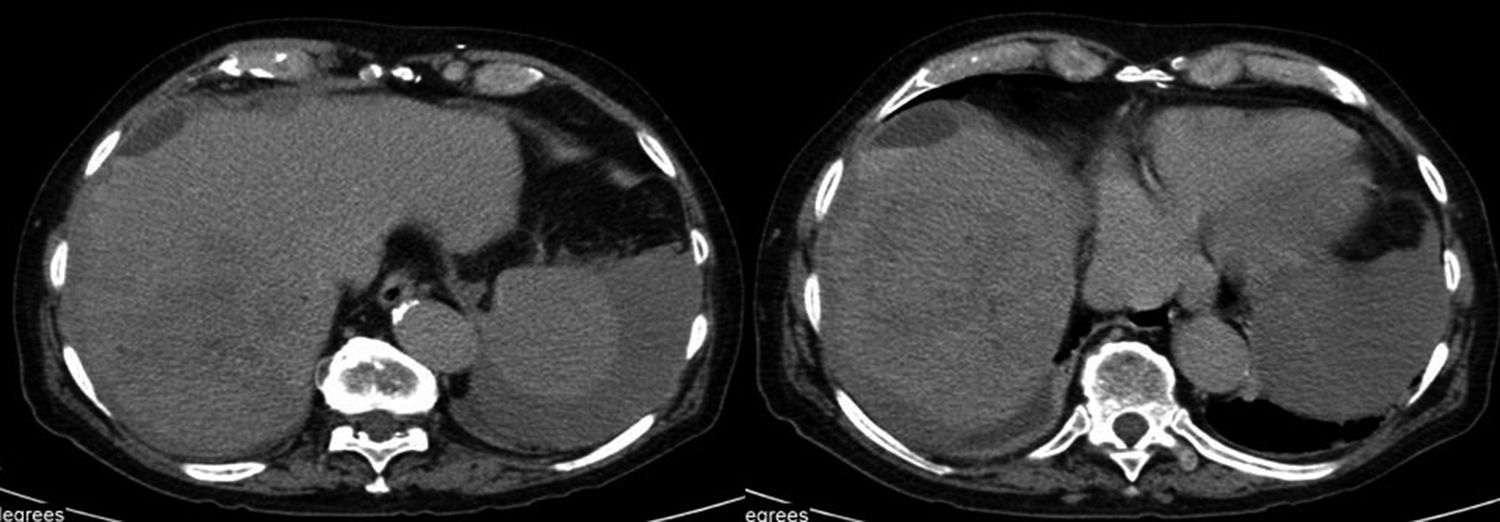
Una hora después de la endoscopia, el paciente refiere escalofríos, dolor abdominal en hipocondrio derecho y omalgia homolateral de intensidad progresiva. Posteriormente evoluciona con hipotensión, inestabilidad hemodinámica y disminución de 11 puntos en el hematocrito. Se realiza tomografía axial computarizada de abdomen, que evidencia hemoperitoneo y hematoma subcapsular hepático (fig. 2). Se interviene quirúrgicamente, confirmando los hallazgos de la tomografía, y evidenciando, además, laceración de la cápsula de Glisson con sangrado difuso. Se logra hemostasia mediante técnica de packing hepático. El paciente ingresa a la unidad de terapia intensiva, respondiendo satisfactoriamente y externándose a los 10 días.
La anatomía patológica de la resección del tumor de vía biliar informa de adenoma papilar con displasia de bajo grado y pedículo libre de lesión.
El paciente evolucionó sin recurrencia de la enfermedad, ni colestasis durante los 12 meses de control posterior a la resección.
Las neoplasias benignas de la vía biliar son entidades raras, representando el 6% de todos los tumores. Se clasifican en adenomas, papilomas, mioblastomas, adenomiomas, fibromas, leiomiomas, neurinomas y hamartomas. En una revisión de 84 casos, el 48% fueron papilomas y el 46% adenomas7. En otro reporte de 30 casos, el 86% eran adenomas o papilomas8. Se debe realizar diagnóstico diferencial con litiasis coledociana, colangiocarcinoma, ampuloma y tumor de páncreas. La resolución quirúrgica es la primera línea de tratamiento en esta entidad, dada su asociación a quistes de vía biliar y la condición premaligna de ambas. La técnica quirúrgica reportada en la mayoría de los casos es la duodenopancreatectomía cefálica. Existen pocos reportes en la bibliografía de resolución endoscópica9,10. En nuestro paciente, debido a la falta de asociación con quiste de vía biliar y las múltiples comorbilidades, se optó por el tratamiento endoscópico.
Creemos que la cirugía debe continuar siendo el manejo de primera línea, si la condición médica general lo permite, y podría optarse por el manejo endoscópico en los pocos pacientes en que se asegura, mediante imágenes previas, la ausencia de quiste de colédoco.
El hematoma subcapsular hepático es una complicación rara de la colangiografía endoscópica, siendo aún menos frecuente la laceración hepática. Algunos adjudican la causa del hematoma subcapsular a la punción accidental de la vía biliar intrahepática con el alambre guía3–6. En nuestro caso se utilizó el alambre guía durante la canulación, pero también se realizó el procedimiento de extracción de la prótesis migrada en sentido proximal con una canastilla de Dormia. Pensamos que estas maniobras pudieron haber causado el trauma del parénquima hepático y de la cápsula de Glisson. Si bien el paciente recibía tratamiento anticoagulante, este había sido debidamente interrumpido, y el valor de coagulación era normal al momento de la endoscopia. La mayoría de los pacientes evolucionan favorablemente con medidas generales, antibioticoterapia y control hemodinámico estrecho; solo algunos requieren cirugía, drenaje percutáneo o embolización arterial. En nuestro caso, debido a la inestabilidad hemodinámica y a la laceración de la cápsula hepática, se decidió el abordaje quirúrgico.
Se debe sospechar de este tipo de complicaciones en pacientes que refieren dolor abdominal, omalgia derecha e inestabilidad hemodinámica posterior a la CPRE.
FinanciamientoNo se recibió patrocinio de ningún tipo para llevar a cabo este artículo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.