¿ Introducción
La obesidad es sin duda una de las enfermedades que ha afectado a un mayor número de individuos en los últimos años. La Organización Mundial de la Salud calculó que en 2005 existían al menos 400 millones de obesos en el mundo.
De acuerdo con su magnitud, la obesidad se clasifica en diversos grados, entre los cuales se ha concedido especial importancia al más avanzado, es decir cuando el índice de masa corporal (IMC) se encuentra por arriba de 40 kg/m2, ya que además de afectar a los pacientes por el incremento de peso en sí, se acompaña de una alta frecuencia de enfermedades que repercuten de forma importante en la supervivencia y deterioran la calidad de vida.
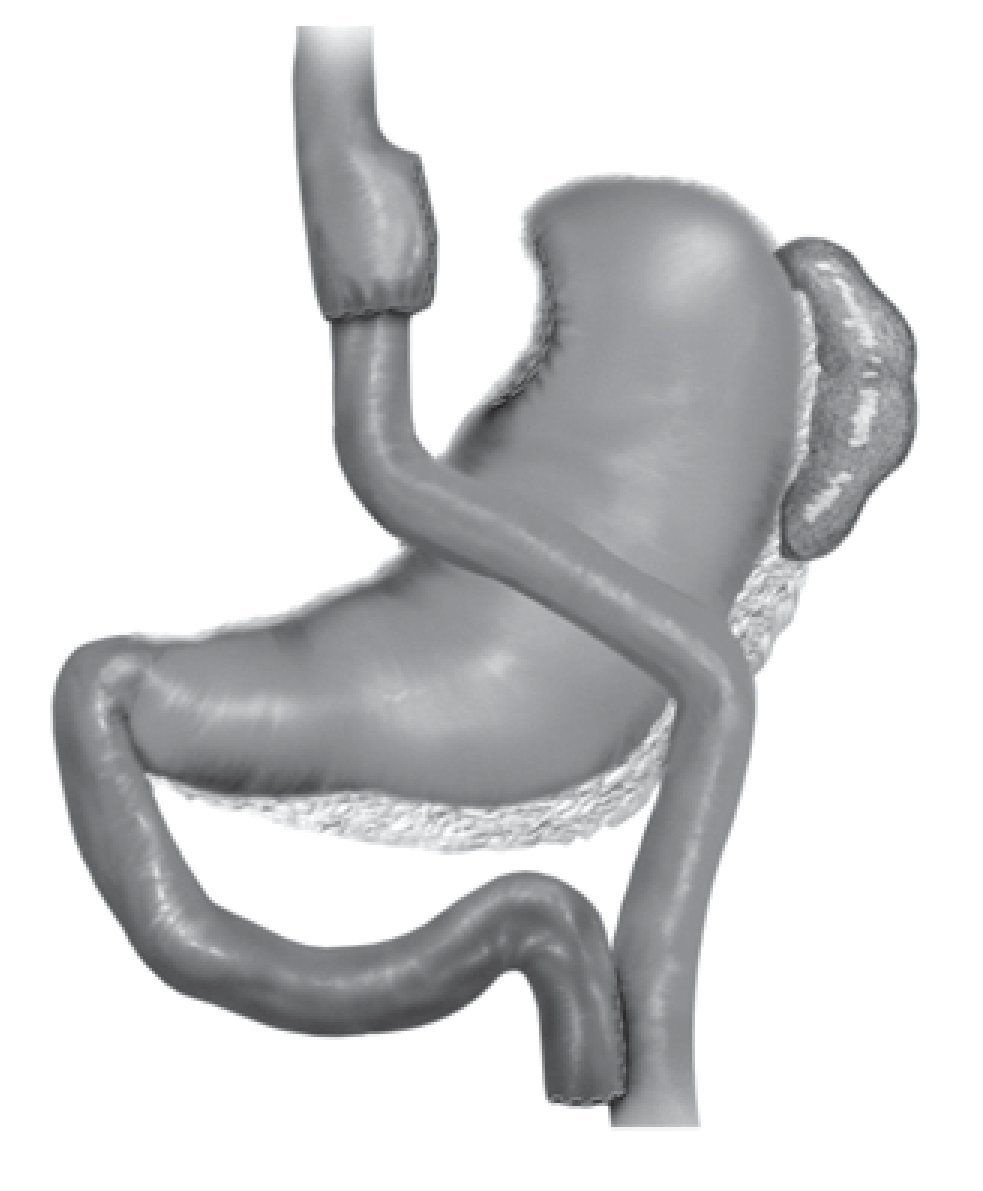
En la actualidad, se ha demostrado que la cirugía es la única forma duradera de tratamiento para los pacientes con obesidad mórbida; entre los procedimientos empleados en estos casos, la derivación gastroyeyunal en Y de Roux (DGY), también conocida como bypass gástrico (Figura 1), es sin duda el que ha demostrado un mejor balance riesgo-beneficio.1-3
¿ Figura 1.Esquema de la DGY.
Como cualquier procedimiento quirúrgico, la DGY no está exenta de complicaciones. Tomando en cuenta la frecuencia creciente con la que los cirujanos alrededor del mundo han adoptado este procedimiento y ante la posibilidad de atender pacientes con problemas derivados de la intervención, es muy importante estar familiarizado con sus riesgos y complicaciones.
¿ Complicaciones tempranas
Las complicaciones que pueden ocurrir después de una DGY pueden dividirse en técnicas y no técnicas. Estas últimas se relacionan más con la obesidad que con el tipo de procedimiento practicado e incluyen atelectasias, neumonía, tromboflebitis y tromboembolia pulmonar.
Las complicaciones técnicas más importantes son fuga de la gastroyeyunoanastomosis y hemorragia gastrointestinal; a continuación se describen ambas.
1. Fuga de anastomosis
Una las principales causas de mortalidad tras la realización de una DGY es la sepsis abdominal secundaria a fuga en la línea de grapas del reservorio gástrico o en la anastomosis gastroyeyunal. La frecuencia varía entre 0.5 y 5.6% en las diferentes series4 y la complicación puede deberse a error técnico, falla de la engrapadora o isquemia secundaria al desarrollo de inflamación intensa en el área de sección. Tomando en cuenta las repercusiones potenciales de esta complicación, es muy importante estar familiarizado con las manifestaciones clínicas que permitan un diagnóstico y tratamiento precoces.
La presentación clínica de las fugas es similar a la de una infección intraabdominal, con un cuadro poco específico, a lo que sin duda contribuyen la obesidad y las múltiples comorbilidades exhibidas por los pacientes.5 Los síntomas van desde ansiedad y taquicardia hasta datos francos de sepsis. Aún cuando la fuga se identifique y se trate de forma temprana, la morbimortalidad asociada es alta.6
Se ha observado mayor incidencia de fugas tras la DGY laparoscópica comparada con la cirugía abierta. Asimismo, la frecuencia de fugas está relacionada con la curva de aprendizaje. Wittgrove y Clark informaron una incidencia de fuga de 3% en sus primeros 300 procedimientos laparoscópicos, en comparación con el 1% en sus últimos 200,7 patrón que ha sido reconocido por muchos otros grupos.
Los factores de riesgo para fugas anastomóticas y complicaciones identificadas en múltiples estudios, son exceso de peso, sexo masculino, comorbilidades múltiples, cirugía abdominal previa, y cirugía de revisión. En ésta, la incidencia de fugas se eleva a 13% y es mayor cuando una gastroplastia vertical fallida se convierte a un bypass gástrico.7
Una vez que se sospecha la presencia de una fuga, el diagnóstico puede corroborarse a través de un estudio radiológico con material hidrosoluble o una tomografía axial computarizada (TAC). El tratamiento consiste en asegurar un drenaje apropiado, suministrar un aporte adecuado de líquidos, administrar antibióticos, y proporcionar a los pacientes los elementos necesarios para evitar la desnutrición. La necesidad o no de una intervención para lograr estos objetivos, depende fundamentalmente de si los pacientes desarrollan datos de respuesta inflamatoria. Por ejemplo, en caso de controlar debidamente la fuga por el drenaje colocado de manera profiláctica durante la intervención y en ausencia de datos de sepsis, podrá proporcionarse nutrición parenteral o a través de gastrostomía percutánea. La colocación endoscópica de una prótesis en el sitio de la fuga puede lograr su sellado y permitir la vía oral en algunos pacientes.
La presencia de datos de sepsis y el control inadecuado de la fuga exigirán la práctica de una intervención. En caso de que se requiera laparotomía, será preciso efectuar lavado y aspirado de la colección, colocación de tubos de drenaje y realización de gastrostomía. La conveniencia de cerrar el orificio de la fuga es controvertida ya que los tejidos friables no retienen apropiadamente los puntos de sutura.
Como maniobras transoperatorias útiles para evaluar la integridad de las líneas de grapas y anastomosis, se reconocen la prueba de permeabilidad con azul de metileno, con aire/agua, y la realización de endoscopia intraoperatoria. Por otro lado, algunos cirujanos favorecen el uso de selladores de fibrina para reducir su incidencia. Un método simple, rápido y poco costoso para evaluar la integridad de la anastomosis al día siguiente de la intervención, es una serie esofagogástrica con material de contraste hidrosoluble. Si bien es cierto que las fugas pequeñas podrían pasar inadvertidas con este método, la mayoría son visibles y datos indirectos como derrame pleural, abundante aire libre en cavidad o dilatación del estómago excluido, pueden sugerir su presencia.
2. Hemorragia gastrointestinal
A pesar de los continuos refinamientos tecnológicos, la complicación más frecuente de la sutura mecánica es el sangrado. En una revisión que incluyó ocho estudios laparoscópicos y diez abiertos cuyo principal objetivo era analizar la frecuencia de sangrado en DGY, la complicación se presentó en 1.93% de los procedimientos laparoscópicos y 0.60% de los abiertos.8 Al tener significancia estadística la menor frecuencia de sangrado en procedimientos abiertos, se sugirió que la práctica de las anastomosis manuales podría ser una de las razones; asimismo, reforzar la línea de grapas con sutura fue más común en los procedimientos abiertos, por lo que para disminuir el riesgo de sangrado postoperatorio se ha recomendado emplear cubiertas de Goretex o pericardio de bovino para reforzar las grapas o realizar una revisión meticulosa de todas las líneas de grapas y ante la evidencia de sangrado, aunque sea escaso, reforzarlas con sutura.8
¿ Complicaciones tardías
A similitud de las complicaciones agudas, las crónicas pueden relacionarse con variaciones en los cambios anatómicos producidos durante la intervención o bien con la repercusión que éstos tienen cambios en la fisiología gastrointestinal. Por estar todos directamente relacionados con la realización de una DGY, analizaremos las cuatro complicaciones que se presentan con mayor frecuencia.
1. Estenosis de la anastomosis gastroyeyunalLa estenosis de la anastomosis gastroyeyunal es la complicación más frecuente luego de una DGY. Ocurre entre 3 y 12% de los pacientes, encontrándose incidencias tan altas como 27%.3
Los pacientes que desarrollan estenosis refieren intolerancia progresiva para la vía oral semanas después del procedimiento. Si no se diagnostica la estenosis en forma precoz, puede ocurrir vómito refractario, dolor abdominal e incluso deficiencias nutricionales.6
El mecanismo exacto que propicia la formación de estenosis no está claro. Algunos factores como el tabaquismo, la ingesta de substancias irritantes para la mucosa gástrica o el diámetro de la misma parecen ser de importancia; asimismo, la isquemia condicionada por la sutura o las grapas, la tensión en la anastomosis, el edema y la reacción a cuerpo extraño se han reconocido como factores potenciales.9 En cuanto a la técnica quirúrgica empleada, la anastomosis manual y la realizada con engrapadora lineal parecen tener la frecuencia más baja. Se ha identificado que las anastomosis que se realizan con engrapadora circular #25 condicionan menor frecuencia de estenosis que cuando se emplea una engrapadora circular de menor tamaño (#21).
Existen varias técnicas para tratar las estenosis gastroyeyunales. En la actualidad las dilataciones endoscópicas con balón constituyen el manejo estándar, siendo una forma de tratamiento segura y eficaz. Algunos pacientes pueden requerir múltiples dilataciones. Un riesgo potencial es la perforación, por lo que algunos endoscopistas apoyan la dilatación gradual y progresiva.3,10
2. Obstrucción intestinal
Es una complicación postoperatoria en cualquier cirugía abdominal; sin embargo, la frecuencia en las series iniciales de bypass laparoscópico fue francamente superior, lo cual probablemente esté en relación a la escasez de adherencias que ocurre en la cirugía laparoscópica y al hecho de que muchos cirujanos no consideraban necesario el cierre de los defectos que ocurren a nivel del mesenterio de la anastomosis yeyuno-yeyunal y el denominado espacio de Petersen. Así, la frecuencia informada oscila entre 1.3 y 11% y en su etiología, las hernias internas ocupan el primer lugar.
Generalmente se presentan a una media de seguimiento de 29 meses, después de una pérdida de peso de 45 a 68 kg o de IMC de 14.5 kg/m2. Si bien el cierre rutinario de los defectos ha reducido considerablemente su frecuencia, ésta no ha llegado a desaparecer. Probablemente la pérdida de grasa intraabdominal y mesentérica con la consecuente reapertura de las brechas, sea la causa de la formación de hernias internas.11
Existen al menos ocho signos radiológicos que hacen sospechar hernias internas en pacientes intervenidos de DGY en una TAC, los cuales son: 1) presencia de vasos mesentéricos en espiral, 2) asas intestinales agrupadas, 3) obstrucción intestinal con dilatación de asas y niveles hidroaéreos, 4) imagen de hongo formada por los vasos mesentéricos, 5) ojo de huracán, creado por grasa mesentérica rodeada por asas intestinales, 6) asa intestinal que pasa por detrás de la arteria mesentérica superior, 7) anastomosis yeyuno-yeyunal con lateralización derecha que sugiere torsión de la raíz mesentérica (ya que en la mayoría de las técnicas se realiza del lado izquierdo), y finalmente 8) presencia de crecimiento ganglionar como signo de obstrucción linfática por torsión mesentérica.
La mayoría de los cuadros de obstrucción son susceptibles de resolución laparoscópica y un punto de gran importancia es el diagnóstico oportuno para evitar progresión a isquemia y así reducir complicaciones.12,13
3. Deficiencias nutricionales
Las principales deficiencias que se deben prevenir en el paciente operado de DGY son las de hierro, vitamina B12, ácido fólico y calcio. En forma global, se reconoce que durante el seguimiento a cuatro años, puede existir alguna deficiencia con una frecuencia que alcanza 44%.
La deficiencia de vitamina B12 ocurre como consecuencia de la reducción en su absorción por una menor cantidad disponible de factor intrínseco, su prevalencia estimada es de 12 a 33%, y suele prevenirse con el uso de 350 ug/día. La deficiencia de folatos es menos común y es secundaria a la baja ingesta. A pesar de que el principal sitio de absorción es el intestino proximal, el organismo se adapta y desarrolla la capacidad de absorberlos más distalmente. Esta deficiencia se previene con la administración de multivitamínicos. La incidencia de anemia por deficiencia de hierro después de la DGY oscila entre 14 y 16%. En pacientes superobesos puede ser hasta de 52% al cabo de tres años de seguimiento. Los mecanismos propuestos para la deficiencia de hierro son la diminución en la absorción por la ausencia de ácido clorhídrico y la exclusión de las principales zonas de absorción como son el duodeno y yeyuno. La incidencia de anemia es más frecuente en mujeres en edad reproductiva. La administración de multivitamínicos en forma rutinaria después de la cirugía generalmente es suficiente; sin embargo, en ocasiones es necesario prescribir suplementos.
La fisiopatología del déficit del calcio y vitamina D es la malabsorción intestinal por las porciones de intestino puenteadas en este tipo de procedimiento (duodeno y yeyuno proximal). Sumado a esto, la malabsorción de grasas y vitaminas liposolubles (incluida la vitamina D) contribuye al déficit sistémico de calcio, con aumento en el recambio óseo y por ende, osteoporosis.
Los pacientes obesos o con sobrepeso frecuentemente cursan con niveles inferiores de 25(OH)D, probablemente por menor ingesta de leche fortificada con vitamina D, sedentarismo, disminución a la exposición solar, y secuestro de vitaminas liposolubles en los adipocitos, hallándose una relación inversamente proporcional entre la masa de tejido adiposo y los niveles de 25(OH)D. En algunos estudios se informa deficiencia de vitamina D hasta en 80% de los pacientes en el preoperatorio, lo cual hace mucho más pertinente su apropiado reemplazo.14,15
En pacientes con vómito persistente otra complicación nutricional asociada es la deficiencia de tiamina, la cual puede corregirse con el uso de multivitamínicos orales; no obstante, en casos de intolerancia a la vía oral puede precisarse suplementación intravenosa.
4. Dumping
La DGY tiene como base la exclusión gástrica con reconstrucción yeyunal, por lo que algunas de las complicaciones de la cirugía bariátrica son similares a las complicaciones ya conocidas de las gastrectomías. El síndrome de dumping fue descrito desde 1913 por Hertz correlacionando los síntomas con un vaciamiento acelerado del estómago. Ésta es una de las diez complicaciones más comunes sobre todo en los pacientes obesos con diabetes mellitus.16
El dumping se presenta tras la ingesta de alimentos ricos en carbohidratos y grasas, y se manifiesta como sensación de plenitud, diaforesis, astenia, malestar general y desvanecimiento.
Para diferenciar a los pacientes post-gastrectomía (por enfermedades pépticas) con o sin dumping, Sigstad desarrolló en 1970 unos criterios correlacionando la presencia de síntomas con el volumen plasmático; a mayor disminución en el volumen plasmático, mayor el índice determinado por el puntaje de síntomas. El valor por arriba del cual se establece el diagnóstico de dumping es 7.
Este puntaje incluye choque (+5), pérdida de la conciencia, síncope (+4), necesidad de acostarse o sentarse (+4), disnea (+3), cansancio (+3), sueño o visión borrosa (+3), taquicardia (+3), agitación (+2), vértigo (+2), cefalea (+1), sensación de calor o diaforesis con palidez (+1), náusea (+1), distensión abdominal con meteorismo (+1), borborigmo (+1), vómito (- 4), y eructos (-1).17
La frecuencia de dumping posterior a una DGY alcanza 44% en algunas series y aplicando el puntaje de Sigstad puede aumentar hasta 76%. En la mayoría de los casos se presenta en pacientes que insisten en la ingesta de alimentos hipercalóricos o ricos en carbohidratos, y los síntomas responden a medidas dietéticas que incluyen restricción alimentaria de carbohidratos y grasas. La gran variabilidad en la frecuencia de esta complicación puede deberse al uso de criterios diferentes o a la presencia de síntomas leves.
Se reconoce el dumping como un efecto colateral adyuvante para que el paciente limite la ingesta de alimentos hipercalóricos; la ganancia de peso dos o tres años después de la cirugía ha sido menor en quienes presentan este tipo de sintomatología.17
En la mayoría de los casos el dumping no limita la vida ni la función, por lo que con muy escasa frecuencia se reporta en la literatura el desmantelamiento de una DGY por dumping incapacitante. La evolución del síndrome es muy variable y depende de la adaptación del organismo. Algunos autores aseguran que con el tiempo sobreviene la mejoría o desaparición de los síntomas en prácticamente todos los pacientes.17
Correspondencia: Dr. Miguel F. Herrera.
Departamento de Cirugía. Servicio de Cirugía Endocrina y Laparoscopia Avanzada. Vasco de Quiroga 15
Col. Sección XVI CP 14000 México, D. F.
Tel. (55) 5487 0900, extensión 2144 Fax (55) 5573 0778.
Correo electrónico: miguel.herrerah@quetzal.innsz.mx