¿ Introducción
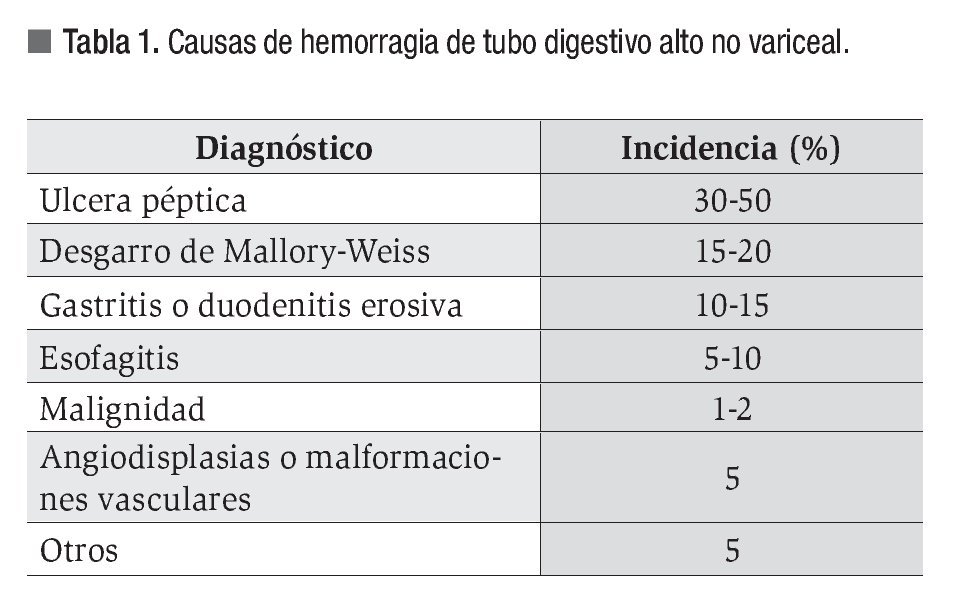
La hemorragia de tubo digestivo alto de origen no variceal (HNV) constituye en la actualidad un reto diagnóstico y terapéutico para el gastroenterólogo y endoscopista. La incidencia anual de HNV se estima aproximadamente entre 50 y 170 casos por 100 000 habitantes y los índices de mortalidad van desde 10% hasta 36%.1 La etiología de la HNV ha permanecido sin cambios significativos desde hace 20 años: la enfermedad ácido-péptica se mantiene como la causa principal seguida por el síndrome de Mallory-Weiss y la gastritis/duodenitis erosiva. Otras causas menos comunes son las angiodisplasias y la lesión de Dieulafoy (Tabla 1). Con el aumento de procedimientos terapéuticos tales como la resección endoscópica de la mucosa, la esfinterotomía y la cirugía transendoscópica por orificios naturales (NOTES), una categoría de HNV cuya incidencia puede incrementar en la siguiente década es la iatrogénica. A continuación se discutirá el manejo de la HNV con especial atención al tratamiento endoscópico y análisis de los factores de riesgo.
¿ Tratamiento inicial
El manejo inicial de los pacientes con HNV deberá enfocarse en la evaluación de la pérdida sanguínea y la reposición de volumen así como en la estabilización de las condiciones generales y comorbilidades.
Es recomendable tener siempre una vía venosa central y otra periférica y evaluar las funciones renal, hepática, cardiaca y metabólica, además de los parámetros hematológicos y de coagulación en todos los casos. En algunos pacientes con signos de hemorragia masiva se deberá valorar la necesidad de intubación orotraqueal para protección de la vía aérea. La colocación de una sonda nasogástrica para aspiración del contenido gástrico no se recomienda de rutina ya que no predice la ocurrencia de lesiones de alto riesgo en el examen endoscópico.2 En la medida de lo posible, es importante que el endoscopista realice el examen con un campo de visión libre de restos hemáticos para aumentar la probabilidad de identificación de la causa de la hemorragia. El lavado gástrico y la utilización de eritromicina intravenosa (250 mg en bolo 20 minutos antes de la endoscopia) o metoclopramida han mostrado ser útiles para mejorar la visualización de la mucosa gástrica.3 El examen endoscópico que se realiza en las primeras 24 horas luego de iniciarse el episodio de sangrado ha demostrado ser efectivo para reducir los días de estancia hospitalaria y la recurrencia de hemorragia o la necesidad de cirugía en pacientes con lesiones de alto riesgo.4
¿ Evaluación del riesgo
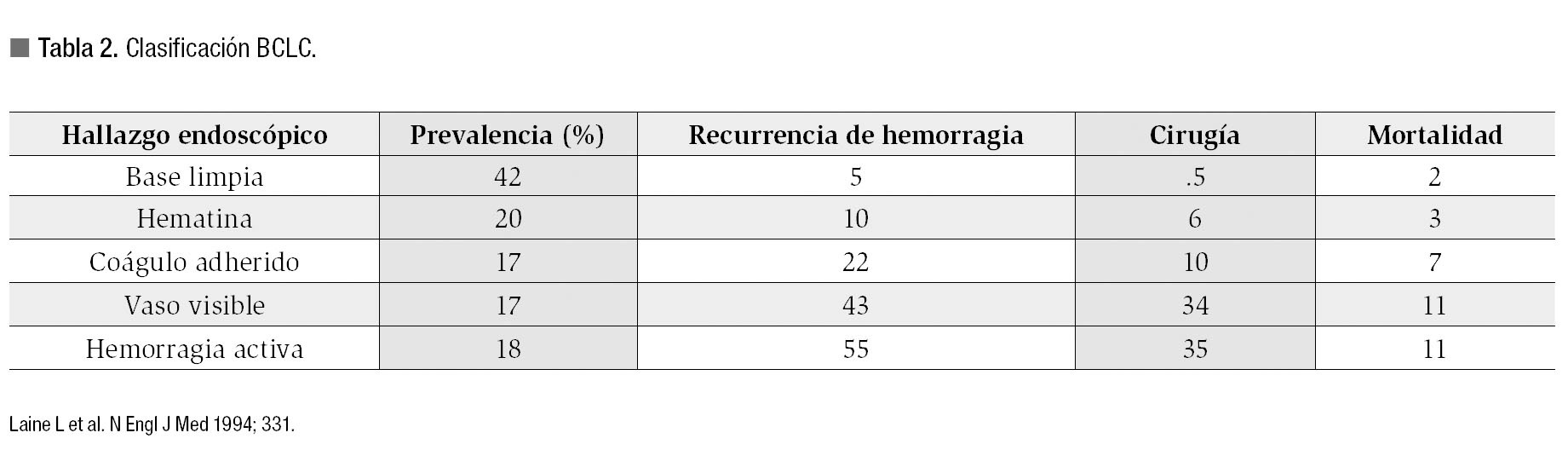
Actualmente es de vital importancia para el gastroenterólogo el saber identificar y estratificar a los pacientes que se consideren potenciales portadores de lesiones de alto riesgo ya que este grupo tiene mayor probabilidad de recurrencia de hemorragia. Por el contrario, los pacientes con lesiones de bajo riesgo pueden ser dados de alta de manera temprana ya que su probabilidad de recurrencia de hemorragia es baja. Para realizar de manera adecuada la estratificación del riesgo se deben utilizar factores clínicos junto con hallazgos endoscópicos. Existen varios sistemas de puntaje clínico desarrollados para ayudar a predecir el pronóstico de los pacientes con el objetivo de dirigir mejor el tratamiento y minimizar costos. Recientemente fueron revisados los sistemas de evaluación más conocidos, algunos de los cuales integran datos clínicos y hallazgos endoscópicos (Rockall, Blatchford, Baylor, Cedars-Sinai).5 Los factores más importantes en relación al pronóstico del paciente son: 1) Estado de choque, 2) melena, 3) anemia, 4) hematemesis o hematoquezia, 5) sepsis asociada, 6) comorbilidad renal, cardiaca o hepática, 7) úlcera de gran tamaño, 8) hemorragia persistente a pesar de la terapia endoscópica, y 9) hemorragia recurrente. La incorporación de los hallazgos endoscópicos a la evaluación clínica inicial ayuda a la estratificación de los pacientes y aumenta la sensibilidad para la predicción del riesgo alto o bajo de recurrencia de hemorragia (Tabla 2).6 Estos sistemas de pronóstico y estratificación de riesgo no deben utilizarse como sustitutos de un buen juicio clínico sino como una ayuda o complemento en la evaluación de los pacientes.
¿ Evaluación y tratamiento endoscópico
Existen lesiones o estigmas de hemorragia reciente que pueden identificarse durante la evaluación endoscópica y asociarse a un alto riesgo de recurrencia de hemorragia, necesidad de intervención quirúrgica y alta mortalidad. Las lesiones de alto riesgo (úlceras con hemorragia activa, vaso visible y coágulo adherido) deben recibir tratamiento endoscópico ya que la recurrencia de hemorragia se asocia con una mortalidad cinco a 16 veces mayor.7 La recurrencia de hemorragia en el caso de las úlceras con base limpia o hematina es baja, por lo tanto no se recomienda realizar tratamiento endoscópico de rutina. Las modalidades de tratamiento endoscópico se dividen en terapia de inyección, terapia térmica y terapia mecánica. Estudios recientes han favorecido la utilización de terapia combinada sobre la terapia con una única modalidad endoscópica en términos de control inicial y disminución de la recurrencia de hemorragia. Aunque en su mayoría los estudios se han realizado en úlcera péptica, esto es igualmente válido para el tratamiento de otras lesiones de origen no variceal.
Terapia de inyección. La inyección submucosa de adrenalina diluida (1:10 000) o solución salina se ha utilizado para lograr la hemostasia en HNV. El mecanismo puede ser una combinación de la formación de un tapón vascular, la inducción de agregación plaquetaria y la vasoconstricción local. Se recomienda inyectar los cuatro cuadrantes de la lesión; se ha comprobado que pueden utilizarse inyecciones desde 13 hasta 20 ml sin causar efectos adversos secundarios y que éstas se asocian con menor incidencia de recurrencia de hemorragia que las dosis de 5 a 10 ml.8 Se ha recurrido también a la inyección de agentes esclerosantes como etanol, polidocanol y etanolamina los cuales provocan trombosis de los vasos sanguíneos. A pesar de que la inyección de adrenalina provee un adecuado control inicial de la hemorragia, la recurrencia ocurre entre el 15 y el 36% de los casos, por lo que se recomienda la adición de otra modalidad de tratamiento endoscópico (terapia combinada).
Terapia térmica. Esta modalidad se puede dividir en dos categorías: terapia térmica de contacto (compresión de la arteria durante la aplicación de calor) y no contacto. Las modalidades de no contacto incluyen a la coagulación con argón plasma (APC) y al láser, los cuales actúan causando destrucción del tejido superficial seguida de coagulación. La terapia con láser no se utiliza de rutina actualmente por su baja disponibilidad y dificultad técnica. La terapia con APC proporciona un control inicial de la hemorragia en el 76% de los casos con una recurrencia del 5.7%; sin embargo, cuando se agrega una segunda modalidad de tratamiento endoscópico la hemostasia inicial se obtiene hasta en el 99% de los casos.9 Al comparar la terapia que combina la inyección de adrenalina y APC con la sonda caliente y APC en pacientes con hemorragia por úlceras gástricas y duodenales no se encontró diferencia en cuanto a hemostasia inicial, necesidad de cirugía, mortalidad al cabo de 30 días, recurrencia de hemorragia o cicatrización de la úlcera a los 8 días, lo que sugiere que los dos tipos de tratamiento son igualmente eficaces.10
Las modalidades de contacto incluyen a la electrocoagulación bipolar y la electrocoagulación con sonda caliente (heater probe). Ambas producen hemostasia mediante compresión del vaso sanguíneo y aplicación de calor. En la modalidad bipolar el dispositivo puede incluir un componente inyector-irrigador (Gold probe), lo que permite la inyección de adrenalina e irrigación para una mejor visualización de la lesión. La terapia combinada con sonda caliente y adrenalina provee una hemostasia inicial hasta en el 98% de los casos con una recurrencia del 8.2%.11
Terapia mecánica. Estos dispositivos actúan mediante compresión directa de los tejidos o vasos sanguíneos, provocando trombosis y hemostasia. Los hemoclips se utilizan cada vez con mayor frecuencia en caso de hemorragia no variceal y han demostrado ser efectivos y seguros con un índice de hemostasia inicial cercano al 100%.12 Los estudios comparativos con otras técnicas endoscópicas (adrenalina, etanol y solución salina hipertónica) sugieren índices más bajos de recurrencia de hemorragia.13,14 Sin embargo, en un estudio comparativo la aplicación de hemoclips demostró ser inferior en el índice de recurrencia de hemorragia con respecto a la combinación de adrenalina más hemoclips.15 Una de las limitaciones del hemoclip es la dificultad técnica para su aplicación en sitios de difícil acceso como la curvatura menor del estómago o la pared posterior del duodeno. En este sentido, la utilización de ligadura endoscópica puede ser una opción segura, técnicamente más sencilla y que ha demostrado ser eficaz para el control de la hemostasia en múltiples lesiones de origen no variceal en el tracto gastrointestinal.16
¿ Nueva revisión endoscópica y re-tratamiento endoscópico
Varios estudios han demostrado que una nueva revisión endoscópica ("second-look") sólo es de utilidad en un grupo seleccionado de pacientes y por lo tanto no se recomienda de manera rutinaria.17,18 Se sugiere efectuar una segunda revisión si existe evidencia clínica de recurrencia de hemorragia, en pacientes con lesiones de alto riesgo o tratamiento endoscópico inicial incompleto. En los centros con alta experiencia el re-tratamiento endoscópico se asocia con menos complicaciones, menor necesidad de cirugía y no aumenta el riesgo de mortalidad.19
¿ Tratamiento médico
Al mantener el pH gástrico en un nivel superior a 6, la agregación plaquetaria se optimiza y se inhibe la fibrinólisis; como consecuencia se puede lograr la estabilización del coágulo y aumentar la probabilidad de cicatrización de una úlcera. Los inhibidores de bomba de protones (IBP) han sido evaluados en diferentes estudios en términos de tiempo y dosis para optimizar el manejo de los pacientes con HNV. Se ha demostrado su utilidad para disminuir el índice de recurrencia de hemorragia y la necesidad de cirugía, no así en cuanto a la mortalidad.20 Hasta el momento, la dosis recomendada para el tratamiento de la HNV es un bolo inicial de omeprazol de 80 mg seguido de una infusión de 8 mg/ hora durante 72 horas. Se requieren más estudios para determinar la dosis óptima de omeprazol y si la administración oral de dosis elevadas es similar en eficacia a la recomendada por vía intravenosa.
¿ Recomendaciones del consenso internacional
Recientemente un grupo multidisciplinario de expertos a nivel internacional desarrolló y actualizó las recomendaciones para el manejo de los pacientes con HNV.21 En general, se enfatizó la importancia de la utilización de las escalas de pronóstico para la estratificación temprana del riesgo y la necesidad de endoscopia precoz (en las primeras 24 horas). Asimismo, el tratamiento endoscópico combinado y la terapia con IBP en infusión disminuyen el riesgo de recurrencia de hemorragia y mortalidad en los pacientes con lesiones de alto riesgo. En los casos de HNV que requieren tratamiento con antiinflamatorios no esteroideos, se prefiere la combinación de un IBP con un inhibidor de la ciclooxigenasa-2 para disminuir el riesgo de hemorragia. En los pacientes que requieren profilaxis cardiovascular debe iniciarse tratamiento con ácido acetilsalicílico (ASA) en el momento en que el riesgo cardiovascular sea de mayor importancia que el riesgo de una nueva hemorragia gastrointestinal (en general, a los 7 días). Por último, se prefiere la combinación de ASA con IBP al uso de clopidogrel para reducir el riesgo de recurrencia de hemorragia.
¿ Conclusiones
La HNV es una condición que aún presenta altos índices de mortalidad y morbilidad. El tratamiento óptimo de los pacientes debe incluir evaluación adecuada de la magnitud de la hemorragia y estabilización de las comorbilidades. Los pacientes con alto riesgo de recurrencia de hemorragia pueden ser identificados de manera temprana con parámetros clínicos y endoscópicos. El manejo apropiado de los pacientes de alto riesgo debe incluir terapia endoscópica combinada y tratamiento médico con administración de IBP.
Correspondencia: Correo electrónico: sergiozepeda@medscape.com