Desde la publicación en 2008 de las guías de diagnóstico y tratamiento de la enfermedad diverticular del colon de la Asociación Mexicana de Gastroenterología ha habido avances significativos en el conocimiento de esta enfermedad. Se realizó una revisión sistemática de la literatura en PubMed de enero de 2008 a julio de 2018 con el fin de revisar y actualizar las guías 2008 y proporcionar nuevas recomendaciones basadas en la evidencia. Se incluyeron todas las publicaciones en español e inglés, de alta calidad. Se redactaron los enunciados, que fueron votados utilizando el método Delphi. Se estableció la calidad de la evidencia y la fuerza de las recomendaciones según el sistema GRADE para cada enunciado. Cuarenta y tres enunciados fueron finalmente votados y calificados. Se informan nuevos datos sobre definición, clasificación, epidemiología, fisiopatología y factores de riesgo. Se revisó con especial énfasis la utilidad de la tomografía computarizada y de la colonoscopia, así como los métodos endoscópicos para el control de la hemorragia. Se discutió sobre el tratamiento ambulatorio de la diverticulitis no complicada, el papel de la rifaximina y la mesalazina, en el manejo de la diverticulitis aguda complicada tanto en sus alternativas mínimamente invasivas hasta las opciones quirúrgicas con énfasis en sus indicaciones, limitaciones y contraindicaciones. Los nuevos enunciados proporcionan directrices basadas en la evidencia actualizada. Se presentan la discusión, el grado y la fuerza de la recomendación de cada uno de ellos.
Since the publication of the 2008 guidelines on the diagnosis and treatment of diverticular disease of the colon by the Asociación Mexicana de Gastroenterología, significant advances have been made in the knowledge of that disease. A systematic review of articles published in the medical literature from January 2008 to July 2018 was carried out to revise and update the 2008 guidelines and provide new evidence-based recommendations. All high-quality articles in Spanish and English published within that time frame were included. The final versions of the 43 statements accepted in the three rounds of voting, utilizing the Delphi method, were written, and the quality of evidence and strength of the recommendations were established for each statement, utilizing the GRADE system. The present consensus contains new data on the definition, classification, epidemiology, pathophysiology, and risk factors of diverticular disease of the colon. Special emphasis is given to the usefulness of computed tomography and colonoscopy, as well as to the endoscopic methods for controlling bleeding. Outpatient treatment of uncomplicated diverticulitis is discussed, as well as the role of rifaximin and mesalazine in the management of complicated acute diverticulitis. Both its minimally invasive alternatives and surgical options are described, stressing their indications, limitations, and contraindications. The new statements provide guidelines based on updated scientific evidence. Each statement is discussed, and its quality of evidence and the strength of the recommendation are presented.
La detección de divertículos en el colon es uno de los hallazgos incidentales más comunes realizados durante una colonoscopia1. La incidencia de la diverticulosis y la de la enfermedad diverticular del colon han aumentado de forma global en los últimos años: afectan a personas más jóvenes y, debido a la morbimortalidad asociada, se está convirtiendo en una carga significativa para los sistemas nacionales de salud2. La enfermedad diverticular del colon es una condición común con presentación clínica variable y su espectro clínico abarca desde la sola presencia de síntomas hasta el desarrollo de diversas complicaciones3.
En el año 2008 la Asociación Mexicana de Gastroenterología reunió a un grupo multidisciplinario de especialistas que elaboraron las guías de diagnóstico y tratamiento de la enfermedad diverticular del colon4-6. Desde entonces han surgido nuevos conceptos sobre este trastorno en áreas como su mejor clasificación, la epidemiología, la fisiopatología, el diagnóstico y el desarrollo de alternativas terapéuticas efectivas para cada condición del espectro clínico. Todos estos avances justifican la generación de un documento que complemente las guías de diagnóstico y tratamiento de 2008.
En abril de 2018 la Asociación Mexicana de Gastroenterología convocó a tres coordinadores (RRG, NSN, RCS) y a 18 participantes para integrar el grupo de consenso y realizar una revisión de los avances en diversos aspectos de la enfermedad, evaluar la evidencia, elaborar los enunciados sobre el estado actual de este padecimiento y discutirlos hasta alcanzar el nivel de acuerdo necesario para su aprobación. Todos los trabajos fueron supervisados por un coordinador general (JMRT).
El objetivo de este documento es presentar una revisión consensuada del estado actual de la enfermedad diverticular del colon que permita actualizar las guías de diagnóstico y tratamiento publicadas en 2008, integrando las nuevas evidencias científicas publicadas a nivel mundial.
MétodoEn la elaboración de este consenso se utilizó el método Delphi7. Los coordinadores del consenso realizaron una revisión de la bibliografía utilizando como criterios de búsqueda las palabras «diverticular disease», «diverticular colon disease», «diverticular disease colon», «diverticular», «diverticulosis», «diverticulitis», «acute diverticulitis», «symptomatic uncomplicated diverticular disease» y «complicated diverticulitis», combinados con los siguientes términos: «epidemiology», «incidence», «prevalence», «pathophysiology», «risk», «bleeding», «diagnosis», «differential diagnosis», «treatment», «therapy», «diet», «prevention», «management», «review», «guidelines» y «metanalysis», así como los términos equivalentes en español. La búsqueda se realizó en PubMed de enero de 2007 a julio de 2018. Se incluyeron todas las publicaciones en inglés y en español. Se dio preferencia a los consensos, guías, revisiones sistemáticas y metaanálisis, pero no se limitó a este tipo de artículos. También se realizaron búsquedas electrónicas y manuales complementarias en todas las publicaciones que los coordinadores consideraron relevantes hasta julio de 2018. Toda la bibliografía se puso a disposición de los miembros del consenso para que la pudieran consultar en cualquier momento a lo largo de todo el proceso.
Luego de realizar la revisión, se elaboraron 49 enunciados, los cuales se sometieron a una primera votación anónima vía electrónica que se realizó del 23 al 29 de abril de 2018. Los participantes del consenso emitieron su voto considerando las siguientes respuestas: a)totalmente de acuerdo; b)parcialmente de acuerdo; c)incierto; d)parcialmente en desacuerdo, y e)totalmente en desacuerdo. En caso de obtener un acuerdo igual o superior al 75%, se determinó que el enunciado podría quedar sin cambios para la siguiente ronda de votación. Los enunciados con el 75% o más de desacuerdo se eliminaron del documento. Los enunciados con menos del 75% de acuerdo o menos del 75% de desacuerdo fueron replanteados por el coordinador de cada tema tomando en cuenta los comentarios emitidos por los participantes. La segunda ronda de votación electrónica a distancia incluyó 48 enunciados (del 14 al 21 de mayo de 2018) siguiendo el mismo sistema. La votación presencial se llevó a cabo en San Luis Potosí, S.L.P., México, el 28 de junio de 2018, de la que surgieron los 43 enunciados finales que fueron votados y calificados por el grupo de consenso.
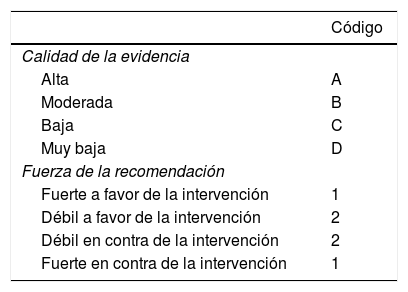
Una vez que se contó con los enunciados finales consensuados, los coordinadores se dieron a la tarea de establecer el nivel de evidencia que sustentaba cada enunciado y otorgaron un grado de recomendación en los casos que aplicara, empleando el sistema Grading of Recommendations, Assessment, Development and Evaluation (GRADE) para todos los enunciados que implicaran alguna intervención diagnóstica o terapéutica8 (tabla 1). Este sistema surgió con el fin de superar las limitaciones de los sistemas previos, optimizando la evaluación de la calidad de la evidencia y la graduación de la fuerza de las recomendaciones, y ha sido utilizado en los más recientes consensos de la Asociación Mexicana de Gastroenterología. En el sistema GRADE la calidad de la evidencia no se establece solo por la metodología del estudio analizado, sino que se clasifica con base en el diseño utilizado para responder una pregunta específica que se ha planteado previamente8,9. Sobre estas bases, la calidad de la evidencia se define como «alta» cuando la publicación de nuevos resultados de estudios de investigación no modificará nuestra confianza en la estimación del efecto, «moderada» cuando la publicación de nuevos resultados de estudios de investigación puede modificar nuestra confianza en la estimación del efecto, «baja» cuando muy probablemente la publicación de nuevos resultados de estudios de investigación va a tener un efecto importante en nuestra confianza en la estimación del efecto y «muy baja» cuando cualquier estimación del efecto es incierta. El sistema GRADE establece adicionalmente la fuerza de las recomendaciones como fuerte o débil, a favor o en contra de la intervención o del enunciado. Existe un código definido para expresar los resultados de este sistema, en el que se usan letras mayúsculas para hablar de la calidad de la evidencia, seguidas de un índice numérico para indicar la fuerza de la recomendación a favor o en contra de la intervención o enunciado8,9. En los enunciados referentes a la definición, a la epidemiología y a la fisiopatología solo se calificó el nivel de evidencia.
Clasificación de la calidad de la evidencia y de la fuerza de las recomendaciones de acuerdo con el sistema GRADE
| Código | |
|---|---|
| Calidad de la evidencia | |
| Alta | A |
| Moderada | B |
| Baja | C |
| Muy baja | D |
| Fuerza de la recomendación | |
| Fuerte a favor de la intervención | 1 |
| Débil a favor de la intervención | 2 |
| Débil en contra de la intervención | 2 |
| Fuerte en contra de la intervención | 1 |
Modificada de Oñate-Ocaña y Ochoa-Carrillo8.
Para la reunión presencial se presentaron un total de 48 enunciados, y luego de revisar, eliminar y fusionar varios de ellos, se decidió dejar un total de 43 enunciados. A continuación, se presentan los enunciados finales y los resultados de la votación.
Definiciones, epidemiología y fisiopatología- 1.
Se conocen como divertículos del colon a los pequeños sacos formados por herniaciones de la mucosa y submucosa que protruyen a través de las capas musculares de la pared del colon. En estricto sentido se trata de pseudodivertículos
Calidad de la evidencia: A
Nivel de acuerdo: totalmente de acuerdo 95%, parcialmente en desacuerdo 5%
Los divertículos son herniaciones de la mucosa y submucosa a través de zonas donde penetran los vasos sanguíneos, y ocurren por el aumento de la presión dentro del colon. Debido a que no tienen todas las capas de la pared colónica, se les denominan pseudodivertículos. Aproximadamente el 90% de los sujetos los presentarán en el colon izquierdo (colon sigmoides). En contraste, los divertículos del lado derecho son divertículos verdaderos10.
- 2.
La presencia de divertículos en el colon se define como diverticulosis. Cuando presenta síntomas, se denomina enfermedad diverticular
Calidad de la evidencia: A
Nivel de acuerdo: totalmente de acuerdo 90%, parcialmente de acuerdo 5%, parcialmente en desacuerdo 5%
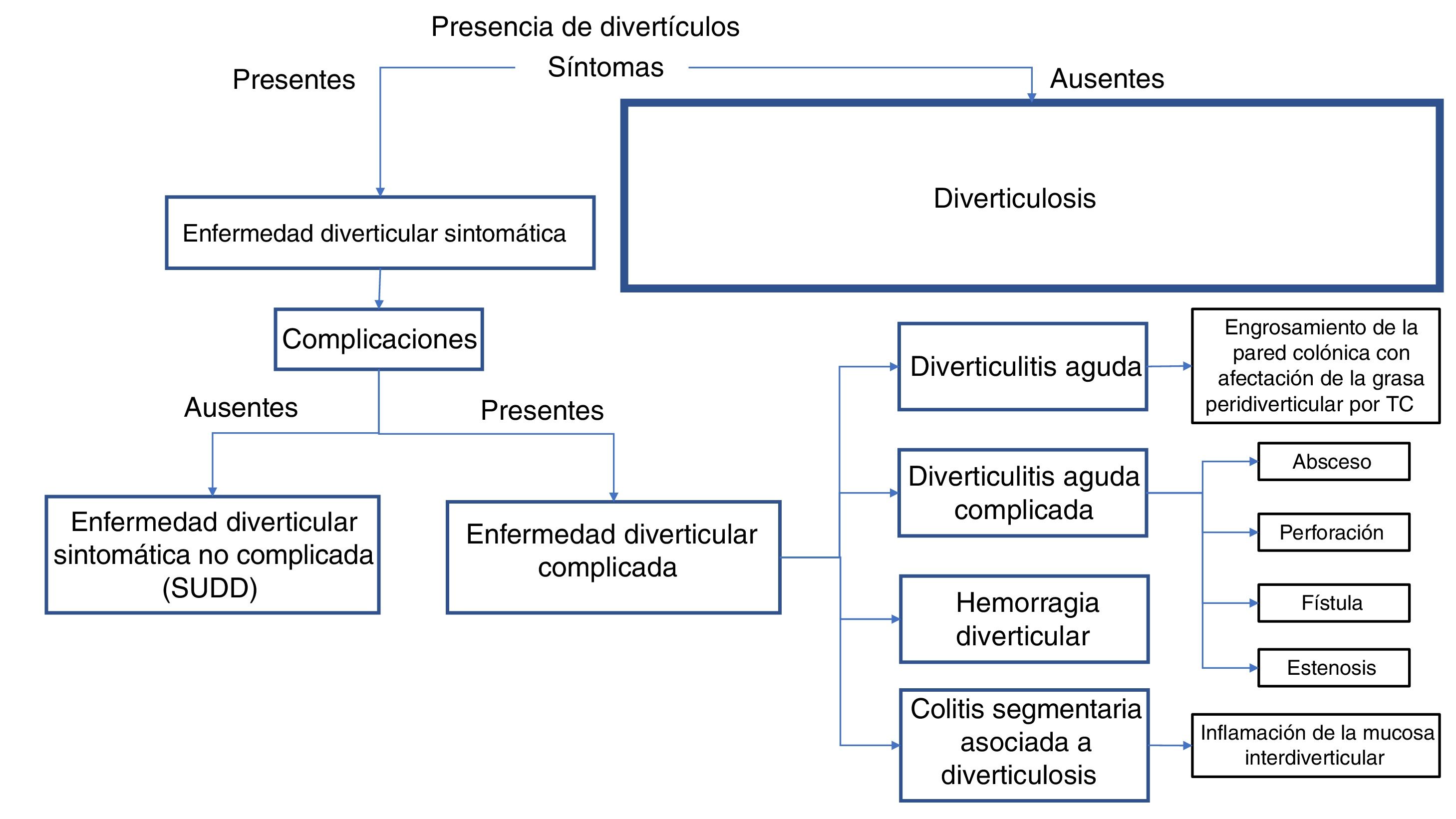
Tradicionalmente se ha denominado «diverticulosis» a la presencia de divertículos en el colon, siendo por definición asintomáticos en todos los pacientes. Aunque tradicionalmente se han asociado a estreñimiento, no existen estudios que demuestren que la diverticulosis cause algún síntoma específico. Por otro lado, aproximadamente el 20% de los individuos con diverticulosis del colon presentarán síntomas, lo que la caracteriza como una enfermedad, que es denominada «enfermedad diverticular del colon»11.
- 3.
La enfermedad diverticular se clasifica en enfermedad diverticular sintomática no complicada y enfermedad diverticular complicada
Calidad de la evidencia: A
Nivel de acuerdo: totalmente de acuerdo 95%, parcialmente de acuerdo 5%
La enfermedad diverticular (ED) se clasifica en no complicada (SUDD, por sus siglas en inglés) y complicada. La presencia de síntomas define a la ED y será sinónimo de SUDD mientras no tenga complicaciones11. Cuando la ED presenta signos macroscópicos, radiológicos o serológicos de inflamación se denomina «enfermedad diverticular complicada» y a ella pertenecen la diverticulitis aguda no complicada, la diverticulitis aguda complicada, la hemorragia diverticular y la colitis segmentaria asociada a la diverticulosis2,3,11,12.
- 4.
La enfermedad diverticular sintomática no complicada se refiere a la aparición de síntomas parecidos al síndrome de intestino irritable (dolor y distensión abdominal asociados a cambios en el hábito de evacuación) en presencia de divertículos sin alteraciones inflamatorias macroscópicas
Calidad de la evidencia: A
Nivel de acuerdo: totalmente de acuerdo 90%, parcialmente de acuerdo 5%, totalmente en desacuerdo 5%
La enfermedad diverticular no complicada (SUDD) se define como la presencia de dolor y distensión abdominal asociados a cambios en el hábito intestinal y a la presencia de divertículos, sin que exista otra causa evidente de los síntomas13. Las manifestaciones son indistinguibles del síndrome de intestino irritable (SII), y la sobreposición entre ambos trastornos es un problema práctico, ya que del 10 al 66% de los pacientes con diverticulosis cumplen con criterios diagnósticos de RomaIII para SII13. Sin embargo, existen diferencias clínicas entre las dos condiciones. Ambas enfermedades suelen manifestarse en etapas diferentes de la vida, ya que el pico de presentación del SII se observa entre los 20 y los 40años de edad, mientras que los síntomas en la SUDD suelen surgir a partir de los 60años de edad. El SII afecta en forma predominante a las mujeres, mientras que la SUDD se observa con mayor frecuencia en los hombres. El dolor abdominal asociado al SII es visceral y se caracteriza por ser difuso, mientras que en la SUDD el dolor es somático y más localizado. En el SII las recaídas son más frecuentes y en la SUDD las remisiones son más prolongadas. A pesar de estas diferencias, la superposición entre SUDD y SII está presente, predominantemente en pacientes de mediana edad. En estos casos es difícil discernir si los síntomas son causados por la presencia de divertículos o debido a la superposición del SII. Algunos biomarcadores, como la calprotectina fecal, pueden ser de utilidad, ya que esta prueba es negativa en el SII y se puede detectar positiva en la SUDD, pero su utilidad práctica no ha sido claramente establecida13-15.
- 5.
La enfermedad diverticular complicada incluye la diverticulitis aguda, la diverticulitis aguda complicada (absceso, perforación, fístula, obstrucción en caso de estenosis), la hemorragia diverticular y la colitis segmentaria asociada a diverticulosis
Calidad de la evidencia: A
Nivel de acuerdo: totalmente de acuerdo 100%
La enfermedad diverticular (ED) se divide en no complicada (SUDD) y complicada. La ED complicada comprende la diverticulitis aguda, que se caracterizada principalmente por dolor y engrosamiento de la pared colónica, así como afectación de la grasa peridiverticular detectable por tomografía de abdomen2. La diverticulitis aguda complicada incluye la presencia de abscesos peridiverticulares, perforación libre con peritonitis fecal o desarrollo de fístulas en las que el fenómeno inflamatorio puede penetrar órganos vecinos permitiendo el paso de contenido intestinal a la vejiga, la vagina, etc.2,16. La hemorragia diverticular es más prevalente en la novena década de la vida y aproximadamente el 10% de los pacientes podría tener recurrencia del sangrado en el siguiente año2,17.
- 6.
La colitis segmentaria asociada a diverticulosis se caracteriza por inflamación de la mucosa interdiverticular, sin involucro de los orificios diverticulares (respetando los segmentos que no tienen divertículos), y se puede presentar con dolor abdominal, diarrea crónica y hematoquecia intermitente
Calidad de la evidencia: A
Nivel de acuerdo: totalmente de acuerdo 90%, parcialmente de acuerdo 5%, incierto 5%
La inflamación que se encuentra en zonas de diverticulosis, entre los divertículos, sin afectar los orificios diverticulares se conoce como «colitis segmentaria asociada a diverticulosis» (SCAD por sus siglas en inglés). Esta condición, también llamada «colitis diverticular», tiende a desarrollarse casi exclusivamente en adultos mayores, predominantemente en varones, y habitualmente se localiza en el sigmoides y en el colon descendente18,19. El recto y el colon derecho están exentos de este fenómeno tanto macroscópico como histológico. Aunque la fisiopatogenia exacta de la SCAD se desconoce, es probablemente heterogénea e incluye mecanismos que también desempeñan un papel en la enfermedad inflamatoria intestinal (EII). Aun cuando las características histológicas son muy similares a la colitis ulcerosa, la depleción de mucina y el incremento en células plasmáticas, linfocitos e histiocitos que se presentan en la colitis ulcerosa están ausenten en la SCAD y la diferencian de la enfermedad EII18-20. A pesar de esto, no está claro si la SCAD es una entidad separada o si pertenece al espectro de la EII18-20.
- 7.
La prevalencia de la diverticulosis es variable: depende del grupo en el que se investigue y se incrementa con la edad. De acuerdo con el grupo etario, prevalece en mujeres (50años o más) o en el varón (50años o menos). La incidencia y la prevalencia de la diverticulosis se han incrementado en los últimos años, aunque en México se desconocen
Calidad de la evidencia: C
Nivel de acuerdo: totalmente de acuerdo 80%, parcialmente de acuerdo 10%, incierto 5%, parcialmente en desacuerdo 5%
Varios estudios han demostrado que los divertículos del colon se presentan con mayor frecuencia en población occidental y su prevalencia aumenta con la edad (35% en mayores de 60años, 65% en pacientes de 80años o más). La proporción de pacientes con más de 10 divertículos también aumenta con la edad (8% en mayores de 50años, 15% entre los 51 y los 60años y 30% en mayores de 60años). Mucho se ha dicho sobre la diferente prevalencia de la diverticulosis en mujeres y hombres de acuerdo con la edad (mujeres en mayores 50años y varones en menores de 50años); sin embargo, no parece haber una diferencia significativa en la prevalencia global de la diverticulosis de acuerdo al sexo21. La distribución anatómica de los divertículos parece variar de acuerdo a la raza. En los caucásicos el 75% de los divertículos se encontraron en el colon sigmoides, el 11% en el colon descendente, el 6% en el colon transverso y solo el 8% en el colon ascendente, mientras que en la raza negra el 64% se observaron en el sigmoides, el 8% en el colon descendente, el 7% en el colon transverso y el 20% en el colon ascendente (p=0.0008)22. Sin embargo, la verdadera prevalencia de la diverticulosis es difícil de establecer debido a que la mayoría de los individuos son asintomáticos y solo del 10 al 20% presentan síntomas clínicos, ya sea diverticulitis o hemorragia diverticular.
- 8.
En la última década se ha informado un aumento en hospitalizaciones y costos en servicios de salud por diverticulitis aguda en el mundo; en México no hay cifras al respecto
Calidad de la evidencia: C
Nivel de acuerdo: totalmente de acuerdo 90%, parcialmente de acuerdo 10%
La enfermedad diverticular (ED) y sus complicaciones necesitan un presupuesto considerable en todo el mundo. Los datos obtenidos en 2010 del National Ambulatory Medical Care Survey y del National Hospital Ambulatory Medical Care Survey de los Estados Unidos de Norteamérica informan que la ED fue el octavo diagnóstico gastrointestinal más frecuente en enfermos ambulatorios, con más de 2.7 millones de consultas anuales. Por otro lado, según el diagnóstico de egreso hospitalario del Nationwide Inpatients Sample Report en 2012, la diverticulitis sin hemorragia fue la causa de más de 216,000 admisiones, con un incremento del 21% al comparar con los datos de 2003, generando un costo de 2,200 millones de dólares americanos. Las admisiones por hemorragia diverticular fueron superiores a 500,000 y las muertes por ED ocuparon la decimosexta causa informada23. Ito et al.24 informaron los costos por hemorragia diverticular, dividiéndolos en dos grupos: menos de 500,000 yenes (equivalente a 83,815 pesos) y más de 500,000 yenes. Los factores de riesgo asociados a mayor gasto fueron la edad, la hemoglobina baja y la necesidad de transfusión sanguínea.
- 9.
La presencia de comorbilidades en los pacientes de edad avanzada que presentan enfermedad diverticular complicada es responsable del aumento en la mortalidad
Calidad de la evidencia: B
Nivel de acuerdo: totalmente de acuerdo 80%, parcialmente de acuerdo 15%, totalmente en desacuerdo 5%
La diverticulosis del colon se presenta en, por lo menos, el 60% de pacientes de 80años o más. La progresión a diverticulitis aguda se observa en un 20%, con necesidad de cirugía de urgencia para colectomía, con o sin colostomía. La morbilidad y la mortalidad en estos casos son del 60 y del 20%, respectivamente. La edad es un factor de riesgo independiente de mortalidad, ya que estos pacientes tienen más probabilidad de complicaciones postoperatorias, como choque séptico, ventilación mecánica prolongada y falla renal aguda25. En un estudio retrospectivo, Bostock et al.26 revisaron los expedientes usando The American College of Surgeons National Surgical Quality Improvement Project (ACS-NSQIP) de 2005 a 2013, con el fin de identificar a los pacientes mayores de 80años con diagnóstico de diverticulitis aguda, para valorar los factores de riesgo de muerte. Se incluyeron 2,986 pacientes con diagnóstico de diverticulitis, de los cuales 464 fallecieron, con una tasa de mortalidad a 30días del postoperatorio del 19,6%. Al analizar los subgrupos, encontraron que la edad mayor de 80años fue un factor de riesgo independiente de muerte, al igual que otros autores. Otros factores de riesgo fueron la presencia de ascitis, cirugía cardiaca previa, estado funcional parcialmente dependiente o totalmente dependiente, albúmina menor de 3g/dl y clase mayor de3 según la Asociación Americana de Anestesiología (ASA, por sus siglas en inglés). El análisis univariado demostró que el choque séptico, el desarrollo de neumonía, la necesidad de reintubación, la falla respiratoria, el requerimiento de diálisis, el paro cardiaco y el uso de transfusión postoperatoria fueron factores independientes asociados a mayor mortalidad26. Varios estudios llevados a cabo en Inglaterra y en Escocia han demostrado que los pacientes más jóvenes sin comorbilidades tienen una menor tasa de mortalidad estandarizada, siendo en promedio del 4.95% para los de 55años o menos operados de urgencia, en comparación con solo el 2.8% en pacientes de la misma edad operados de manera electiva23. Por último, un estudio multicéntrico realizado por Broersen et al.27, cuyo objetivo fue valorar la mortalidad en pacientes inmunosuprimidos por esteroides (no utilizadores, utilizadores y nuevos utilizadores) con diverticulitis aguda perforada, demostró que el riesgo de morir en los no utilizadores fue del 4.4% después de 7días y del 15.6% después de un año. La tasa de mortalidad en el grupo de utilizadores fue del 14.2% después de 7días y del 47.6% después de un año. En los nuevos utilizadores el riesgo se incrementó al 15.7% después de 7días al 52.5% después de un año del diagnóstico, demostrando un aumento real de la mortalidad tan solo por el uso de corticoesteroides.
- 10.
Las alteraciones en el sistema nervioso entérico, el músculo liso y la inflamación de bajo grado pueden ser parte de la fisiopatología de enfermedad diverticular
Calidad de la evidencia: C
Nivel de acuerdo: totalmente de acuerdo 85%, parcialmente de acuerdo 5%, incierto 10%
El sistema nervioso entérico mantiene el control de la función gastrointestinal independiente del cerebro y de la médula espinal. Varios elementos se requieren para llevar a cabo esta función. El plexo mientérico, localizado entre las fibras musculares circular y longitudinal, está compuesto por neuronas primarias aferentes. Las células intersticiales de Cajal (CIC) sirven como marcapasos del tracto gastrointestinal, mediando la información entre el nervio entérico y el músculo liso. Las CIC se localizan en la submucosa (CICSM), en la superficie del músculo circular (CICMY) e intramusculares (CICIM). Las CICSM y las CICMY producen ondas de actividad lenta, mientras que las CICIM llevan la información hacia el SNE28. Por otro lado, las células gliales intestinales regulan las neuronas entéricas. Las alteraciones en la función de estas células y su interacción con el músculo liso son las responsables de los cambios morfológicos y de motilidad en la enfermedad diverticular (ED)29.
Además, la inmunidad, la microbiota y el metaboloma pueden jugar un papel fundamental en la ED. Barbara et al.30 estudiaron sujetos con diverticulosis (asintomáticos), pacientes con SUDD y controles sanos, mediante una colonoscopia con biopsias para cuantificar los inmunocitos mediante inmunohistoquímica. Los sujetos con divertículos tuvieron un aumento superior al 70% en los macrófagos del colon (independientemente de los síntomas). Por el contrario, recientemente Peery et al.31 compararon 255 pacientes con divertículos colónicos y 364 controles mediante biopsias de mucosa colónica en las que se midieron los niveles de interleucina6 y10, así como el factor de necrosis tumoral, y se cuantificaron las células inmunes por inmunohistoquímica. Los investigadores no encontraron asociación entre la diverticulosis colónica y la inflamación de la mucosa o síntomas gastrointestinales, y no encontraron inflamación de la mucosa en los pacientes con SUDD.
- 11.
La evidencia del papel de la dieta baja en fibra en el desarrollo de la diverticulosis es inconsistente, pero es probable que exista algún beneficio de una dieta alta en fibra en la reducción de las complicaciones de la enfermedad diverticular
Calidad de la evidencia: C
Nivel de acuerdo: totalmente de acuerdo 95%, incierto 5%
Burkitt y Painter fueron los primeros en proponer que la deficiencia en el consumo de fibra era la causa de la enfermedad diverticular (ED), partiendo de la observación de que la diverticulitis era prácticamente inexistente en el África rural32. La hipótesis era que la disminución de la ingesta de fibra dietética resultaba en la disminución del contenido y la reducción de la luz intestinal, causando que la transmisión de la presión de contracción muscular se ejerciera sobre la pared del colon y no sobre el contenido luminal. El aumento de la presión sobre los puntos más débiles de la pared, los sitios de penetración de los vasos sanguíneos (vasa recta), causaba finalmente la formación de divertículos. Desde entonces, las dietas altas en fibra se consideraron benéficas para la prevención de la ED como de sus complicaciones y la recomendación de su consumo fue ampliamente aceptada.
Con el paso del tiempo, el análisis de la evidencia que sustentaba esta recomendación demostró diversas inconsistencias y deficiente calidad33. Estudios más recientes han demostrado que la incidencia de diverticulosis es la misma en quienes consumen dietas altas en fibra en comparación con aquellos que consumen dietas bajas en fibra34. Sin embrago, el papel de la fibra en el desarrollo de SUDD y en la prevención de complicaciones es más controversial. Un estudio de cohorte realizado en más de 47,000 habitantes de Inglaterra demostró que el consumo de una dieta vegetariana y un alto consumo de fibra dietética se asociaron con un menor riesgo de ingresos hospitalarios y muertes por ED35. Crowe et al.36 estudiaron más de 690,000 mujeres y encontraron una reducción significativa en el riesgo de ED con el incremento de fibra en la dieta, así como un posible papel preventivo para el desarrollo de SUDD con ciertos sustratos, en particular de frutas y cereales. Por el contrario, Strate et al.37, en una revisión sistemática de la American Gastroenterological Association, encontraron un efecto incierto de la dieta alta en fibra versus dieta baja en fibra en relación con la recurrencia, las complicaciones de la ED, la necesidad de cirugía y la presencia de dolor crónico. Una revisión sistemática que incluyó 19 estudios fue incapaz de establecer o descartar el beneficio de la fibra dietética o suplementaria en pacientes con SUDD debido a limitaciones metodológicas sustanciales, a la heterogeneidad de los regímenes terapéuticos empleados y a la falta de estudios diseñados ad hoc38. Por lo tanto, el beneficio de la fibra dietética o suplementaria en la reducción de los síntomas o de las complicaciones de la ED aún no ha sido claramente establecido.
- 12.
La ingesta de carne roja, de nueces y de semillas, así como el estreñimiento, no son factores de riesgo de diverticulitis
Calidad de la evidencia: B
Nivel de acuerdo: totalmente de acuerdo 85%, incierto 10%, parcialmente en desacuerdo 5%
Varios posibles mecanismos por los cuales la carne roja podría influir en el riesgo de diverticulitis han sido postulados. La carne roja promueve inflamación de bajo grado, contiene productos como los heme, compuestos N-nitrosos y aminas heterocíclicas que alteran la homeostasis del epitelio colónico, y por último puede contribuir a la obesidad si se consume en grandes cantidades. Desde la publicación del estudio de Crowe et al.35 el consumo de carne roja ha sido considerado como un factor de riesgo para enfermedad diverticular (ED); sin embargo, dicho estudio nunca demostró que la ingesta de carne aumentara el riesgo de ED, sino que señaló que la dieta vegetariana confería un menor riesgo de ingresos hospitalarios y muertes por ED. Cao et al.39 demostraron que el consumo excesivo y constante de carne roja no procesada incrementa el riesgo de diverticulitis en hombres (RR:1.51), pero la simple sustitución de una ración de carne no procesada por aves o pescado disminuía el riesgo. Esto indica que no es la carne roja, sino el hecho de no estar procesada, la cantidad y la frecuencia del consumo lo que confiere el riesgo.
Las nueces (nuts, en inglés) comprenden avellanas, castañas, bellotas, almendras, nueces de la India, nuez pecana y pistaches (entre otros), mientras que las semillas incluyen el maíz, las palomitas de maíz, las semillas de girasol y de calabaza (o «pepitas»). Históricamente se ha aconsejado a las personas con ED que eviten las nueces y semillas bajo el argumento de que pueden alojarse dentro de un divertículo, obstruir el cuello o erosionar la mucosa, precipitando inflamación o sangrado. Un estudio prospectivo llevado a cabo en más de 47,000 hombres sin ED conocida demostró que el consumo de nueces, maíz y palomitas de maíz no aumentó el riesgo de diverticulitis o de hemorragia diverticular durante los 18años de seguimiento40. Estos hallazgos han obligado a reconsiderar la recomendación de evitar estos alimentos para prevenir complicaciones diverticulares41.
Tradicionalmente, la diverticulosis ha sido considerada como una consecuencia directa del estreñimiento. Peery et al.34 realizaron un estudio de casos y controles en el que los participantes se sometieron a una colonoscopia y a una evaluación de la dieta, de la actividad física y de los hábitos intestinales, y demostraron que el estreñimiento (autodefinido por los participantes) no se asoció a un mayor riesgo de diverticulosis. Un estudio más reciente, de diseño similar, que comparó más de 500 casos de diverticulosis con más de 1,000 controles pareados por edad y sexo, demostró que ni el estreñimiento ni las heces duras se asociaron con un mayor riesgo de diverticulosis, independientemente de la ubicación de los divertículos42. Estos hallazgos han sido replicados en diversas poblaciones43,44 y hacen necesario replantear esta supuesta asociación.
- 13.
Algunos estudios sugieren que la microbiota y sus productos metabólicos pueden tener un papel importante en los síntomas de enfermedad diverticular, así como en sus complicaciones
Calidad de la evidencia: B
Nivel de acuerdo: totalmente de acuerdo 76%, parcialmente de acuerdo 10%, parcialmente en desacuerdo 14%
En los últimos años se ha reconocido la importancia de la microbiota intestinal en la etiología y la fisiopatología en una amplia gama de enfermedades, en especial del aparato digestivo. A pesar de esto, solo unos pocos estudios se han realizado con respecto a la composición microbiana en la enfermedad diverticular (ED). El estudio ya referido de Barbara et al.30 demostró el agotamiento de la microbiota con actividad antiinflamatoria en los sujetos con ED. La composición de la microbiota fecal mostró disminución de Clostridium cluster IV y los pacientes sintomáticos mostraron una reducción de Clostridium cluster IX, Fusobacterium y Lactobacillaceae. Los perfiles del metaboloma se relacionaron con las vías inflamatorias y la disfunción neuromotora del intestino y fueron capaces de discriminar los subgrupos diverticulares de los controles con más de un 95% de exactitud.
Otro estudio observacional que tuvo como objetivo comparar la diversidad bacteriana intestinal en la mucosa colónica entre casos y controles demostró que los casos con ED tuvieron una mayor cantidad de Enterobacteriaceae45. Tursi et al.46 compararon la microbiota de 44 mujeres (15 con SUDD, 13 con diverticulosis y 16 sanas) sin encontrar sobrepoblación bacteriana ni diferencias en la mayoría de los grupos bacterianos estudiados, salvo en la cantidad de Akkermansia muciniphila, que fue significativamente mayor en los grupos con divertículos en comparación con los controles sanos. Un estudio piloto realizado en 28 pacientes con SUDD demostró que los síntomas están significativamente correlacionados con las características de la microbiota fecal; por ejemplo, la distensión abdominal se asoció a una abundancia relativa de Ruminococcus y se relacionó en forma inversa con la abundancia relativa de Roseburia47. Estos hallazgos sugieren la posibilidad de encontrar, en un futuro, un perfil microbiológico o metabolómico que caracterice a la ED. También refuerzan la posible utilidad de las terapias dirigidas a modificar la microbiota intestinal.
- 14.
Aunque no se ha demostrado el gen responsable de la diverticulosis, sí se han reconocido genes en la evolución desfavorable de la diverticulitis aguda complicada
Calidad de la evidencia: B
Nivel de acuerdo: totalmente de acuerdo 90%, parcialmente de acuerdo 5%, parcialmente en desacuerdo 5%
Varios argumentos se han escrito sobre el papel de la herencia en la patogénesis de la enfermedad diverticular (ED). Los inmigrantes turcos en Holanda tienen menos ED que los holandeses nativos, de forma similar a los migrantes japoneses en Hawaii, quienes siguen presentando divertículos predominantemente del lado derecho a pesar de adoptar una dieta occidental. Aunque mucho se ha hablado de la tendencia familiar de la ED, no existen grandes estudios que la puedan corroborar.
Dos estudios poblacionales parecen demostrar el papel de la genética en la ED. El primero fue realizado en Suecia estudiando gemelos y demostró que el riesgo de tener ED, si algunos de ellos estaban afectados, era mayor en monocigotos versus dicigotos (OR7.15 vs. 3.2, respectivamente)48. El otro se realizó en Dinamarca, detectando los casos incidentes de ED en un amplio registro poblacional, y encontró que el riesgo relativo de desarrollar ED en hermanos de casos índice fue de 2.92 (IC95%: 2.50-3.39) en comparación con la población general. El riesgo relativo de tener ED en un gemelo cuando el otro también tenía ED fue de 14.5 (IC95%: 8.9-23) para gemelos monocigóticos en comparación con 5.5 (IC95%: 3,3-8,6) para gemelos dicigóticos49. Finalmente, Reichert et al.50 informaron que una variante del gen COL3A1 (rs3134646) que codifica para la formación de colágena del tejido conectivo se asoció con un riesgo incrementado de desarrollar diverticulosis en hombres de raza blanca.
- 15.
La fisiopatología de la colitis segmentaria asociada a diverticulosis se desconoce, pero comparte características con la enfermedad inflamatoria intestinal
Calidad de la evidencia: C
Nivel de acuerdo: totalmente de acuerdo 95%, parcialmente en desacuerdo 5%
La fisiopatología de la colitis segmentaria asociada a diverticulosis (SCAD) se desconoce. Sin embargo, tiene similitudes y diferencias con la enfermedad inflamatoria intestinal (EII). La SCAD se presenta predominantemente en pacientes de edad avanzada, mientras que la EII se presenta en sujetos más jóvenes. La SCAD respeta el recto y el colon proximal, mientras que la colitis ulcerativa afecta el recto y la enfermedad de Crohn afecta cualquier segmento del aparato digestivo. La SCAD tiene una evolución benigna y con una baja tasa de cirugías, mientras que la EII tiene una tasa más alta de complicaciones. La diferenciación entre ambos padecimientos suele ser difícil, ya que ni la histología ni la expresión de factor de necrosis tumoral alfa son capaces de diferenciar entre las dos patologías20.
Presentación clínica y diagnóstico- 16.
La enfermedad diverticular no complicada y la complicada son espectros distintos y no fases de la misma evolución. La evolución de la enfermedad es favorable en general, ya que la tasa de complicaciones es baja
Calidad de la evidencia: B
Nivel de acuerdo: totalmente de acuerdo 85%, parcialmente de acuerdo 10%, incierto 5%
El estado actual y la clasificación más aceptada de la enfermedad diverticular (ED) se muestran en la figura 1. La mayor parte de los pacientes con diverticulosis (hasta el 89%) están asintomáticos. La presencia de dolor y distensión abdominal, asociados a cambios en el hábito intestinal con predominio de diarrea, se denominará ED que podrá ser no complicada (SUDD, por sus siglas en inglés) o complicada. Del 15 al 20% de los pacientes con divertículos tendrán SUDD y aproximadamente el 50% cumplirán con los criterios de Roma para SII, pero por definición no tendrán complicaciones. De todos los pacientes con diverticulosis, el 4% desarrollará ED complicada, la cual no requiere la preexistencia de SUDD para manifestarse, y se divide en diverticulitis aguda no complicada, diverticulitis aguda complicada (abscesos, perforación, fístula o estenosis), hemorragia diverticular y colitis segmentaria asociada a diverticulosis (SCAD, por sus siglas en inglés)51. Durante los últimos años esta clasificación de la ED se ha prestado a confusión, ya que muchos autores consideran que la ED es sinónimo de SUDD y esto hace pensar que la ED se puede complicar y evolucionar en forma lineal hasta la diverticulitis aguda complicada o no, hemorragia y SCAD. Otros autores han simplificado sus definiciones, evitando clasificar a la ED complicada y nombrándola simplemente diverticulitis aguda. Sin embargo, esto no evita la confusión entre la ED y la SUDD.
- 17.
La enfermedad diverticular complicada se refiere a la presencia de síntomas y signos variables, como dolor abdominal, hemorragia o fiebre, leucocitosis y signos radiológicos o endoscópicos. Esta incluye la diverticulitis aguda, la colitis segmentaria asociada a diverticulosis y la hemorragia diverticular
Calidad de la evidencia: A
Nivel de acuerdo: totalmente de acuerdo 100%
La diverticulitis aguda no complicada se origina por la microperforación del divertículo y clínicamente se caracteriza por dolor abdominal en fosa iliaca izquierda, distensión, fiebre y leucocitosis. La tomografía computarizada demostrará engrosamiento de la pared del colon e infiltración de la grasa pericolónica, sin presencia de aire libre ni de abscesos.
La etiología de la enfermedad diverticular (ED) complicada no ha sido aclarada hasta ahora. La detección de aire libre pericolónico, abscesos (pericolónicos o adyacentes al colon), neumoperitoneo o peritonitis fecal permiten establecer el diagnóstico de diverticulitis aguda complicada. Los datos clínicos de diverticulitis aguda, en presencia de gas en los órganos vecinos (vejiga o vagina generalmente), así como neumaturia o material fecal en la orina o a través de la vagina, harán el diagnóstico fístula52,53.
La hemorragia diverticular se produce por la rotura traumática de la vasa rectum en la luz del divertículo. Se caracterizará por hematoquecia, alteraciones del estado hemodinámico (de acuerdo con la magnitud de la hemorragia), alteraciones en la hemoglobina y el hematocrito. La colonoscopia de urgencia podrá señalar el divertículo o divertículos sangrantes para su tratamiento54. Por último, la colitis segmentaria asociada a diverticulosis (SCAD) se clasifica de acuerdo a los hallazgos endoscópicos y morfológicos en cuatro subtipos, que se describen en la tabla 255.
- 18.
La diverticulitis aguda suele presentarse como dolor abdominal intenso y prolongado, por lo general en cuadrante inferior izquierdo, cambio en el hábito intestinal, aumento de la temperatura, leucocitosis y datos de respuesta inflamatoria sistémica. Puede ser autolimitada o complicarse con perforación, absceso o fístula
Clasificación endoscópica de la colitis segmentaria asociada a diverticulosis (SCAD)
| Tipo | Característica |
|---|---|
| A | Pliegues engrosados, con discretas erosiones (de 0.5 a 1.5 cm) en la parte alta de dichos pliegues, con arquitectura de criptas conservada, con infiltrados linfocitario y neutrofílico en el epitelio de las criptas |
| B | Cambios similares a los observados en la colitis ulcerosa leve o moderada, con pérdida difusa del patrón vascular, edema, hiperemia y lesiones bien localizadas, con distorsión de las criptas, cambios crónicos en la lamina propria, abscesos crípticos y disminución de células caliciformes |
| C | Cambios parecidos a la enfermedad de Crohn, con úlceras aftosa aisladas, gran variabilidad histológica, con afección transmucosa, inflamación con microfisuras, folículos linfoides e infiltrados inespecíficos |
| D | Cambios similares a la colitis ulcerosa grave, con úlceras más graves y difusas, disminución del calibre de la luz, distorsión de las criptas con cambios crónicos en la lamina propria, abscesos crípticos y disminución de células caliciformes |
Modificada de Søreide et al.55.
Calidad de la evidencia: A
Nivel de acuerdo: totalmente de acuerdo 95%, parcialmente de acuerdo 5%
La diverticulitis aguda implica un fenómeno inflamatorio de los sacos diverticulares, y los cambios que se observan en la grasa mesentérica adyacente son reflejo del intento natural por controlar el proceso55. La susceptibilidad de los divertículos a la inflamación se explica por isquemia local, translocación de patógenos por retención de heces, trauma por fecalitos y microperforaciones56. Los signos y síntomas de la diverticulitis aguda no son específicos de esta enfermedad, pero la localización del proceso en conjunción con los demás datos clínicos es vital para establecer la sospecha diagnóstica. Las microperforaciones bien contenidas son comunes en el curso de la enfermedad y la mayoría de los casos se pueden tratar en forma conservadora2,57. Sin embargo, la inflamación más grave de la pared intestinal puede causar necrosis, pérdida de su integridad y perforación. El absceso típicamente se manifiesta como una colección de líquido loculado que contiene aire; puede ser detectado hasta en el 30% de los casos con diverticulitis aguda y, en algunos casos, observarse distante al sitio de inflamación primaria. La fístula ocurre cuando un absceso diverticular rompe la integridad de la pared de alguna estructura anatómica adyacente, como la vejiga urinaria, el uréter, otros segmentos intestinales, la vesícula biliar, el útero, las trompas de Falopio, la vagina, la piel o la región perianal. La fístula por diverticulitis suele observarse, en orden de frecuencia decreciente, como colovesical, coloentérica y colouterina57.
- 19.
La hemorragia diverticular habitualmente se manifiesta por hematoquecia indolora, que puede o no generar compromiso hemodinámico del paciente
Calidad de la evidencia: A
Nivel de acuerdo: totalmente de acuerdo 80%, parcialmente de acuerdo 10%, incierto 5%, parcialmente en desacuerdo 5%
Menos del 5% de los pacientes con diverticulosis presentan hemorragia diverticular, que se debe a una rotura asimétrica de vasos rectos distendidos en el domo diverticular y no está relacionada con inflamación56,58. Eso explica la ausencia de dolor y de signos de inflamación local o respuesta inflamatoria sistémica. La hemorragia diverticular cede espontáneamente en el 70-90% de los casos. Sin embargo, los pacientes con hemorragia grave que muestran inestabilidad hemodinámica, hemorragia persistente después de 24h, descenso del nivel de hemoglobina mayor de 2g/dl o la necesidad de transfusión deben estudiarse en forma inmediata tan pronto como hayan sido estabilizados59.
- 20.
Los divertículos pueden detectarse por diversos estudios de imagen. Ante la sospecha de diverticulitis aguda la tomografía computarizada multicorte es el método de elección, porque permite establecer el diagnóstico, obtener información extraintestinal y detectar sus complicaciones
Calidad de la evidencia: A
Fuerza de la recomendación: 1, fuerte a favor de la intervención
Nivel de acuerdo: totalmente de acuerdo 100%
Diversos métodos de imagen permiten detectar la presencia de divertículos en el colon. Tal es el caso del enema baritado con doble contraste, el ultrasonido abdominal, la colonografía virtual o la tomografía computarizada multicorte. Sin embargo, el diagnóstico de enfermedad diverticular (ED) propiamente dicha requiere un estudio de imagen seccional que tenga pocos efectos indeseables asociados y que sea costo-efectivo para fines de diagnóstico. La tomografía computarizada tiene la ventaja de ser un método independiente del operador, reproducible, ampliamente disponible, que proporciona un alto grado de certeza diagnóstica, provee imágenes extraintestinales y permite clasificar cada caso, lo que tiene implicaciones de tratamiento y pronóstico, por lo que se considera la prueba patrón en el diagnóstico de la ED complicada57,60. El ultrasonido es menos sensible para la detección de complicaciones, no permite clasificar cada caso, depende del operador y, para que sea de valor en el contexto de esta enfermedad, se requiere que el operador esté altamente calificado en este trastorno, lo que limita su disponibilidad61. La comparación de ambos métodos en el diagnóstico de diverticulitis aguda ha mostrado diferencias significativas: la sensibilidad del ultrasonido para la diverticulitis aguda fue del 61% vs. 81% de la tomografía (p<0.01)62.
- 21.
La clasificación de Hinchey y sus modificaciones han demostrado tener impacto para determinar el mejor enfoque terapéutico y predecir las complicaciones en los pacientes que necesitan cirugía
Calidad de la evidencia: A
Fuerza de la recomendación: 1, fuerte a favor de la intervención
Nivel de acuerdo: totalmente de acuerdo 95%, incierto 5%
Desde la primera clasificación propuesta por Hinchey en 1978 para la diverticulitis aguda complicada con perforación se han planteado diversas modificaciones y nuevos sistemas de clasificación con el fin de actualizar el abordaje de la enfermedad. El amplio uso de la tomografía inició modificaciones en la clasificación de Hinchey, e incluso la aparición de nuevas clasificaciones. Cada clasificación acentúa sus fortalezas y limitaciones, intentando guiar hacia la mejor forma de tratamiento para cada caso en particular63. Las nuevas descripciones se han redefinido a la par del uso de nuevas estrategias de tratamiento, como el drenaje percutáneo guiado por tomografía o el drenaje laparoscópico64,65. Actualmente la clasificación más utilizada en la diverticulitis aguda es la clasificación de Hinchey modificada por Wasvary, que es un poco más compleja en comparación con la descripción original (tabla 3). Esta clasificación modificada permite categorizar a los pacientes con diverticulitis aguda (DA) y varios estudios han demostrado claramente el impacto de esta clasificación para determinar el mejor enfoque terapéutico y predecir las complicaciones perioperatorias para los pacientes que necesitan cirugía. Esta modificación de la clasificación de Hinchey debe ser conocida con fin de mejorar la atención y el manejo del paciente, porque cada categoría tiene un enfoque terapéutico específico65,66.
- 22.
La colonoscopia es útil para el diagnóstico y el tratamiento de la hemorragia diverticular y en el diagnóstico de la colitis segmentaria asociada a diverticulosis. No se recomienda el uso rutinario de la colonoscopia en la evaluación de la diverticulitis aguda
Clasificación de Hinchey modificada por Wasvary
| Clasificación | Hallazgo |
|---|---|
| 0 | Diverticulitis clínicamente leve |
| Ia | Inflamación pericólica confinada o flemón |
| Ib | Absceso pericólico o mesocólico |
| II | Absceso pélvico, intraabdominal distante o retroperitoneal |
| III | Peritonitis purulenta generalizada |
| IV | Peritonitis fecal generalizada |
Modificada de Klarenbeek et al.65.
Calidad de la evidencia: A
Fuerza de la recomendación: 1, fuerte a favor de la intervención
Nivel de acuerdo: totalmente de acuerdo 95%, parcialmente de acuerdo 5%
La colonoscopia puede usarse tanto para el diagnóstico como para el tratamiento de la hemorragia diverticular del colon67. La identificación de los estigmas de hemorragia reciente permite ubicar el sitio de la hemorragia y la aplicación de algún método de hemostasia endoscópica68. La colonoscopia también es útil para el diagnóstico diferencial de otras formas de colitis crónica (en particular para discernir entre la enfermedad de Crohn y la SCAD), ya que permite la evaluación directa de todos los segmentos intestinales y la toma de biopsias. Su utilidad para confirmar el diagnóstico de diverticulitis no complicada es debatible y su uso sistemático para tal fin no se justifica, ya que el riesgo de neoplasia colónica avanzada en pacientes con diverticulitis aguda no complicada es similar al de la población de riesgo promedio69-71. Por el contrario, la colonoscopia es recomendada después de la resolución de un episodio de diverticulitis complicada o en los pacientes que se quejan de síntomas persistentes. En sujetos con un episodio reciente de diverticulitis aguda complicada, realizar una colonoscopia después de 4 a 8semanas puede permitir identificar algunos casos de carcinoma colorrectal y adenomas avanzados, si bien esta indicación se encuentra bajo constante revisión37,71,72.
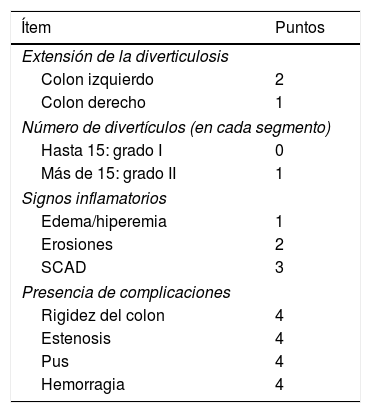
Finalmente, la colonoscopia puede evaluar la enfermedad diverticular (ED) por medio de la clasificación denominada Medición de Complicaciones e Inflamación Diverticular (DICA, por sus siglas en inglés), que ha demostrado predecir la evolución de la enfermedad y seleccionar las estrategias terapéuticas73. El grado según DICA resulta de la suma de los puntajes para la extensión de la diverticulosis, el número de divertículos por región, la presencia y el tipo de inflamación, así como la presencia y el tipo de complicaciones (tabla 4). Algunos estudios retrospectivos han demostrado que DICA es un método simple, reproducible, fácil de usar, que tiene buena correlación con otros indicadores de inflamación y ayuda a seleccionar los pacientes con ED que realmente necesitan tratamiento y a elegir los mejores tratamientos en términos de costo/efectividad para la prevención de diverticulitis aguda, su recurrencia y la necesidad de cirugía en el futuro74-76. Sin embargo, la clasificación endoscópica DICA no ha sido validada en nuestra población.
- 23.
Los biomarcadores como la proteína C reactiva y la calprotectina fecal pueden ser de utilidad en el diagnóstico de diverticulitis aguda complicada y colitis segmentaria asociada a diverticulosis, pero faltan estudios para demostrar su sensibilidad y su especificidad
Clasificación endoscópica DICA
| Ítem | Puntos |
|---|---|
| Extensión de la diverticulosis | |
| Colon izquierdo | 2 |
| Colon derecho | 1 |
| Número de divertículos (en cada segmento) | |
| Hasta 15: grado I | 0 |
| Más de 15: grado II | 1 |
| Signos inflamatorios | |
| Edema/hiperemia | 1 |
| Erosiones | 2 |
| SCAD | 3 |
| Presencia de complicaciones | |
| Rigidez del colon | 4 |
| Estenosis | 4 |
| Pus | 4 |
| Hemorragia | 4 |
DICA 1 (de 1 a 3puntos), DICA 2 (de 4 a 7puntos), DICA 4 (>7puntos).
Modificado de Tursi et al.75.
Calidad de la evidencia: B
Fuerza de la recomendación: 2, débil a favor de la intervención
Nivel de acuerdo: totalmente de acuerdo 95%, incierto 5%
En los últimos años ha habido un interés creciente sobre el posible papel de los marcadores biológicos en la enfermedad diverticular (ED) como herramientas no invasivas, confiables y de bajo costo para el diagnóstico preciso y precoz de la diverticulitis aguda. La mayoría de estudios que han evaluado el valor de la proteínaC reactiva han demostrado que valores >50mg/l apoyan firmemente el diagnóstico de diverticulitis aguda y se correlaciona con la gravedad histológica, el riesgo de perforación y la respuesta al tratamiento77. Algunos estudios de casos y controles han demostrado que la determinación de calprotectina fecal permite discernir entre los controles sanos y pacientes con síndrome de intestino irritable de aquellos con SUDD, DA no complicada y SCAD78-80. A pesar de estos resultados prometedores, la utilidad de los biomarcadores para predecir la recurrencia de la diverticulitis o la respuesta al tratamiento aún no ha sido claramente establecida.
Tratamiento- 24.
No existe forma de prevenir el desarrollo de divertículos y no se requiere tratamiento en pacientes asintomáticos
Calidad de la evidencia: A
Fuerza de la recomendación: 1, fuerte a favor de la intervención
Nivel de acuerdo: totalmente de acuerdo 95%, parcialmente en desacuerdo 5%
Los mecanismos patológicos subyacentes que causan la formación de divertículos colónicos aún no han sido aclarados, lo que impide establecer medidas efectivas que prevengan su aparición2. Durante mucho tiempo se pensó que una dieta alta en fibra podía prevenir o retrasar la presencia de diverticulosis. Sin embargo, aunque numerosos estudios han documentado una mayor ingesta de fibra en las poblaciones occidentales, la incidencia de la enfermedad diverticular no se ha reducido y las complicaciones se han incrementado81. Algunos estudios realizados en la última década han demostrado que una dieta alta en fibra no previene, e incluso se asocia, a una mayor prevalencia de diverticulosis, lo que ha cambiado los paradigmas sobre esta entidad81-83.
- 25.
En pacientes con historia de diverticulitis el uso de aspirina y antiinflamatorios no esteroideos debe evitarse siempre que sea posible
Calidad de la evidencia: B
Fuerza de la recomendación: 2, débil a favor de la intervención
Nivel de acuerdo: totalmente de acuerdo 90%, parcialmente de acuerdo 10%
La toxicidad gastrointestinal de los antiinflamatorios no esteroideos (AINE) es bien conocida, pero su efecto deletéreo en el colon ha sido menos estudiado. Las investigaciones realizadas en las últimas décadas han esclarecido la relación entre el uso de AINE y la enfermedad diverticular complicada, inclusive con aspirina a dosis bajas84. Al menos tres revisiones sistemáticas y metaanálisis que incluyeron más de 70artículos han demostrado que los AINE y la aspirina incrementan el riesgo de presentar hemorragia diverticular del colon, y una de ellas encontró un incremento en el riesgo de presentar absceso y perforación diverticular85-87. Por otro lado, se ha demostrado que suspender estos fármacos reduce de forma significativa el riesgo de recurrencia de hemorragia diverticular, sin aumentar la incidencia de accidentes cerebrovasculares88. Desafortunadamente, el empleo de AINE y aspirina es muy frecuente —y a veces indispensable— en los grupos de edad que tienen mayor prevalencia de diverticulosis. El grupo de consenso recomienda evitarlos siempre que sea posible.
- 26.
La mesalazina puede mejorar tanto los síntomas como las recaídas de la enfermedad diverticular sintomática no complicada. Su eficacia para prevenir el primer cuadro de diverticulitis y la diverticulitis recurrente no ha sido aclarada
Calidad de la evidencia: B
Fuerza de la recomendación: 2, débil a favor de la intervención
Nivel de acuerdo: totalmente de acuerdo 80%, parcialmente de acuerdo 10%, incierto 5%, totalmente en desacuerdo 5%
La justificación para el uso de la mesalazina en la SUDD y en la prevención de la diverticulitis aguda y recurrente se basa en el papel de la inflamación de bajo grado y la inflamación manifiesta en estos escenarios clínicos. Una revisión sistemática que incluyó 6ensayos clínicos controlados y más de 1,000 pacientes concluyó que la mesalazina es efectiva para lograr alivio sintomático y para prevenir el primer evento de diverticulitis en pacientes con SUDD89. Los datos de estudios no controlados sugieren un beneficio de la mesalazina en pacientes con SUDD, mientras que los datos de ensayos controlados aleatorios mostraron alguna evidencia en la mejoría de los síntomas, aunque con resultados contrastantes90. Otra revisión sistemática que incluyó 6ensayos clínicos controlados y más de 1,900 pacientes concluyó que la mesalazina no previene la recurrencia de diverticulitis en pacientes con SUDD91. El metaanálisis más reciente de Cochrane, que incluyó 7ensayos clínicos controlados y más de 1,800 enfermos, no encontró evidencia de un efecto favorable de la mesalazina vs. placebo en la prevención de diverticulitis recurrente (31.3% vs 29.8%; RR:0.69; IC95%: 0.43-1.09)92. La heterogeneidad y los sesgos metodológicos de los estudios publicados hasta ahora no permiten definir con certeza el papel de la mesalazina en la prevención de la diverticulitis aguda y recurrente.
- 27.
El uso de probióticos en la enfermedad diverticular es controvertido; en la actualidad no se ha demostrado su utilidad para prevenir nuevos cuadros de diverticulitis
Calidad de la evidencia: C
Fuerza de la recomendación: 2, débil a favor de la intervención
Nivel de acuerdo: totalmente de acuerdo 90%, parcialmente de acuerdo 5%, incierto 5%
La disbiosis y la inflamación de bajo grado se han identificado como factores fisiopatológicos en la enfermedad diverticular (ED) y se han convertido en potenciales blancos terapéuticos. Los probióticos pueden mejorar los síntomas al modificar la microbiota intestinal y se consideran tratamientos prometedores en este trastorno. Una revisión sistemática que incluyó 11estudios y más de 750 pacientes con ED no logró establecer conclusiones sobre su eficacia debido a la heterogeneidad de los diseños y variables de interés primario93. Como en muchos otros padecimientos digestivos, existen estudios en curso, de buen diseño metodológico, utilizando probióticos específicos en diversas fases de la ED, que han mostrado resultados prometedores94. Se requiere más investigación para establecer el papel de los probióticos en esta afección.
- 28.
El tratamiento ambulatorio de la diverticulitis aguda no complicada es seguro y costo-efectivo en pacientes bien seleccionados
Calidad de la evidencia: A
Fuerza de la recomendación: 1, fuerte a favor de la intervención
Nivel de acuerdo: totalmente de acuerdo 100%
La diverticulitis aguda se ha convertido en un motivo frecuente de consulta en urgencias, aunque la mayoría de los casos son leves y sin complicaciones. Tradicionalmente la diverticulitis aguda no complicada se trató en forma hospitalaria, con reposo intestinal, líquidos y antibióticos intravenosos. En los últimos años, un número cada vez mayor de publicaciones ha tratado de determinar si la atención podría llevarse a cabo en la comunidad, con una alimentación enteral más temprana y antibióticos orales. Varios estudios recientes han demostrado que el tratamiento ambulatorio con antibióticos es seguro y efectivo. Al menos tres revisiones sistemáticas publicadas en los últimos años han explorado los resultados del tratamiento ambulatorio en la diverticulitis aguda no complicada95-97. La primera, que incluyó 9estudios y más de 400 pacientes, demostró que el 97% fueron tratados con éxito en forma ambulatoria95. La segunda revisión sistemática, que incluyó 11estudios, encontró que la tasa de éxito del tratamiento ambulatorio varió del 91.5 al 100% y menos del 8% de los enfermos fueron readmitidos al hospital, sin que se informaran más complicaciones en comparación con los tratados en forma hospitalaria96. La más reciente revisión sistemática, que incluyó 10estudios, no encontró diferencias en las tasas de fracaso del tratamiento médico (6.5 vs. 4,6%, p=0,32) o recurrencia (13.0 vs. 12.1%, p=0,81) entre los que recibieron atención ambulatoria u hospitalaria97. Dos de las tres revisiones documentaron un importante ahorro económico implementando la atención ambulatoria96,97. La intolerancia a la vía oral y la falta de apoyo familiar o social son criterios de exclusión comúnmente utilizados para este enfoque, mientras que las comorbilidades graves no son criterios de exclusión definitiva en todos los estudios.
En los últimos años se ha valorado una estrategia aún más liberal en la que los enfermos con demostración tomográfica de diverticulitis aguda no complicada se hospitalizan solo si es necesario por motivos clínicos para otorgarles medidas de apoyo, sin administrar antibióticos (estudio DIABOLO)98-100. Los resultados hasta ahora informados demuestran que la omisión de antibióticos en el tratamiento de la diverticulitis aguda no complicada no se asocia a diverticulitis más complicada, diverticulitis recurrente o mayor número de resecciones sigmoideas en el seguimiento a largo plazo. Sin embargo, estos resultados aún deben ser confirmados; no es una conducta que por el momento se acepte en forma generalizada y se recomienda que el uso de antibióticos se haga en forma selectiva100,101.
Así, el tratamiento ambulatorio de la diverticulitis aguda no complicada es seguro, eficaz y económicamente eficiente cuando se aplica una selección adecuada de enfermos.
- 29.
La diverticulitis aguda complicada requiere internamiento del paciente, aplicación de antibióticos de amplio espectro y observación estrecha del equipo quirúrgico.
Calidad de la evidencia: A
Fuerza de la recomendación: 1, fuerte a favor de la intervención
Nivel de acuerdo: totalmente de acuerdo 95%, parcialmente de acuerdo 5%
Contrario a lo que sucede en la diverticulitis aguda no complicada, existe un acuerdo general sobre iniciar un tratamiento más agresivo y vigilar en forma estrecha a los enfermos con complicaciones, especialmente si presentan signos de gravedad, comorbilidades o inmunosupresión102-107. Aunque esta conducta se mantiene vigente, es claro que el manejo de esta entidad se encuentra en constante evolución y cada vez se acumula más evidencia sobre la potencial utilidad del tratamiento conservador en las fases iniciales de inflamación. Algunos expertos han propuesto el tratamiento conservador y ambulatorio para pacientes con «diverticulitis levemente complicada» (con abscesos <4cm o neumoperitoneo <2cm) pero siempre acompañado de la administración de antibióticos108. El grupo de consenso reconoce estos avances y tendencias hacia un tratamiento conservador en casos bien seleccionados, pero hasta no contar con más y mejores evidencias recomienda una conducta más proactiva y vigilante en los casos de diverticulitis complicada.
- 30.
El drenaje percutáneo de abscesos en centros equipados y con personal entrenado en radiología intervencionista puede considerarse como una opción de tratamiento razonable en casos seleccionados
Calidad de la evidencia: A
Fuerza de la recomendación: 1, fuerte a favor de la intervención
Nivel de acuerdo: totalmente de acuerdo 100%
El tratamiento inicial de la diverticulitis complicada con abscesos ha transitado de ser una emergencia quirúrgica a convertirse en un tratamiento conservador con antibióticos y drenaje percutáneo seguido de una resección diferida, en casos seleccionados. Una revisión sistemática y metaanálisis que incluyó 22 estudios y más de 1,000 enfermos con diverticulitis complicada documentó que el drenaje percutáneo se realizó con éxito en el 49% de los abscesos menores de 3cm, aunque con una alta probabilidad de recurrencia durante el seguimiento109. Más recientemente, otra revisión sistemática que incluyó 42 estudios observacionales y más de 8,700 pacientes encontró que solo el 2.5% de los pacientes sometidos a drenaje percutáneo experimentaron complicaciones relacionadas con el drenaje y el 15.5% necesitaron ajuste o reemplazo del mismo110. Aunque el 25% de los tratados en forma no quirúrgica experimentaron recurrencia en el seguimiento a largo plazo, el drenaje se asoció con menor frecuencia de recurrencia (15.9% vs 22.2%)110. Los buenos resultados del drenaje dependen principalmente de la adecuada selección de los enfermos, así como de la experiencia del centro.
- 31.
Algunos esquemas de tratamiento a largo plazo que incluyen rifaximina alfa y mesalazina disminuyen la posibilidad de un nuevo cuadro de diverticulitis aguda en comparación a mesalazina únicamente
Calidad de la evidencia: B
Fuerza de la recomendación: 2, débil a favor de la intervención
Nivel de acuerdo: totalmente de acuerdo 80%, parcialmente de acuerdo 10%, incierto 10%
El tratamiento con el fin de prevenir nuevos cuadros de diverticulitis aguda no ha sido claramente definido111. Un estudio comparativo demostró que la rifaximina más mesalazina es más eficaz que la rifaximina sola en el tratamiento de la diverticulitis recurrente y complicada del colon. Tursi et al.112 estudiaron una serie de 218casos consecutivos con diverticulitis y los dividieron en dos grupos. El grupoA se conformó de 109 pacientes tratados con rifaximina 400mg dos veces al día más mesalazina 800mg tres veces por día durante 7días, seguido de rifaximina 400mg dos veces al día y mesalazina 800mg dos veces durante 7días de cada mes. El grupoB fue integrado por 109 pacientes tratados solo con rifaximina 400mg dos veces al día durante 7días, seguidos de 400mg dos veces al día de rifaximina durante 7días por mes. La colonoscopia se realizó a los 3, 6 y 12meses de tratamiento. Los síntomas y los hábitos de evacuación mejoraron en forma significativa en el grupoA en comparación con el grupoB desde el tercer mes de tratamiento. La recurrencia de diverticulitis sintomática se presentó en 3pacientes del grupoA en comparación con 13enfermos del grupoB durante el seguimiento (p<0.005). Este estudio muestra claramente que la rifaximina más mesalazina es más efectiva que la rifaximina sola para la resolución de los síntomas y la prevención de la recurrencia de la diverticulitis.
Pero la rifaximina sin mesalazina también ha demostrado ser efectiva en el tratamiento sintomático de la SUDD. Varios estudios abiertos y retrospectivos habían demostrado la efectividad del antibiótico solo o suplementado con fibra para el control sintomático en la SUDD. Un metaanálisis que incluyó 4estudios con 1,660 enfermos demostró que la administración de rifaximina a dosis de 400mg dos veces al día en ciclos de 7días al mes por un año junto con fibra fue más efectiva que la fibra sola para el control sintomático con un número necesario a tratar de3113. Más recientemente, Moniuszko et al.114 demostraron que la administración de rifaximina, en ciclos mensuales de 7días por mes, era altamente efectiva en el control sintomático de la SUDD desde el primer mes, con efecto máximo a los 3meses.
- 32.
La mayoría de los casos de hemorragia diverticular son autolimitados y requieren únicamente tratamiento de soporte. En los pacientes con hemorragia persistente que se mantienen hemodinámicamente estables se debe realizar colonoscopia temprana
Calidad de la evidencia: A
Fuerza de la recomendación: 1, fuerte a favor de la intervención
Nivel de acuerdo: totalmente de acuerdo 80%, parcialmente de acuerdo 15%, incierto 5%
La hemorragia diverticular del colon es la causa más común de hemorragia del aparato digestivo distal y, como ya se comentó, la colonoscopia se puede usar tanto para el diagnóstico como para su tratamiento115. Entre el 3 y el 15% de los pacientes con diverticulosis presentarán hemorragia diverticular en algún momento de su vida116. Una revisión sistemática que incluyó 11estudios no controlados documentó que el 80% de los casos de hemorragia ceden en forma espontánea y el diagnóstico definitivo de hemorragia diverticular se realizó siempre mediante colonoscopia urgente117. Sin embargo, la recurrencia se observa en el 13-48% de los casos116. Se recomienda que la colonoscopia se realice en las primeras 24h, una vez que el paciente se encuentre estable y previa limpieza intestinal, pero se debe repetir en los pacientes con evidencia de hemorragia recurrente118.
- 33.
Los métodos más utilizados para la hemostasia endoscópica de la hemorragia diverticular son la inyección con adrenalina, la aplicación de bandas y la colocación de endoclips, entre otros
Calidad de la evidencia: A
Fuerza de la recomendación: 1, fuerte a favor de la intervención
Nivel de acuerdo: totalmente de acuerdo 90%, parcialmente de acuerdo 5%, incierto 5%
Diversas modalidades de terapia endoscópica han sido utilizadas para el control de la hemorragia diverticular, y existen múltiples informes sobre el beneficio potencial de la inyección con adrenalina, la electrocoagulación, la aplicación de bandas y la colocación de endoclips, entre otros. Sin embargo, ante el escaso número de estudios comparativos, la evidencia disponible hasta ahora no permite determinar cuál es la técnica óptima para el control agudo de la hemorragia, y lo mismo sucede con el control a largo plazo. La mayor parte de los informes se basan en las preferencias del endoscopista o en su disponibilidad119. Un metaanálisis de 15estudios y 1,156 enfermos que comparó la eficacia de la aplicación de clips versus inyección con o sin termocoagulación demostró que la aplicación exitosa de hemoclips fue superior a la inyección sola, pero comparable a la termocoagulación en la obtención de hemostasia definitiva, sin encontrar diferencias en la mortalidad120. Una revisión sistemática y metaanálisis más reciente que incluyó 16estudios y más de 380 pacientes con hemorragia diverticular demostró que la coagulación, la aplicación de clips o la ligadura fueron similares en términos del control de la hemorragia y en la prevención de recurrencia temprana, pero la necesidad de embolización arterial o cirugía fue significativamente menor con ligadura en comparación con otros métodos121. Uno de los pocos estudios prospectivos que han evaluado la eficacia a largo plazo de dos métodos endoscópicos de hemostasia demostró que la probabilidad de recurrencia de la hemorragia a un año fue del 11.5% con ligadura en comparación con el 37% de los tratados con aplicación de hemoclips (p=0.018), sin diferencia en la tasa de complicaciones o en la necesidad de cirugía122. Nuevos dispositivos han sido probados en este escenario clínico, pero la falta de estudios comparativos y de seguimiento a largo plazo continúa siendo evidente123,124. Hasta no contar con más y mejor evidencia que surja de estudios comparativos, la selección del método endoscópico hemostático se seguirá basando en la preferencia y en la experiencia del endoscopista, así como en su disponibilidad.
- 34.
El uso de enemas de bario para el control de la hemorragia diverticular aguda ha sido informado en forma anecdótica y con evidencia insuficiente, por lo que no se recomienda su empleo
Calidad de la evidencia: D
Fuerza de la recomendación: 2, débil a favor de la intervención
Nivel de acuerdo: totalmente de acuerdo 95%, incierto 5%
La aplicación de enemas bario ha sido utilizada en aquellos pacientes en los que no fue posible identificar el sitio preciso de hemorragia diverticular por endoscopia. El mecanismo de acción no ha sido esclarecido, pero se ha propuesto que la impactación del saco diverticular produce un efecto hemostático directo sobre las ulceraciones o erosiones del domo mediante taponamiento del vaso sangrante. La medida ha sido informada con éxito en forma anecdótica y en series de casos125-127. Dos estudios comparativos han evaluado el uso de enemas de bario en la prevención de hemorragia recurrente con aparente beneficio, aunque su calidad es cuestionable128,129. La evidencia acumulada hasta ahora es insuficiente para recomendar su empleo. Se deben tomar en cuenta los posibles efectos indeseables de la aplicación de enemas de bario, como la perforación, la dificultad para la visualización en una nueva endoscopia o las que condicione para una potencial cirugía127.
- 35.
La hemorragia diverticular masiva es la que causa compromiso hemodinámico grave que no puede ser tratado mediante endoscopia. Estos casos pueden ser tratados con angiografía o cirugía de urgencia si la primera no está disponible o no ha sido efectiva
Calidad de la evidencia: C
Fuerza de la recomendación: 1, fuerte a favor de la intervención
Nivel de acuerdo: totalmente de acuerdo 95%, parcialmente de acuerdo 5%
El estándar de tratamiento para el manejo de la hemorragia diverticular en el colon es, sin duda, la colonoscopia terapéutica. Sin embargo, en pacientes de edad avanzada, con comorbilidades y polifarmacia, es posible que la hemorragia sea grave y muchas veces recurrente, por lo que los métodos endoscópicos pueden no ser suficientes para controlarla. La información sobre los factores de riesgo asociados a la hemorragia masiva y su tratamiento óptimo ha surgido de estudios retrospectivos y no ha sido aclarada por completo. El uso de antiinflamatorios no esteroideos o de anticoagulantes, la edad avanzada, la enfermedad cerebrovascular, las nefropatías crónicas y la diverticulosis bilateral y la que afecta al colon derecho son algunos de los factores asociados130-134. En estos casos la angiografía ha tomado un lugar importante para localizar el sitio de hemorragia y tratarlo. Este método es capaz de detectar una hemorragia con flujo de 0.3ml/min, tiene una sensibilidad del 50 al 86% y una especificidad del 92 al 95%, aunque algunos estudios han mostrado sensibilidad del 100% y especificidad del 96%135. En México, muy pocos centros cuentan con una sala de angiografía y personal capacitado disponible para realizarla, por lo que en ocasiones no es una alternativa viable para controlar estas urgencias. Ante esta situación, se debe considerar la cirugía resectiva de urgencia como la única alternativa a la colonoscopia como terapéutica de una hemorragia masiva.
- 36.
La indicación para el tratamiento quirúrgico en pacientes con antecedente de diverticulitis no complicada recurrente debe considerar el número de cuadros previos, la ausencia laboral por futuros cuadros, la posibilidad de acceso a servicios de salud especializados, el estado físico y las comorbilidades, el inmunocompromiso e, incluso, la preferencia del paciente, entre otros
Calidad de la evidencia: B
Fuerza de la recomendación: 1, fuerte a favor de la intervención
Nivel de acuerdo: totalmente de acuerdo 100%
Con base en los resultados de grandes series retrospectivas, se estima que después de un evento de diverticulitis no complicada solo un tercio de los pacientes tendrán una recaída, y de ellos solo un tercio tendrán una nueva recurrencia. En la actualidad sabemos que el índice de recurrencia real es del 13 a 23% y que la posibilidad de un cuadro subsecuente grave o la necesidad de cirugía de urgencia son bajas (6%)135. Por esta razón, la indicación de realizar cirugía electiva luego de dos cuadros no complicados ha sido eliminada. En la actualidad, el tratamiento quirúrgico electivo se reserva para los pacientes con persistencia de los síntomas con importante afectación de la calidad de vida o ausentismo laboral, tomando en cuenta la opinión de los pacientes en la decisión de su tratamiento. Sin embargo, se debe tener especial cuidado en los pacientes inmunocomprometidos, en los trasplantados o en protocolo de trasplante, que requerirán un tratamiento de por vida y en quienes un nuevo cuadro de diverticulitis puede ser muy grave. Actualmente se considera prioritario el tratamiento quirúrgico posterior al primer evento de diverticulitis en este grupo especial de pacientes136,137.
- 37.
En pacientes con diverticulitis aguda complicada la morbimortalidad es mayor en los que son sometidos a cirugía de urgencia en comparación con los que se logran operar una vez resuelto el cuadro
Calidad de la evidencia: A
Fuerza de la recomendación: 1, fuerte a favor de la intervención
Nivel de acuerdo: totalmente de acuerdo 100%
El escenario de un enfermo que requiere cirugía de urgencia es similar al que plantea un paciente con enfermedad complicada. El procedimiento de elección en estos casos fue, por muchos años, el procedimiento de Hartmann (sigmoidectomía con colostomía terminal). Sin embargo, actualmente se sabe que en enfermos seleccionados es posible realizar una sigmoidectomía con anastomosis primaria e ileostomía de protección. Las complicaciones graves de la reconexión de un procedimiento de Hartmann son más frecuentes que las relacionadas con el cierre de ileostomía (20 vs 0%)136,138. Los factores asociados a la realización de un estoma terminal en la cirugía de urgencia son: índice de masa corporal >30, puntaje peritoneal de Manheim >10, pacientes inmunocomprometidos, HincheyIII y IV139,140. En un paciente sometido a un procedimiento electivo rara vez se utilizan estomas de protección, y en caso necesario el paciente puede recibir el apoyo nutricio y las medidas de necesarias para mejorar sus condiciones previas a la cirugía y prevenir complicaciones. El objetivo es resolver el cuadro agudo sin poner el riesgo al paciente, con el tratamiento mínimo y ofreciendo un procedimiento electivo con menor grado de complicaciones.
- 38.
El abordaje laparoscópico para enfermedad diverticular es una opción viable, siempre y cuando sea realizado por un cirujano con experiencia en el mismo
Calidad de la evidencia: B
Fuerza de la recomendación: 1, fuerte a favor de la intervención
Nivel de acuerdo: totalmente de acuerdo 95%, incierto 5%
El abordaje laparoscópico de la enfermedad diverticular (ED), al igual que la resección de colon por otras causas, ofrece mejores resultados a corto plazo sobre la cirugía abierta. Entre sus ventajas destacan: menor hemorragia, menor dolor, hospitalizaciones más cortas, menor tiempo de retorno para el tránsito intestinal, menor índice de complicaciones y una mejor calidad de vida de los pacientes. Sin embargo, la cirugía laparoscópica para ED es un procedimiento complicado y difícil que incluso se ha comparado con una resección oncológica dado el proceso inflamatorio que existe en el colon. Se recomienda que estos procedimientos sean realizados en un centro de alto volumen, ya que se estima que la curva de aprendizaje es de 40 a 60casos141,142.
- 39.
La edad no es un factor a considerar para decidir el tratamiento quirúrgico
Calidad de la evidencia: A
Fuerza de la recomendación: 1, fuerte a favor de la intervención
Nivel de acuerdo: totalmente de acuerdo 90%, parcialmente de acuerdo 5%, incierto 5%
Históricamente se consideró que si un paciente joven presentaba un cuadro de diverticulitis incluso no complicada, este sería más agresivo, con mayor número de recurrencias y con mayor necesidad de cirugía de urgencia. Por este motivo, durante mucho tiempo se recomendó que los pacientes menores de 50años con diverticulitis debían ser sometidos a sigmoidectomía. Sin embargo, la evidencia que sustenta esta consideración es de mala calidad143,144. En la actualidad se conoce que los pacientes jóvenes con diverticulitis tienen un porcentaje de recurrencia similar a los pacientes de edad avanzada (27%), y la posibilidad de requerir un procedimiento de urgencia también es similar (7.5%). Por lo tanto, actualmente ya no se emplea el término «diverticulitis en pacientes jóvenes» como sinónimo de una enfermedad más agresiva, ni se toma en consideración la edad para ofrecer tratamiento quirúrgico135.
- 40.
El tratamiento quirúrgico de urgencia está indicado en los pacientes con peritonitis purulenta o fecal, e incluirá resección con procedimiento de Hartmann o resección con colo-recto anastomosis con o sin estoma de protección
Calidad de la evidencia: A
Fuerza de la recomendación: 1, fuerte a favor de la intervención
Nivel de acuerdo: totalmente de acuerdo 95%, parcialmente de acuerdo 5%
Tradicionalmente, en un cuadro de diverticulitis complicada los pacientes eran sometidos a tres cirugías: al inicio solo se realizaba un estoma derivativo, en un segundo evento se realizaba la resección del segmento afectado y, finalmente, la reconexión del tránsito intestinal. Sin embargo, esta estrategia se ha abandonado y el tratamiento más frecuente es la realización de una sigmoidectomía con procedimiento de Hartmann. Recientemente se ha propuesto con base en la evidencia que una alternativa al procedimiento de Hartmann es la realización de sigmoidectomía con colo-recto anastomosis e ileostomía de protección. Sin embargo, se reconocen algunos casos en los que esta situación es difícil y se han establecido factores predictores de una colostomía terminal como: inestabilidad hemodinámica, IMC>30, índice de peritonitis de Mannheim >10, pacientes inmunocomprometidos o HincheyII o IV145,146. Cuando se realiza un procedimiento con estoma, siempre se debe considerar la morbilidad asociada a la reconexión del tránsito intestinal. Cuando se comparan las complicaciones mayores en la reconexión de un Hartmann contra el cierre de ileostomía, la diferencia es del 20 vs. el 0%. Además, es más frecuente que los pacientes llevados a un procedimiento de Hartmann prefieran no ser reconectados (57 vs. 90% de pacientes con reconexión)140.
- 41.
El lavado laparoscópico para diverticulitis complicada HincheyIII no se recomienda salvo dentro de un estudio de investigación autorizado por un comité de ética
Calidad de la evidencia: A
Fuerza de la recomendación: 1, fuerte a favor de la intervención
Nivel de acuerdo: totalmente de acuerdo 90%, parcialmente de acuerdo 5%, incierto 5%
El primer estudio con adecuada metodología que se dio a conocer sobre el lavado laparoscópico para enfermedad diverticular es el estudio DILALA, que al comparar 36 pacientes tratados con esta modalidad contra 39 pacientes sometidos al procedimiento de Hartmann demostró que la técnica era posible y segura a corto plazo147. Luego surgió el estudio SCANDIV, que demostró que el lavado laparoscópico no redujo las complicaciones postoperatorias graves e informó peores resultados en todos los objetivos secundarios del estudio148. Más recientemente, el brazo LOLA del estudio LADIES fue detenido por el comité de ética debido a la alta incidencia de complicaciones en el grupo de lavado laparoscópico149. Por lo anterior, consideramos que el lavado laparoscópico para diverticulitis complicada HincheyIII no es un procedimiento que deba realizarse en forma tan amplia y frecuente como ha sucedido en nuestro país. En opinión de este grupo de consenso, su realización debe ser dentro de un protocolo de investigación con aprobación de un comité de ética. El mismo grupo de consenso estima prudente señalar que, si bien este documento no es una guía clínica de observación obligatoria, existe evidencia suficiente para hacer un llamado al uso prudente y protocolizado de este procedimiento.
- 42.
El lavado laparoscópico para diverticulitis complicada HincheyII es una opción para drenar los abscesos en los pacientes sin respuesta al tratamiento médico e intervencionista o cuando este último no se encuentre disponible
Calidad de la evidencia: B
Fuerza de la recomendación: 2, débil a favor de la intervención
Nivel de acuerdo: totalmente de acuerdo 95%, incierto 5%
Diversas series de casos mostraron que el lavado laparoscópico para el tratamiento de la enfermedad diverticular (ED) era un procedimiento seguro y técnicamente reproducible. Sin embargo, en la gran mayoría de las veces no se utilizaba en la peritonitis purulenta generalizada, sino en la diverticulitis HincheyII con algunos abscesos localizados, en los cuales es menos probable encontrar una perforación libre inadvertida, que es la causa del aumento en la mortalidad informada. Por esta razón, el lavado laparoscópico puede considerarse como una alternativa de tratamiento para abscesos por ED cuando no existan los recursos necesarios para realizar una punción guiada por tomografía o ultrasonido150,151.
- 43.
La resección estándar del sigmoides implica una colo-recto anastomosis, idealmente a la altura del promontorio o hasta en el tejido sano. El borde proximal no implica la resección de la totalidad de los divertículos, pero sí la totalidad del sigmoides
Calidad de la evidencia: A
Fuerza de la recomendación: 1, fuerte a favor de la intervención
Nivel de acuerdo: totalmente de acuerdo 95%, parcialmente de acuerdo 5%
La extensión de la resección debe incluir la resección completa del sigmoides y la anastomosis debe ser realizada en un tejido sano, por lo que se recomienda realizar una colo-recto anastomosis. En ocasiones el recto superior también presenta inflamación y se requiere una anastomosis más baja. El margen proximal debe incluir todo el tejido con inflamación que se presente, aunque no necesariamente la totalidad de los divertículos; simplemente se debe cuidar que no quede un divertículo incluido en la anastomosis. La posibilidad de recurrencia de una diverticulitis en el segmento proximal es baja152.
ConclusiónLa enfermedad diverticular del colon es una condición común y cada vez más frecuente, cuya presentación clínica abarca desde la sola presencia de síntomas hasta el desarrollo de diversas complicaciones. Consideramos que es de gran importancia dar a conocer los cambios y avances que se han logrado en el conocimiento de esta enfermedad en los últimos años. Presentamos una revisión consensuada que reafirma, renueva y complementa el conocimiento sobre este padecimiento en comparación con la guía publicada por la Asociación Mexicana de Gastroenterología en 2008.
FinanciaciónNo se obtuvo financiamiento para la realización de este manuscrito.
Conflicto de interesesDr. Jaime de Jesús Aguilera Carrera: es ponente para Takeda.
Dr. Carlos Agustín Arnaud Carreño: es ponente para Menarini.
Dr. Ramón I. Carmona Sánchez: es miembro del consejo asesor de Asofarma, ponente para Mayoly-Spindler, Asofarma y Chinoin.
Dr. Enrique Coss Adame: es miembro del consejo asesor de Takeda Pharmaceuticals, Asofarma, Grünenthal y Ferrer. Ponente para Alfasigma, Takeda, Asofarma, Grünenthal y Ferrer.
Dr. Francisco Esquivel Ayanegui: es ponente para Menarini.
Dr. Aurelio López Colombo: es ponente para Menarini y Takeda.
Dra. Alejandra Noble Lugo: es ponente para Takeda, Menarini, Alfa Wasserman, Asofarma y Astra-Zeneca.
Dr. José María Remes-Troche: es miembro del consejo asesor de Takeda Pharmaceuticals, Menarini y Asofarma. Recibió fondos para la investigación por Sanfer. Ponente para Takeda, Asofarma, Alfa-Wassermann, Menarini, Carnot, Sanofi y Astra-Zeneca.
Dr. Ricardo Humbero Raña Garibay: es ponente para Menarini, Alfa Sigma y Astra-Zeneca.
Dr. Noel Salgado Nesme: es ponente de Johnson & Johnson.
Dr. Manuel Vallejo Soto: es ponente para Menarini.
Los Dr. Luis Alonso Sánchez, Luis Charúa Gunidic, David R. Espinosa Medina, Fernando Rojas Mendoza, Luis Ignacio Muñoz Torres, Federico Roesch Dietlen, Miguel Stoopen Rometti, Jorge Suazo Barahona, Elba Torres Flores y Omar Vergara-Fernández declaran no tener conflicto de intereses.