La vida media de los mexicanos está cada vez más próxima a la que se alcanza en los países desarrollados. En las últimas décadas, se ha experimentado un abatimiento paulatino de las enfermedades infecciosas y parasitarias con un incremento en la mortalidad por padecimientos crónicos y degenerativos estrechamente vinculados a una mayor sobrevida de la población.1 De esta manera, los servicios médicos atienden cada vez más a pacientes de mayor edad en todas las especialidades, pero particularmente en los servicios de urgencias, en donde el dolor abdominal agudo (DAA) del paciente anciano o geriátrico es cada vez más frecuente. Muchas variables hacen más complejo realizar un diagnóstico en este grupo de edad: los cambios fisiológicos que acompañan el envejecimiento, las dificultades para interrogar al paciente y recabar su historia, la percepción alterada del dolor, el uso concomitante de medicamentos que puede causar o confundir el cuadro, la falta de los cambios esperados en los signos vitales, los hallazgos físicos inespecíficos, las enfermedades concomitantes así como pruebas de laboratorio aparentemente normales.2,3
El objetivo de este estudio fue conocer la frecuencia, diagnóstico definitivo y mortalidad asociada en pacientes geriátricos que acude por DAA al servicio de urgencias.
¿ Métodos
En forma retrospectiva, se revisaron los expedientes de pacientes que ingresaron al área de observación urgencias en un periodo de cinco años (de enero del 2004 a diciembre del 2008). Se incluyeron todos los pacientes mayores de 60 años con dolor abdominal agudo (definido como aquel con menos de 24 horas de evolución) que se presentaran al servicio de urgencias por primera vez para su atención y contaran con los exámenes mínimos indispensables para establecer el diagnóstico que para fines de este estudios fueron biometría hemática completa, pruebas de funcionamiento hepático, amilasa sérica, examen general de orina, radiografías de tórax y abdomen, ultrasonido abdominal (USG) o tomografía computarizada abdominal (TC). Se excluyeron todos aquellos pacientes con dolor abdominal crónico ya conocido o con visitas previas de acuerdo con los datos asentados en el expediente clínico. Se eliminaron todos aquellos pacientes con expedientes incompletos o que no pudieran ser evaluables.
Durante la revisión de los expedientes clínicos se registraron las variables epidemiológicas, las características del dolor abdominal y los resultados de los exámenes de laboratorio e imagen, así como la utilización previa y al momento de ingreso de esteroides y antiinflamatorios no esteroideos (AINE). No se hizo ningún seguimiento a los pacientes.
Se utilizaron las siguientes definiciones para enfermedades concomitantes.
Diabetes mellitus (DM): la definición vigente de la Organización Mundial de la Salud4 y que además estuvieran recibiendo algún tipo de tratamiento (dieta, hipoglucemiantes oral o insulina).
Hipertensión arterial esencial (HTA): se aplicaron las definiciones universalmente aceptadas5 en sujetos con el diagnóstico realizado previamente y con el uso de fármacos hipotensores.
Cardiopatía isquémica: pacientes con estudios previos que confirmaran tal diagnóstico (prueba de esfuerzo, cateterismo, etc.) y que se descartara en ese momento agudización de su cardiopatía isquémica (electrocardiograma sin evidencia de isquemia miocárdica aguda o enzimas de escape cardiaco elevadas).
Fibrilación auricular: arritmia persistente o permanente de acuerdo con la clasificación y los cambios electrocardiográficos descritos por la American Heart Association y el Colegio Americano de Cardiología.6
Insuficiencia renal crónica terminal pacientes con azotemia persistente y en tratamiento sustitutivo de la función renal (diálisis peritoneal o hemodiálisis).
Se utilizaron las siguientes definiciones para establecer los diagnósticos causales del DAA:
Colecistitis aguda: Inflamación súbita de la vesícula biliar que produce dolor abdominal.7
Síndrome ulceroso: dolor en epigastrio causado por una zona denudada, claramente demarcada y profunda, detectada en cualquier porción del estómago o duodeno.8,9
Síndrome de Intestino Irritable: presencia de malestar o dolor abdominal que se alivia con la defecación o se asocia a alteraciones de la forma o la frecuencia de las evacuaciones de acuerdo con los criterios de Roma II.10
Oclusión intestinal: bloqueo parcial o total del intestino que provoca una incapacidad de éste para evacuar el contenido intestinal.11
Diarrea aguda: evacuación de heces anormales liquidas o flojas con incremento en la frecuencia con duración menor de dos semanas.12
Diverticulitis: se utilizó la definición de las guías de diagnóstico y tratamiento de la enfermedad diverticular del colon de la Asociación Mexicana de Gastroenterología.13
Infección de vías urinarias: Presencia de microorganismos en el tracto urinario en número suficiente para causar o no, sintomatología clínica.14
Estreñimiento: sensación de evacuar con mucho esfuerzo o con frecuencia menor a la deseada.15
Litiasis renal: Presencia de cálculo reno-ureteral acompañado de dolor cólico intenso, de aparición súbita, acompañado o no de síntomas urinarios irritativos y que pueden estar asociados a náusea y vómito.16
¿ Resultados
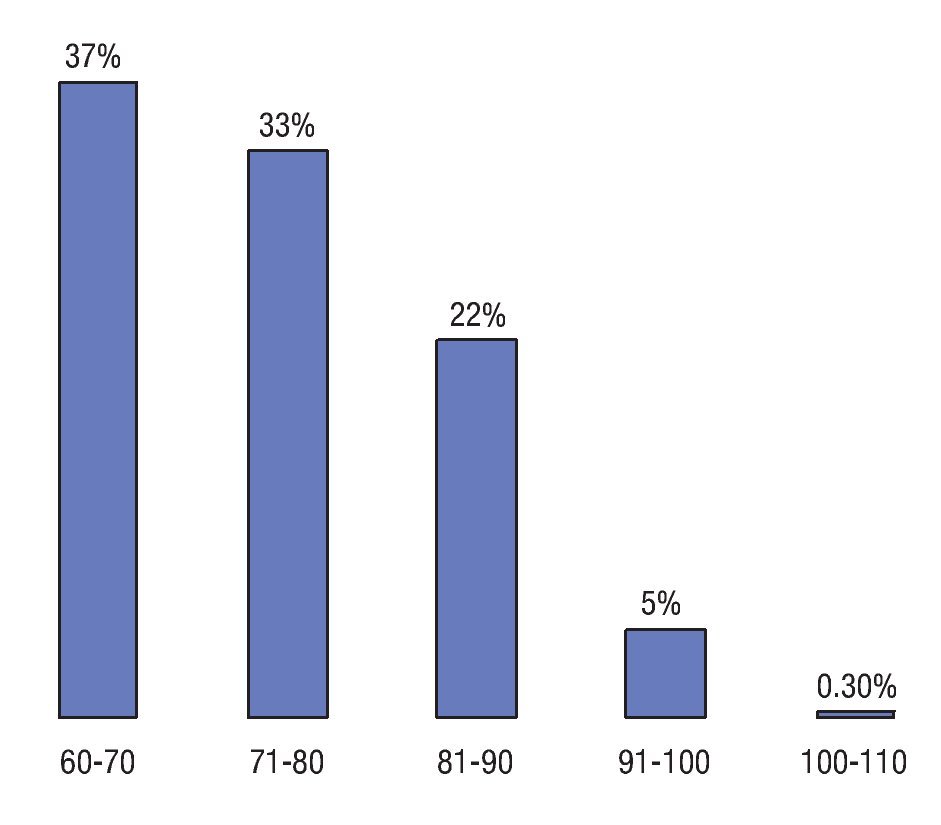
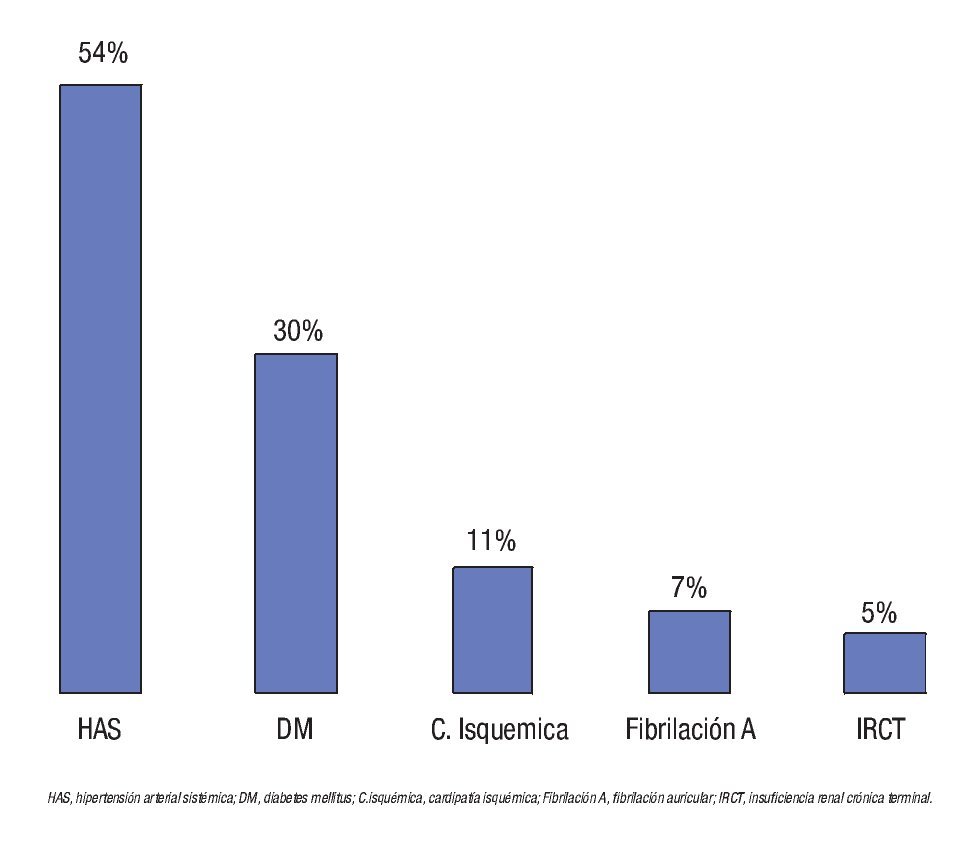
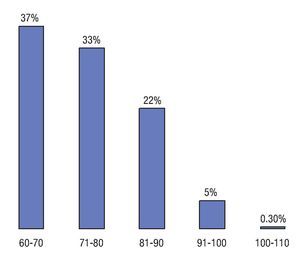
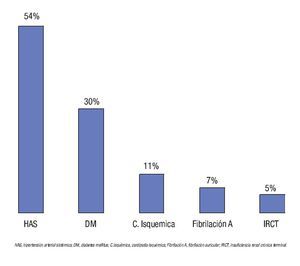
Durante el período de estudio se admitieron al área de observación urgencias a 17 524 pacientes de todas las edades y patologías, de los cuales, 324 (1.8%) correspondieron a pacientes geriátricos con dolor abdominal agudo: 110 hombres (33.9%) y 214 mujeres (66.1%), con promedio de 72 años (rango de 60 a 102 años). De los pacientes geriátricos, 110 se encontraban entre los 71 a 80 años (Figura 1). Ciento setenta pacientes (52.4%) tenían alguna enfermedad concomitante (Figura 2), siendo las más frecuentes: hipertensión arterial sistémica 89 (52.4%); diabetes mellitus 90 (30%); cardiopatía isquémica 38 (11.7%); e insuficiencia renal crónica terminal 16 (4.9%). Ciento sesenta y cinco pacientes (50.9%) contaban ya con alguna cirugía previa siendo de las más frecuentes colecistectomía en 66 pacientes (40%), apendicectomía 34 (20.6%), histerectomía en 19 (11.5%) y hernioplastia inguinal en 16 enfermos (9.7%).
¿ Figura 1. Proporción de pacientes de acuerdo a los diferentes grupos de edad.
¿ Figura 2. Porcentaje de enfermedades asociadas.
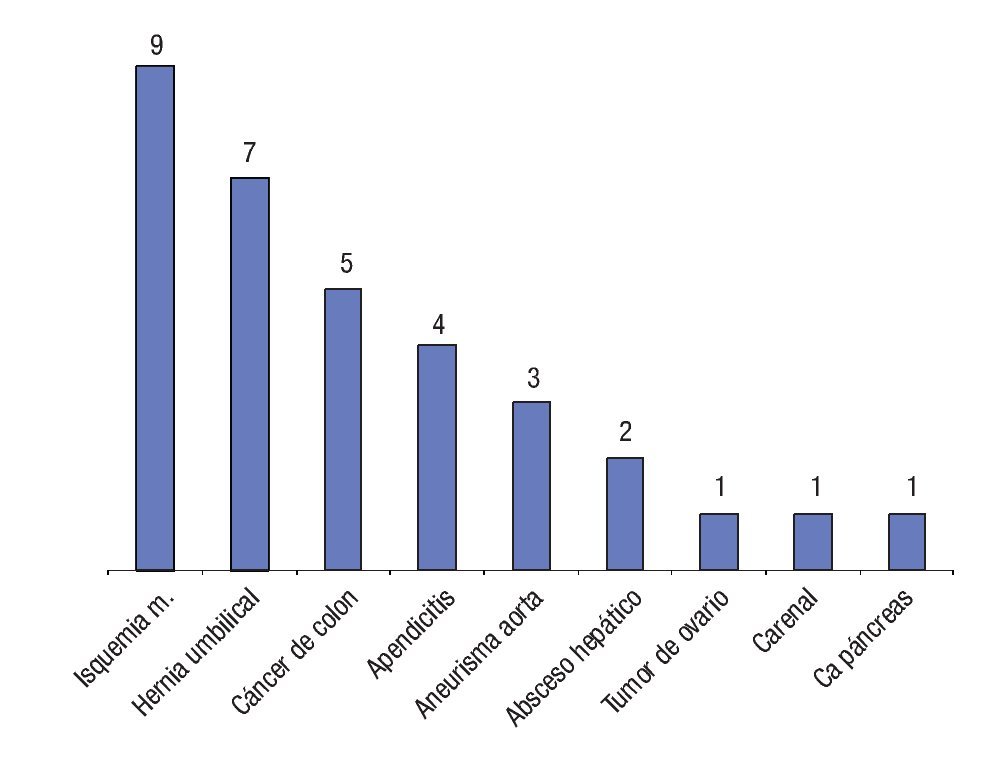
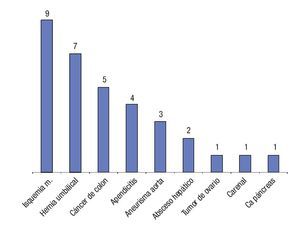
Las causas más frecuentes de dolor abdominal en los pacientes geriátricos fueron: colecistitis aguda en 49 pacientes (15.1%), síndrome de intestino irritable en 42 (12.9%), síndrome ulceroso en 40 (12.3%), oclusión intestinal en 35 (10.8%), diverticulitis en 23 (10.8%), diarrea aguda 23 (10.8%), infección de vías urinarias en 21 (6.4%), pancreatitis aguda en 16 (4.9%), estreñimiento en 13 (4%), litiasis renal en 12 (3.7%). Otras causas se muestran en la Figura 3. De los pacientes con síndrome ulceroso 38 pacientes (95%) consumía algún tipo de AINE. De los pacientes con diverticulitis todos tenían estreñimiento crónico, 12 enfermos correspondieron a grado I de Hinchey, seis a grado II y cinco a grado III.
¿ Figura 3. Otras causas de dolor abdominal.
Noventa y cinco pacientes (29.3%), requirieron alguna intervención quirúrgica. La más frecuente fue colecistectomía urgente en 24 enfermos (25.3%), el resto de los pacientes con colecistitis litiásica, 25 (26.3%) fueron programados para resolución electiva. Otras cirugías realizadas fueron: laparotomía exploradora por obstrucción secundario a adherencias o bridas en 31 enfermos (32.6%), hernias de pared, umbilical, femoral o inguinal en 12 (12.65), diver-ticulitis en 11 (11.6%), resección intestinal por trombosis mesentérica en ocho (8.4%), obstrucción por tumores cinco (5.3%) y apendicitis cuatro (4.2%).
Nueve pacientes murieron (2.7%). De estos, tres correspondieron a trombosis mesentérica, dos pacientes con piocolecisto, pancreatitis aguda biliar y choque séptico, dos con cáncer de colon avanzado, un paciente en estado séptico debido a hernia inguinal complicada, y uno más con abdomen agudo con sospecha de trombosis mesentérica en donde los familiares rechazaron el tratamiento quirúrgico. De estos nueve pacientes, sólo cinco fueron sometidos a algún tipo de cirugía, el resto se trató medicamente.
¿ Discusión
En las últimas siete décadas, la esperanza de vida de la población mexicana se incrementó casi 40 años. En las tres primeras décadas del siglo pasado, el nivel de la mortalidad era alto al compararlo con los países más desarrollados. En 1930, la esperanza de vida era de 36.2 años (35.5 para los hombres y 37.0 para las mujeres). En contraste, la vida media de los mexicanos en la actualidad asciende a 75 años (73.4 años para hombres y 77.9 años para mujeres). Esto puede explicar por qué es cada vez más frecuente atender pacientes ancianos con DAA en los servicios de urgencias.
Muchas variables hacen complejo realizar un diagnóstico en este grupo de edad. Los cambios fisiológicos que acompañan el envejecimiento, las dificultades para interrogar al paciente y recabar su historia, los medicamentos que causan o confunden la patología, la ausencia de los cambios esperados en los signos vitales, hallazgos físicos, enfermedades concomitantes así como pruebas de laboratorio aparentemente normales.2,3 La percepción alterada del dolor está bien documentada en adultos mayores. Estudios más recientes ahora extienden esta disminución en la percepción del dolor a las condiciones abdominales.17 Este puede ser uno de los factores que explican el por qué los pacientes adultos se presentan en urgencias en una etapa tardía de su enfermedad con un peor pronóstico. Muchos factores contribuyen a la dificultad que se puede encontrar al elaborar una adecuada historia del paciente adulto. La disminución de la agudeza auditiva o la memoria, dificultan un buen interrogatorio. El estoicismo es encontrado comúnmente en conjunto con el miedo de perder la independencia.18,19 El uso de medicamentos puede enmascarar o crear una patología. Más pacientes adultos consumen AINE actualmente, lo cual incrementa el riesgo para enfermedad ulcerosa. Los esteroides son usados para varias condiciones encontradas en pacientes mayores e incrementan el riesgo para la formación de una úlcera, además de que pueden bloquear la respuesta inflamatoria esperada para la peritonitis, conduciendo a menor sensibilidad abdominal, alteración de la cuenta de leucocitos o disminución de la respuesta inflamatoria. El uso crónico de narcóticos puede mitigar el dolor que normalmente acompaña una catástrofe abdominal. El uso de antibióticos puede causar dolor abdominal, vómito, y diarrea. Es importante tener todo esto en mente durante la evaluación del paciente adulto que tiene una larga lista de medicamentos.20
En la exploración física también se puede encontrar datos diferentes y no se debe limitar al abdomen. Los pacientes ancianos son regularmente normotérmicos o incluso hipotérmicos, la taquicardia puede ser enmascarada por medicamentos o anormalidades en el sistema de conducción intrínseca. La presión sanguínea normal puede reflejar hipotensión significativa para un paciente con hipertensión crónica. La taquipnea puede ser un mecanismo compensatorio para acidosis progresiva causada por sepsis o intestino isquémico. La exploración cardiopulmonar puede mostrar signos de neumonía, falla congestiva cardíaca, pericarditis, o embolia pulmonar.21,22 La presencia de fibrilación auricular es significativa, porque incrementa el riesgo de isquemia mesentérica. El examen de las extremidades puede revelar la presencia de embolia periférica o puede ser la señal de una enfermedad vascular.
Las pruebas de laboratorio frecuentemente se encuentran en rangos normales y el exceso de confianza en el conteo de leucocitos suele ser un error común. Más de una cuarta parte de los pacientes que tienen apendicitis, no desarrollan leucocitosis y lo mismo se encuentra regularmente en otras condiciones quirúrgicas. La hiperamilasemia no es específica, y aunque las elevaciones pueden indicar pancreatitis, también se puede observar en la isquemia mesentérica. La presencia de sangre en la orina se puede ver en pacientes que tienen nefrolitiasis o infección del tracto urinario, pero también puede ser encontrada en casos de apendicitis, diverticulitis o incluso en la rotura abdominal del aneurisma de la aorta.23
En este estudio encontramos que la frecuencia de pacientes geriátricos con dolor abdominal agudo no es tan elevada si lo comparamos con otras series como la de Fenyo y colaboradores: 18%24,25 o la de Parra y colaboradores: 32%.26 Nosotros encontramos que la colecistitis aguda fue primera causa de dolor en los pacientes geriátricos que se admitieron por esta causa, además de que 20% tenían colecistectomía previa, lo que coincide con otros estudios.13,14 Se sabe que la litiasis vesicular es más común en el anciano debido los cambios relacionados en la fisiología biliar.27 La segunda causa es el síndrome de intestino irritable, seguido del síndrome ulceroso, particularmente en los pacientes que consumen AINE. De los casos que desarrollaron oclusión intestinal, la gran mayoría relacionado a adherencias por cirugías previas ya que 50% de todo el grupo tenían antecedentes quirúrgicos abdominales o hernias inguinales o umbilicales complicadas. La diverticulitis también representó una patología frecuente aunque de estos todos se resolvieron y no se registró alguna muerte.
La mortalidad encontrada en nuestro estudio es baja (2.7%), comparada con el trabajo de Parra y colaboradores,26 que informaron hasta 13%. Los pacientes que fallecieron por choque séptico secundario a piocolecisto, presentaron los cinco datos de Reynolds, situación que implica gravedad.27
Nuestro trabajo tiene las deficiencias relacionadas a todo estudio retrospectivo. Una limitante del estudio es que se tomó en cuenta una sola visita a urgencias, ya que, como es bien sabido, este tipo de enfermedad es dinámica y es probable que algunos pacientes regresaran por persistencia de la sintomatología o empeoramiento de sus condiciones. Sin embargo, consideramos que nuestro estudio refleja la importancia de una evaluación completa y del amplio diagnóstico diferencial que se debe considerar en este grupo de enfermos. En conclusión, en nuestro hospital la causa más frecuente de DAA del anciano está relacionada a enfermedad de la vía biliar, seguido de trastorno funcional digestivo y síndrome ulceroso. La mortalidad es baja cuando se compara con otros trabajos.
Correspondencia: Dr. José Luis Pérez Hernández.
Periférico Sur 4091 Colonia Fuentes del Pedregal, Delegación Tlalpan C. P. 14140. Teléfono 55 56
45 16 84 extensión 51126.
Correo electrónico: josluiperez@hotmail.com
Recibido el 23 de febrero de 2009;
aceptado el 18 de junio de 2010.