¿ Introducción
La palabra 'prolapso' significa deslizarse o caer. El prolapso rectal se define como la protrusión de todas las capas del recto a través del orificio anal. Es una enfermedad que afecta con mayor frecuencia al adulto mayor, habitualmente después de los 70 años, aunque puede presentarse a cualquier edad; es más frecuente en mujeres con una relación 10 a uno. En cuanto a su etiología se han propuesto varias teorías, pero el mecanismo exacto del desarrollo de esta enfermedad es aún desconocido. Se le ha asociado a debilidad de las fascias del piso pélvico, recto móvil, neuropatía de los nervios pudendos incluso a infecciones.
En los Estados Unidos de Norteamérica se atienden menos de 10 casos anuales en hospitales considerados de tercer nivel, lo que representa aproximadamente 2.5 casos por cada 100 mil habitantes.1 Desafortunadamente en México no hay información suficiente al respecto de esta enfermedad y sólo existen informes aislados de series publicadas en diferentes centros hospitalarios del país.2-5 Por tal motivo consideramos importante dar a conocer la experiencia de dos hospitales de concentración y que además son centro de entrenamiento para cirujanos de colon y recto en nuestro país.
¿ Objetivo
Mostrar la experiencia de los últimos años sobre el tratamiento quirúrgico del prolapso rectal en dos hospitales de tercer nivel de la Ciudad de México: el Hospital Central Militar (HCM) y en el Instituto Nacional de Ciencias Médicas y Nutrición Salvador Zubirán (INCMNSZ).
¿ Métodos
Se llevó a cabo un estudio descriptivo, retrospectivo y observacional, en el que se incluyeron todos los pacientes con diagnóstico de prolapso rectal atendidos en ambas instituciones de enero de 1993 a diciembre de 2008, que ameritaron algún tipo de intervención quirúrgica para la corrección del mismo. Se excluyeron todos aquellos pacientes que recibieron algún otro tipo de tratamiento considerado como no quirúrgico para la corrección del prolapso y se eliminaron todos aquellos enfermos que no contaban con el expediente clínico completo para la extracción de los datos de nuestro interés.
Toda la información fue extraída de los expedientes clínicos del HCM y del INCMNSZ recopilados en el periodo de 15 años. Las variables recabadas fueron edad, género, la detección de otras alteraciones del piso pélvico relacionados (prolapso uterino, cistocele, etc.), tipo de cirugía empleada para la corrección del prolapso, recidiva de la enfermedad, cirugía utilizada para la recidiva, número de pacientes que continuaron con algún grado de incontinencia o estreñimiento después del tratamiento quirúrgico y la morbilidad. Este último dato lo dividimos en morbilidad mayor (definida para fines de este estudio como aquella que pusiera en riesgo función o la vida del paciente) y; morbilidad menor (definida como aquella que no pusiera en riesgo la función o vida del paciente). Otro aspecto de interés fue el grado de prolapso rectal para clasificar adecuadamente a nuestros pacientes. Debido a que no existe en la bibliografía una clasificación universalmente aceptada para el prolapso rectal, decidimos emplear en nuestro trabajo la clasificación de Beahrs, una de las más utilizadas.6 Esta clasificación divide al prolapso rectal en: incompleto, dado que hay protrusión únicamente la mucosa rectal y completo, cuando hay protrusión de todas las capas del recto a través del canal anal. El prolapso rectal completo se divide en: Grado I, oculto o intususcepción; grado II, visibilidad externa al pujar y; grado III, prolapso sin necesidad de pujar.
La información fue capturada en el programa Epinfo 3.4.1 (OMS) y los datos descriptivos fueron expresados mediante porcentajes, rangos y promedios ± dos desviaciones estándar. Para el análisis estadístico se utilizó la prueba exacta de Fisher tomando como significancia estadística (p ≤0.05).
¿ Resultados
Se incluyó un total de 57 pacientes; 31procedían de HCM y 26 del INCMNSZ (54.4% y 45.5%, respectivamente). La serie se integró de 34 mujeres (59.6%) y 23 hombres (40.4%), con edad promedio de 45 años (rango: 18 a 84 años). De las 34 mujeres, 10 (29.4%) tenían algún otro tipo de anomalía del piso pélvico como prolapso uterino o vesical.
De acuerdo con la clasificación empleada observamos cuatro casos (7%) de prolapso rectal incompleto y 53 casos de prolapso rectal completo (93%): ocho con prolapso rectal completo grado I, 32 con prolapso rectal completo grado II y 13 con prolapso rectal completo grado III.
Con respecto al abordaje quirúrgico empleado para tratar esta enfermedad, 15 casos fueron operados por vía perineal y 42 por vía abdominal (26% vs. 73%, respectivamente).
Entre los pacientes operados por vía perineal se realizó resección recto-sigmoidea más anastomosis colo-anal (técnica de Altemeier) en ocho enfermos (53.3%), Altemeier más levatorplastía en dos (13.3%), resección de mucosa transanal mediante engrapadora circular en cuatro (26.6%) y sólo un caso de cerclaje anal (técnica de Tierch) (6.6%).
El grupo abdominal fue dividido en aquellos pacientes operados en forma abierta (n = 17) y aquellos operados por vía laparoscópica (n = 25) (40.4% vs. 59.6% respectivamente). Los procedimientos utilizados en el grupo operado por vía abdominal abierta fueron sigmoidectomía más rectopexia (Frykman-Goldberg) en 14 (81%) y rectopexia sin utilización de malla sintética en tres casos (19%). Los procedimientos utilizados en el grupo operado por vía laparoscópica fueron sigmoidectomía mas rectopexia en siete casos (28%) (tres puramente laparoscópicos y cuatro manoasistidos) y rectopexia en 18 (72%).
Todos pacientes fueron operados de manera electiva y ningún caso amerito cirugía de urgencia. El tiempo quirúrgico promedio en el grupo operado por vía perineal fue de 43.3 ± 63.8 minutos y en el grupo operado por vía abdominal fue de 152 ± 51 minutos. Para el grupo abdominal abierto fue de 160 ± 65 minutos y el grupo laparoscópico 146 ± 40 minutos (p = 0.44).
El sangrado transoperatorio promedio estimado fue de 100 ± 74.9 mL en el grupo operado por vía perineal en comparación con 112 ± 65 mL en el grupo abdominal. En el grupo abdominal, el grupo abierto presentó una hemorragia estimada promedio de 148 ± 89 mL mientras que el laparoscópico fue de 87 ± 21 mL (p = 0.001).
En relación a la estancia intra-hospitalaria, el grupo operado por vía perineal permaneció internado un promedio de 6.3 ± 4.4 días en comparación con 7.1 ± 5.7 días del grupo abdominal (p = 0.6). En el grupo abdominal, la estancia promedio fue de 10.8 ± 7.7 días para el grupo abierto y 4.9 ± 2 días para el laparoscópico (p = 0.0001).
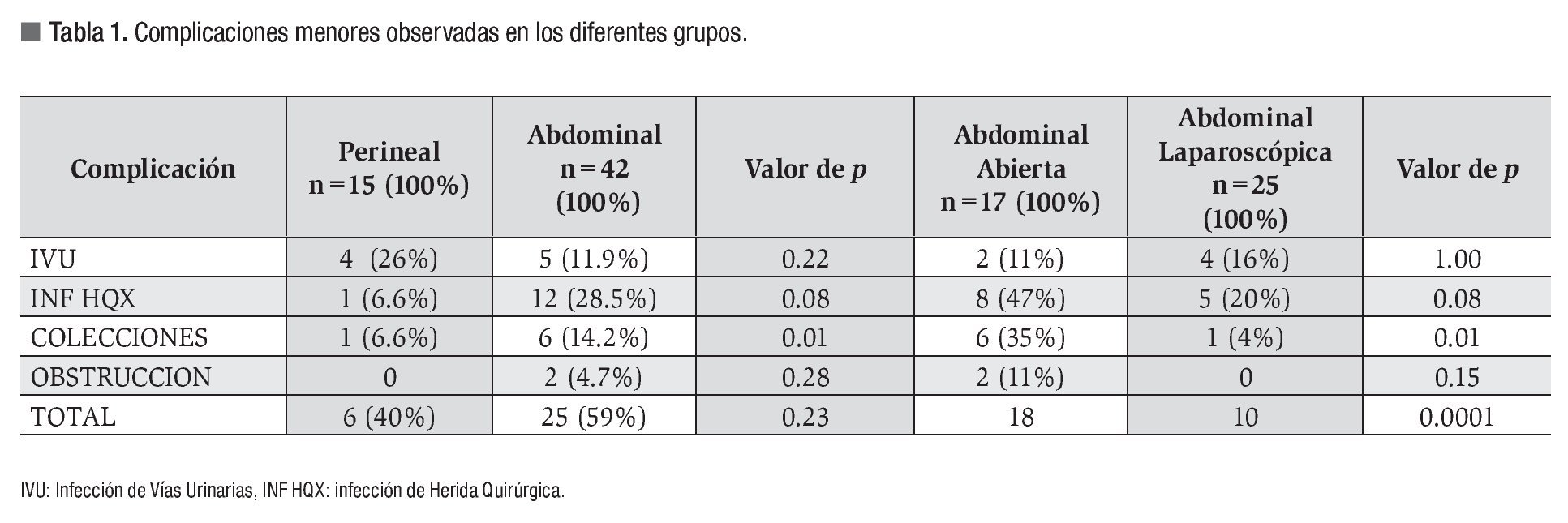
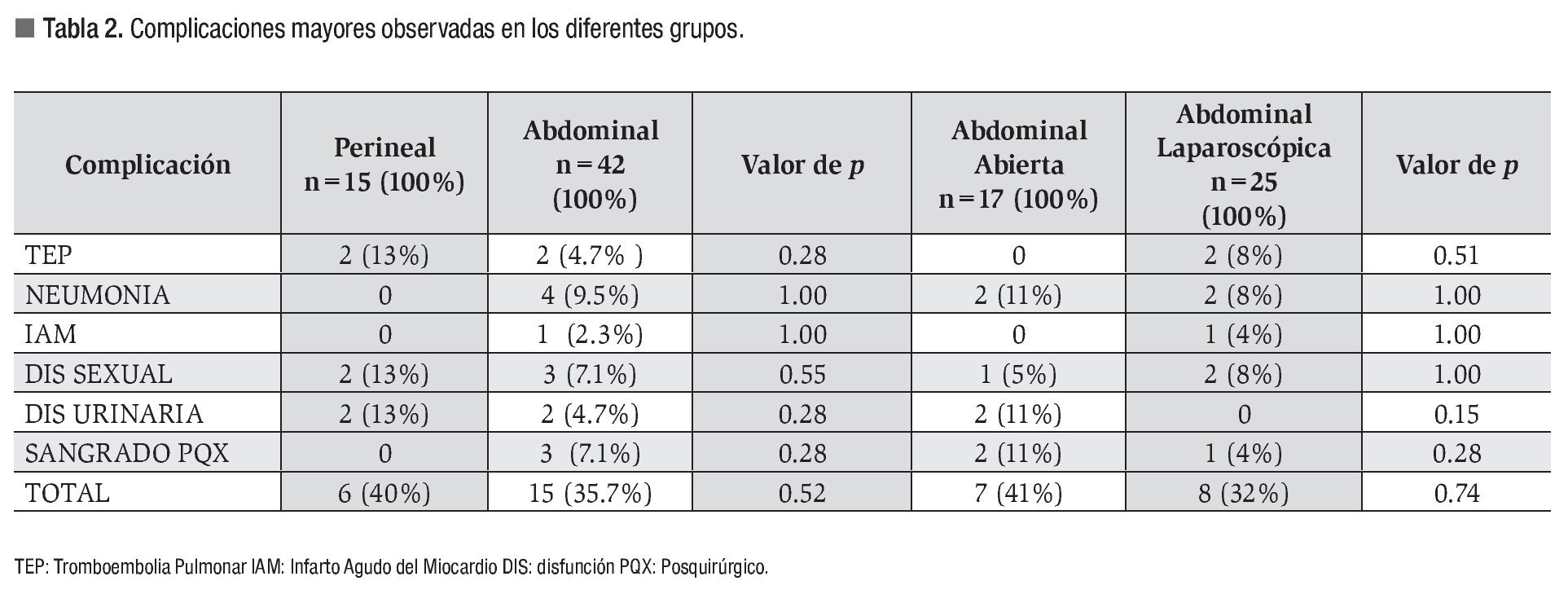
No hubo muertes relacionadas con el procedimiento. La morbilidad para los cuatro grupos fue dividida en complicaciones menores y mayores. Las más frecuentes se muestran en las Tablas 1 y 2.
Los pacientes fueron seguidos durante un promedio de 24 meses posteriores al tratamiento quirúrgico (rango de 12 a 36 meses). Los pacientes operados en los últimos años continúan en observación al momento de realizar este informe.
La recidiva del prolapso se observó en 12 pacientes (21% del grupo general): un caso había sido operado por vía perineal y 11 pacientes habían sido operados por vía abdominal (8.3% vs. 91%, p = 0.02). De los 11 los pacientes con recidiva que habían sido operados por vía abdominal, en cuatro casos el abordaje había sido en forma abierta y en siete por vía laparoscópica (33.3% vs. 58.3%, p = 0.08).
Al hacer una comparación entre los diferentes tipos de cirugía abdominal encontramos que entre los enfermos sometidos al procedimiento de Frykman-Goldberg se detectaron cuatro casos de recidiva a diferencia de aquellos sometidos a la rectopexia laparoscópica entre los que hubieron seis casos de recidiva (33.3% vs, 50%, respectivamente, p = 0.7). En relación a la rectopexia no se observaron casos de recidiva en el abordaje abierto en comparación con seis casos de recidiva en la vía laparoscopica (0 vs. 50%, p = 0.001). Finalmente, comparando el procedimiento de Frykman-Goldberg abierto con el laparoscópico se observaron cuatro casos de recidiva en comparación con un caso de recidiva, respectivamente (33.3% vs. 8.3%, p = 0.1). Así, el procedimiento que más recurrencia mostró fue la rectopexia laparoscópica. De los 12 casos con recidiva, nueve fueron intervenidos nuevamente sin observar recurrencia. Los tres casos restantes rechazaron la cirugía.
Se observaron tres pacientes con disfunción sexual manifestada como eyaculación retrograda, tres pacientes con disfunción vesical, 11 pacientes persistieron con incontinencia después de la cirugía y 11 pacientes presentaron estreñimiento postquirúrgico.
¿ Discusión
Nuestro estudio trata de mostrar un panorama general sobre el manejo quirúrgico del prolapso rectal, describiendo la experiencia de dos hospitales de tercer nivel de atención, abarcando la morbilidad, tipos de cirugías más utilizadas, aspectos relacionados con el peri-operatorio, así como las tasas de recurrencia y resultados funcionales. En México hay algunos informes aislados de centros hospitalarios que describen la experiencia en diferentes técnicas quirúrgicas empleadas para el tratamiento de esta enfermedad.3-6 Sin embargo, este es el primer informe en nuestro país que concentra la información de dos hospitales que cuentan con el servicio de cirugía de colorrectal y con cirujanos con la subespecialidad de coloproctologia avalados y que además muestre las diferentes técnicas tanto por vía abdominal como por vía perineal, tanto abierta como laparoscópica, mostrando la morbilidad, recidiva y resultados funcionales. En general lo descrito en este estudio es muy similar a lo reportado en la literatura mundial, sin embargo consideramos que dar a conocer nuestra experiencia es de gran utilidad para normar criterios clínicos y terapéuticos en base a los resultados estudiados comparándolos a futuro con posibles publicaciones o series más grandes.
Es importante conocer a fondo este padecimiento para poder ofrecer un correcto tratamiento quirúrgico, con el debido conocimiento de sus complicaciones y resultados funcionales a largo plazo.1,6,7 Nosotros encontramos que el prolapso rectal es una entidad poco frecuente ya que en nuestro medio se atienden aproximadamente cuatro a seis casos por año. Al igual que en informes previamente publicados, nosotros encontramos que el prolapso rectal afecta principalmente a las mujeres. Aunque se ha descrito que esta alteración se presenta con mayor frecuencia en pacientes mayores de 70 años, en nuestro estudio el promedio de edad fue de 45 años quizás porque en el Hospital Central Militar se atienden de personas más jóvenes. El diagnóstico más frecuentemente encontrado en nuestro estudio, según la clasificación utilizada, fue el de prolapso rectal completo grado II similar a lo que se informa en la literatura biomédica.6,8-11
Se han señalado alternativas de tratamiento no quirúrgico de esta entidad tales como la utilización de potasio de aluminio, diatermia o algunos otros agentes como el azúcar que aplicados directamente sobre el prolapso tienen el fin de causar fibrosis que secundariamente le de soporte a los tejidos redundantes, disminuyendo el prolapso rectal. Sin embargo, estas técnicas ameritan múltiples aplicaciones y los resultados finalmente no han sido comparados contra el tratamiento quirúrgico por lo que aún no pueden ser considerados de elección.12,13
Hasta la fecha hay descritas más de 120 técnicas quirúrgicas para el tratamiento del prolapso rectal y ninguna de ellas cuenta con una amplia aceptación por todos los cirujanos de colon y recto lo que nos habla de la complejidad en el manejo quirúrgico de esta enfermedad. En general los procedimientos que podemos utilizar para el manejo del prolapso rectal se dividen en: a) procedimientos por vía abdominal, bien sea convencional abierta o por laparoscópica tales como la rectopexia con o sin utilización de material protésico, rectopexia mas resección como el Frykman-Goldberg, y; b) procedimientos por vía perineal tales como cerclaje anal (Tierch), recto-sigmoidectomia perineal como el procedimiento de Altemeier, resección de la mucosa rectal (Delorme), suspensión y fijación perineal (Wyatt).14-16
Según la más reciente revisión de Cochrane, la vía de acceso quirúrgica más utilizada para el tratamiento de esta entidad es la vía abdominal, con tasas de recidiva que van de 3% a 10% en diferentes series.17 Quizá esto se explique por el advenimiento de la cirugía laparoscópica de colon y recto, que en los últimos años ha tomado un auge importante por su utilidad en padecimientos como el prolapso rectal.18-22 En nuestro estudio también la vía abdominal fue la más utilizada, en especial la vía laparoscópica, siendo la rectopexia laparoscópica el procedimiento más frecuente. El tiempo quirúrgico y la hemorragia transoperatoria registrados en nuestra serie resultó similar a lo informado en un meta-análisis de seis estudios que incluyeron 195 pacientes.23 Nosotros encontramos diferencias en la cuantía de la hemorragia entre el grupo operado con técnica abierta y laparoscópica, que se reconoce como una de las ventajas a favor de esta última técnica.21,22
La morbilidad que en general se informa en las diferentes series es de 4% a 23%, sin considerar el tipo de procedimiento quirúrgico.23-26 Nosotros dividimos las complicaciones en menores y mayores, con inclusión de las complicaciones médicas relacionadas al evento; hecho que, en la mayoría de los estudios, no son tomadas en cuenta. Por esta razón, nuestros resultados muestran una elevada frecuencia de complicaciones: hasta 40% en el grupo perineal y con una menor tasa de complicaciones en el grupo laparoscópico.
Uno de los puntos más importantes de nuestro estudio es que la recurrencia fue similar a la señalada en las diferentes series: aproximadamente de 10%. Al hacer una comparación entre las diferentes técnicas quirúrgicas utilizadas, encontramos que los pacientes operados por vía abdominal tienen mayor tasa de recurrencia, en comparación con los operados por vía perineal. Sin embargo, se debe considerar que el número de pacientes operados por vía abdominal fue mayor. Los pacientes intervenidos de rectopexia por vía laparoscópica tuvieron mayor recidiva que los operados de rectopexia convencional abierta; y el procedimiento de Altemeier fue el que menor tasa de recurrencia presentó.27-32 Diez pacientes (19.2%) continuaron con algún grado de incontinencia o constipación, sin embargo en la bibliografía sólo está descrita la realización de elevaroplastía como medio para disminuir en un grado posible la incontinencia posoperatoria. También han informado menores tasas de estreñimiento con la resección de los ligamentos laterales aunque esto último se ha vinculado con aumento en la tasa de recidiva de la enfermedad, por lo que hasta el momento no hay ningún procedimiento utilizado para disminuir la incontinencia y la constipación pos-quirúrgica. En cuanto a los días de estancia intrahospitalaria, ésta fue menor para los pacientes operados por vía laparoscópica que para los operados por vía convencional abierta similar a lo reportado en la literatura.
Desafortunadamente, sabemos que nuestro estudio adolece de los defectos propios de su diseño retrospectivo, observacional y descriptivo, sin influencia directa en los resultados; el seguimiento fue solamente de 15 años y los últimos pacientes incluidos no han sido seguidos por un tiempo adecuado, que consideramos debe ser al menos por cinco años. Sin embargo, nuestro estudio proporciona información que puede ser de gran utilidad en el tratamiento de este padecimiento. Es nuestra intención continuar fomentando la vigilancia estrecha de estos pacientes para futuras publicaciones.
Otro aspecto importante es ayudar a definir el papel de la cirugía laparoscópica en el manejo quirúrgico del prolapso rectal, que en México aún se encuentra en sus fases iníciales, por lo que hacen falta estudios serios que avalen su utilidad como método de elección en la mayoría de los casos.33-35
Concluimos que, aunque la cirugía laparoscópica mostró ventajas en cuanto a menor morbilidad, sangrado y días de estancia intrahospitalaria, también demostró mayores tasas de recurrencia, por lo que no la podemos considerar cómo el método terapéutico de elección. Consideramos que el tratamiento de esta patología debe ser individualizado, multidisciplinario y realizado por personal especializado.
Correspondencia: Dr. Quintín Héctor González Contreras.
Vasco de Quiroga Núm. 15. Col. Sección XVI. Tlalpan. México, D.F. 14000.
Teléfono: 5487 0900. Extensión: 2144.
Correo electrónico: castellanosjuarez@yahoo.com.mx, quinhec@hotmail.com
Recibido el 16 de abril de 2010;
aceptado el 10 de octubre de 2010.