¿ Introducción
La endoscopia digestiva diagnóstica alta (EDDA) es un procedimiento seguro, con una morbilidad de 0.1% y mortalidad de 0.01%.1,2 Las complicaciones cardiopulmonares son raras (0.06% a 0.4%) pero constituyen 50% de la morbilidad y 60% de la mortalidad.3 Se caracterizan por la disminución de la saturación arterial de oxígeno (SaO2) y se asocian con un aumento en la frecuencia de arritmias, siendo la taquicardia sinusal la más frecuente.4,5 Los pacientes sedados parecen tolerar mejor estos procedimientos. La forma más común de sedación consiste en una combinación de una benzodiacepina, que tiene propiedades amnésicas, ansiolíticas y sedantes, con un opioide que provee analgesia, amnesia adicional y una acción sinérgica en la sedación.6 Sin embargo, esta combinación provoca con frecuencia disminución de la SaO2 y ocasionalmente, complicaciones cardiopulmonares.7 El midazolam es una benzodiacepina ampliamente utilizada, con propiedades sedantes, ansiolíticas, amnésicas, anticonvulsivantes y de relajación muscular. Aunque tiene una duración de acción corta sobre el sistema nervioso central uno de sus efectos adversos es la depresión respiratoria.8
La dexmedetomidina es un agonista alfa2-adrenérgico altamente selectivo, con efectos hipnóticos y sedantes. Se administra principalmente en pacientes en estado crítico, por producir una sedación-analgesia con menor depresión respiratoria.9 Su uso, sin embargo, se ha asociado a mayor hipotensión y bradicardia comparado a midazolam.10 Es un potente antisialogogo, característica deseable en la endoscopia diagnóstica digestiva alta (EDDA).11,12
¿ Objetivo
Determinar y comparar la seguridad y eficacia del uso de dexmedetomidina y midazolam en la EDDA.
¿ Métodos
Se realizó un ensayo clínico, prospectivo, doble ciego y aleatorizado para comparar ambos fármacos. Todos los pacientes procedentes de la consulta externa que acudieron en forma ambulatoria al servicio de Endoscopia del Hospital Central Universitario de la Universidad Autónoma de Chihuahua para la realización de EDDA, fueron considerados para el estudio. Se incluyeron todos los pacientes mayores de 17 años, sin contraindicaciones para el empleo de cualquiera de los dos medicamentos de este estudio, que aceptaran otorgar con consentimiento informado firmado. Se excluyeron pacientes sometidos a endoscopia terapéutica, con 33 puntos de la clasificación del estado físico de la American Society of Anesthesiologists (ASA),13 con sospecha de hemorragia digestiva activa, con inestabilidad hemodinámica o que requirieran hospitalización.
Cada paciente seleccionó un número dentro de una urna, el cual se cotejó con una tabla de números aleatorios del uno al 40 (20 números en cada brazo) para la asignación del tratamiento respectivo. Una vez asignado, cada enfermo se canalizó con solución Hartmann, se administró oxígeno suplementario con puntas nasales a 3 L/min y se mantuvo bajo monitoreo no invasivo tipo I (electrocardiografía, SaO2 y presión arterial). A todos los participantes se administró anestesia local con lidocaína aerosol al 10%.
Las bolsas se prepararon por una enfermera, se mezclaron, rotularon y se administraron del siguiente modo:
a. Midazolam. Se prepararon dos bolsas de solución fisiológica de 100 mL. La primera sin fármaco, se rotuló como bolsa uno para ese grupo y se administró en forma inicial a razón de 0.5 mL/kg en 20 minutos. La segunda bolsa contenía dos ámpulas de 15 mg de midazolam (300 mcg/mL) rotulándose como bolsa dos y se administró a dosis de 100 mcg/kg/hora.
b. Dexmedetomidina. Se prepararon dos bolsas. Cada una contenía una ampolleta de 200 µg diluida en 100 mL solución fisiológica (2 µg/mL) rotulándose como bolsa una y una segunda bolsa con la misma dilución rotulándose como bolsa dos. De la bolsa uno se administró a dosis de impregnación a 1 µg/kg en 20 minutos y la segunda bolsa de mantenimiento se administró a 0.2 µg/ kg/hora.
La infusión se suspendió en ambos grupos al término del procedimiento endoscópico. Todos los procedimientos fueron realizados por el mismo endoscopista y el mismo anestesiólogo, con panendoscopio PENTAX EG 3400.
Se analizaron las siguientes variables independientes: anestesia con midazolam o dexmedetomidina, edad, sexo, puntaje ASA e índice de masa corporal (IMC). También se consideraron las siguientes variables dependientes: puntaje de Ramsay14 (Tabla 1), escala visual análoga (EVA),15 tiempo de recuperación anestésico, signos vitales (frecuencia respiratoria, frecuencia cardiaca, tensión arterial).
Los signos vitales fueron registrados en un instrumento de recolección de datos. Se registraron cada cinco minutos (durante la impregnación y el procedimiento) y cada 15 minutos hasta la recuperación completa del paciente. Se registró el grado de sedación de acuerdo a la escala de Ramsay al inicio y al final del procedimiento y cada 15 minutos hasta la recuperación total. La comodidad del paciente y el grado de satisfacción del procedimiento se registraron cuando el paciente estuvo totalmente recuperado según la escala visual análoga del 0 al 10, donde el 0 es no satisfacción y 10 el mayor grado de comodidad o satisfacción.
Los procedimientos endoscópicos se suspendieron al presentarse bradicardia sostenida de menos de 50 latidos por minuto, hipotensión (tensión arterial media [TAM] <60 mmHg) y depresión respiratoria. Todos estos casos se manejaron de acuerdo a los criterios de apoyo vital avanzado.
Análisis estadístico: El tamaño de la muestra se estimó para la comparación de dos medias en el tiempo de recuperación, para probar la hipótesis nula de m1=m2, en donde m1 es la media del tiempo de recuperación de la población en el tratamiento experimental y m2 la media del tiempo de recuperación de la población en el tratamiento de control, bajo los siguientes supuestos: un valor de alfa de 0.05, un poder de 0.80, una m1 de ocho minutos, una m2 de 10 minutos una DS1 de dos minutos y una DS2 de dos minutos con una relación n1/n2 de uno. El resultado del tamaño fue 16 pacientes en cada brazo de tratamiento. Considerando eventuales pérdidas, se estimó un tamaño de muestra de 20 pacientes por brazo de tratamiento. Se realizó un análisis exploratorio de los datos recolectados de acuerdo al tipo de escala de medición para determinar errores de captura, valores extremos, normalidad o tipo de distribución de los datos. Las variables cuantitativas se resumieron utilizando medidas de tendencia central y de dispersión, cualitativas se resumieron en porcentajes. Se utilizó t de Student. Las variables de confusión se controlaron mediante estratificación. Los datos fueron analizados con el programa estadístico STATA 8.0.
¿ Resultados
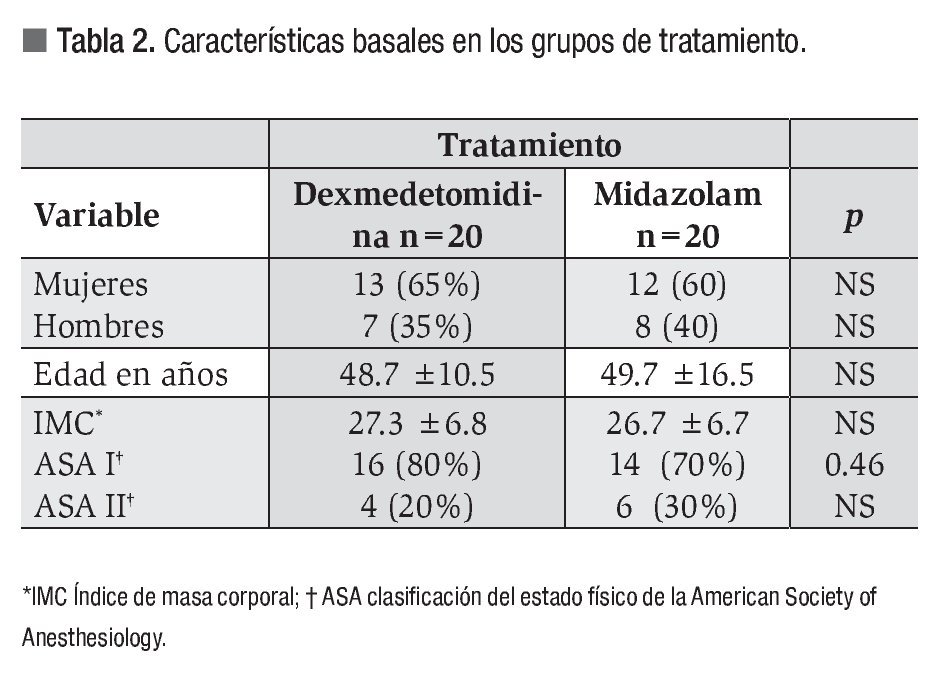
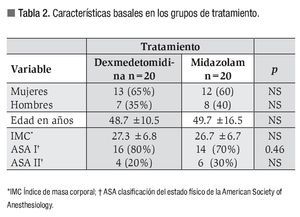
Se incluyeron 40 pacientes con indicación de EDDA y se asignaron 20 en cada brazo. El grupo con midazolam se integró con 12 mujeres (60%) y ocho hombres (40%) con una edad promedio de 49.7 años. El grupo de dexmedetomidina se compuso por 13 mujeres (65%) y siete hombres (35%), con edad promedio de 48.7 años. No se encontró diferencia significativa en la distribución por género, edad ni IMC entre los grupos (Tabla 2).
Todos los procedimientos duraron menos de 20 minutos. Los hallazgos endoscópicos no fueron consignados por no formar parte de los objetivos del estudio.
En cuanto a la clasificación ASA, el grupo que recibió midazolam se integró con 14 pacientes ASA-I (70%) y seis ASA-II (30%), mientras que el grupo de la dexmedetomidina se compuso de 16 pacientes ASA-I (80%) y cuatro ASA-II (20%).
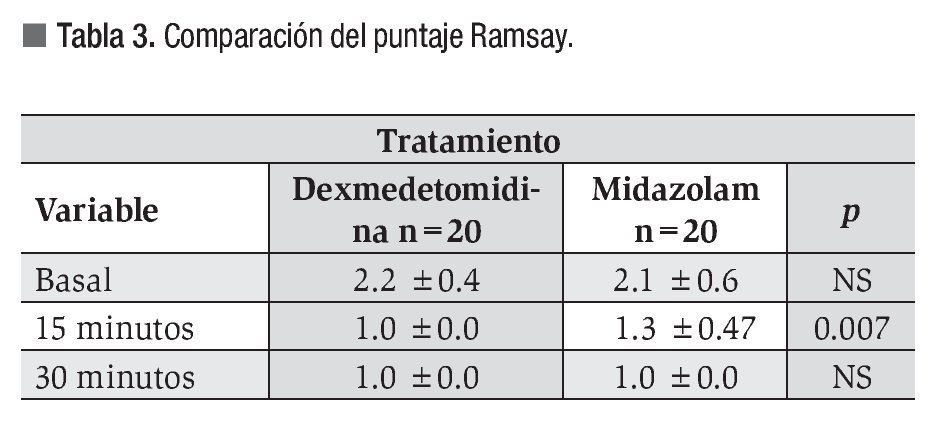
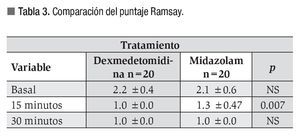
Con respecto al grado de sedación, en el grupo que recibió midazolam tres pacientes permanecieron en Ramsay 1 (15%), siete en Ramsay 2 (35%) y 10 en en Ramsay 3 (50%). En el grupo que recibió dexmedetomidina 16 pacientes se mantuvieron en Ramsay 2 (80%) y cuatro en Ramsay 3 (20%). No hubo diferencia significativa en la media del Ramsay inicial y final entre los grupos (p >0.05). El puntaje Ramsay a los 15 minutos posteriores al inicio de la sedación mostró un valor mayor estadísticamente significativo en el grupo de midazolam 1.3 vs. 1.0 (p <0.05) (Tabla 3).
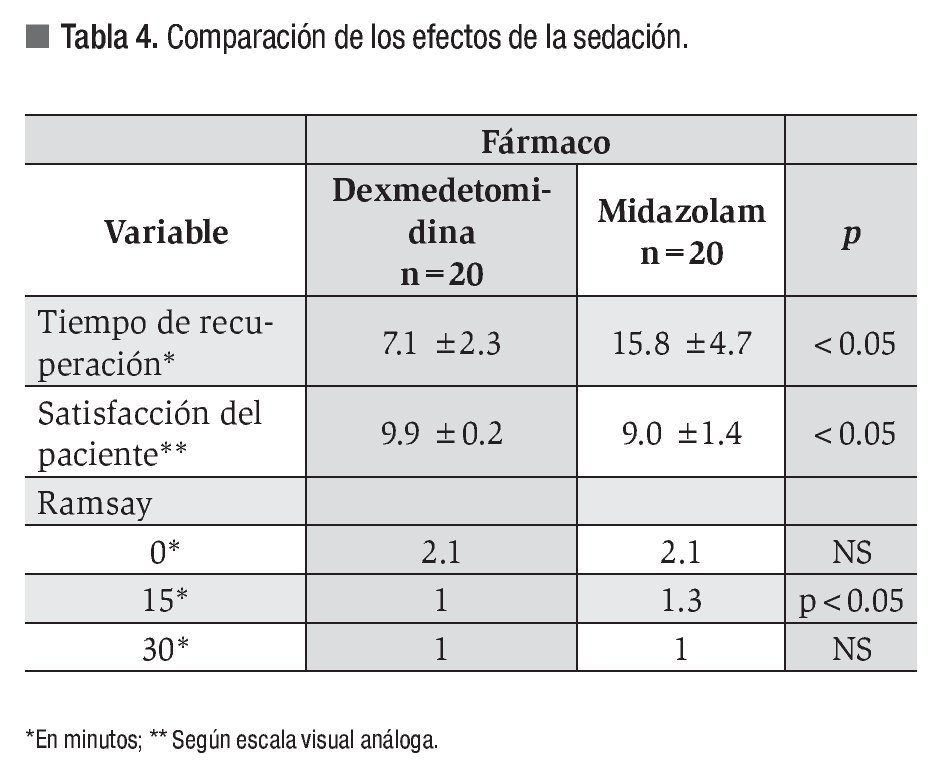
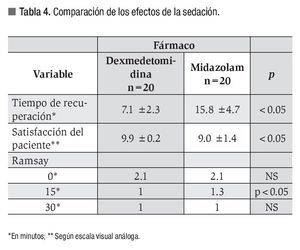
El tiempo de recuperación fue significativamente menor en los pacientes tratados con dexmedetomidina (7.1 vs. 15.8 minutos). El puntaje EVA para satisfacción del paciente mostró diferencia significativa a favor de este fármaco (9.9 vs. 9.0, p <0.05) (Tabla 4).
En relación con los efectos adversos, estos se presentaron en dos pacientes del grupo de midazolam (10%). Uno presentó bradicardia momentánea al introducir el endoscopio sin que hubiera necesidad de administrar atropina o suspender la infusión del fármaco mientras que otro presentó hipotensión que fue manejada con la administración de 300 mL de solución Hartmann sin que fuera necesario suspender el sedante. En el grupo de dexmedetomidina un paciente (5%) presentó bradicardia sintomática siendo necesaria la suspensión del fármaco y la administración de atropina (10mcg/kg) revirtiendo sin complicación mayor.
¿ Discusión
La sedación es el método más utilizado para reducir la ansiedad en pacientes sometidos a EDDA, aunque su papel actual es aún cuestión de debate.16 Tres esquemas básicos son comúnmente usados para la endoscopia de tubo digestivo alto: anestésicos tópicos, sedantes (especialmente las benzodiacepinas) y agentes analgésicos narcóticos. La sedación en la EDDA ofrece la ventaja de minimizar la ansiedad y el dolor. El medicamento más frecuentemente utilizado es el midazolam, solo o en combinación con petidina,6 aunque la endoscopia también puede ser realizada sin medicación en pacientes altamente motivados o aquellos temerosos de los efectos sedantes.
De acuerdo con la Sociedad Americana de Medicina Crítica17 el sedante ideal debe tener, entre otras, las siguientes características: inicio rápido, vida media corta, mínima depresión respiratoria, ningún efecto cardiovascular, metabolitos inactivos, metabolismo y eliminación no dependiente de las funciones hepática y renal. Ningún medicamento reúne todas estas características, aunque algunos lo hacen en mayor medida que otros. Dentro de ellos están el midazolam y la dexmedetomidina, fármacos objeto de este estudio.
Una búsqueda en PubMed bajo los términos "dexmedetomidina", "midazolam" y "endoscopy" arrojó cuatro artículos publicados sobre este tema, dos en colonoscopia y dos comparando midazolam y dexmedetomidina en EDDA.16,18-20
La dexmedetomidina es un sedante y analgésico efectivo que se ha utilizado en diversos tipos de procedimientos anestésicos, sin inducir depresión respiratoria, su vida media corta de cinco minutos lo hace apropiado en procedimientos ambulatorios como la endoscopia de tubo digestivo alto. Provee analgesia y reduce los requerimientos de opiáceos.21
En el presente estudio, se corroboró la rapidez de recuperación por encima de midazolam, así como la ausencia de casos de hipoxemia. Los principales problemas con la dexmedetomidina podrían ser los efectos hemodinámicos pues se ha informado hipotensión y bradicardia particularmente con la infusión rápida y en pacientes con cardiopatía preexistente.9 Aunque no fue el caso, esta reacción se presentó en un paciente de nuestro estudio. En ninguno de los grupos se presentó depresión respiratoria. Se observó que el empleo de midazolam en infusión, así como el monitoreo continuo ayuda a disminuir el riesgo de depresión respiratoria y demás efectos colaterales que los observados con la administración en bolo.
En cuanto a la satisfacción del paciente según la escala visual análoga, se obtuvo una diferencia estadísticamente significativa a favor de la dexmedetomidina. El puntaje es estadísticamente favorable a la dexmedetomidina, pero es incierto si esta diferencia es clínicamente relevante.
La utilidad de la sedación en general, y de la dexmedetomidina en particular, para facilitar procedimientos endoscópicos ulteriores, podría ser sujeto de estudios en el futuro. El presente estudio no permite establecer conclusiones al respecto.
En conclusión, el midazolam y la dexmedetomidina son adecuados para procedimientos endoscópicos de tubo digestivo alto. La dexmedetomidina ofrece menor tiempo de recuperación y mayor satisfacción. La dexmedetomidina se muestra como una buena alternativa para la sedación de pacientes sometidos a EDDA.
Correspondencia: Dr. Jorge Arturo Vázquez Reta.
Departamento de Endoscopia. Hospital Central Universitario Rosales 3302, Colonia Obrera, CP
31350, Chihuahua, Chihuahua, México.
Fax: 614 418 5114.
Correo electrónico: dr_vazquezreta@hotmail.com
Recibido el 08 de septiembre 2010;
aceptado el 13 de octubre de 2010.