¿ Introducción
El estreñimiento es una de las 10 principales causas de consulta en la práctica pediátrica y 25% de los motivos de consulta del gastroenterólogo pediatra,1 con una prevalencia que oscila entre 0.9% a 29.6% en la población general.2
¿ 1. ¿Cuál es la definición de estreñimiento en la población pediátrica?
El estreñimiento (constipación) es un síntoma frecuente en pediatría que traduce la presencia de retención fecal, la cual es referida por los pacientes o sus familiares como disminución en la frecuencia de las evacuaciones, heces duras y en ocasiones con dolor, pujo excesivo, evacuación incompleta, tiempo prolongado para lograr la evacuación, imposibilidad de evacuar a pesar del esfuerzo o postura de retención.2,3
Nivel de evidencia IV.
¿ 2. ¿Cómo se clasifica el estreñimiento en la población pediátrica?
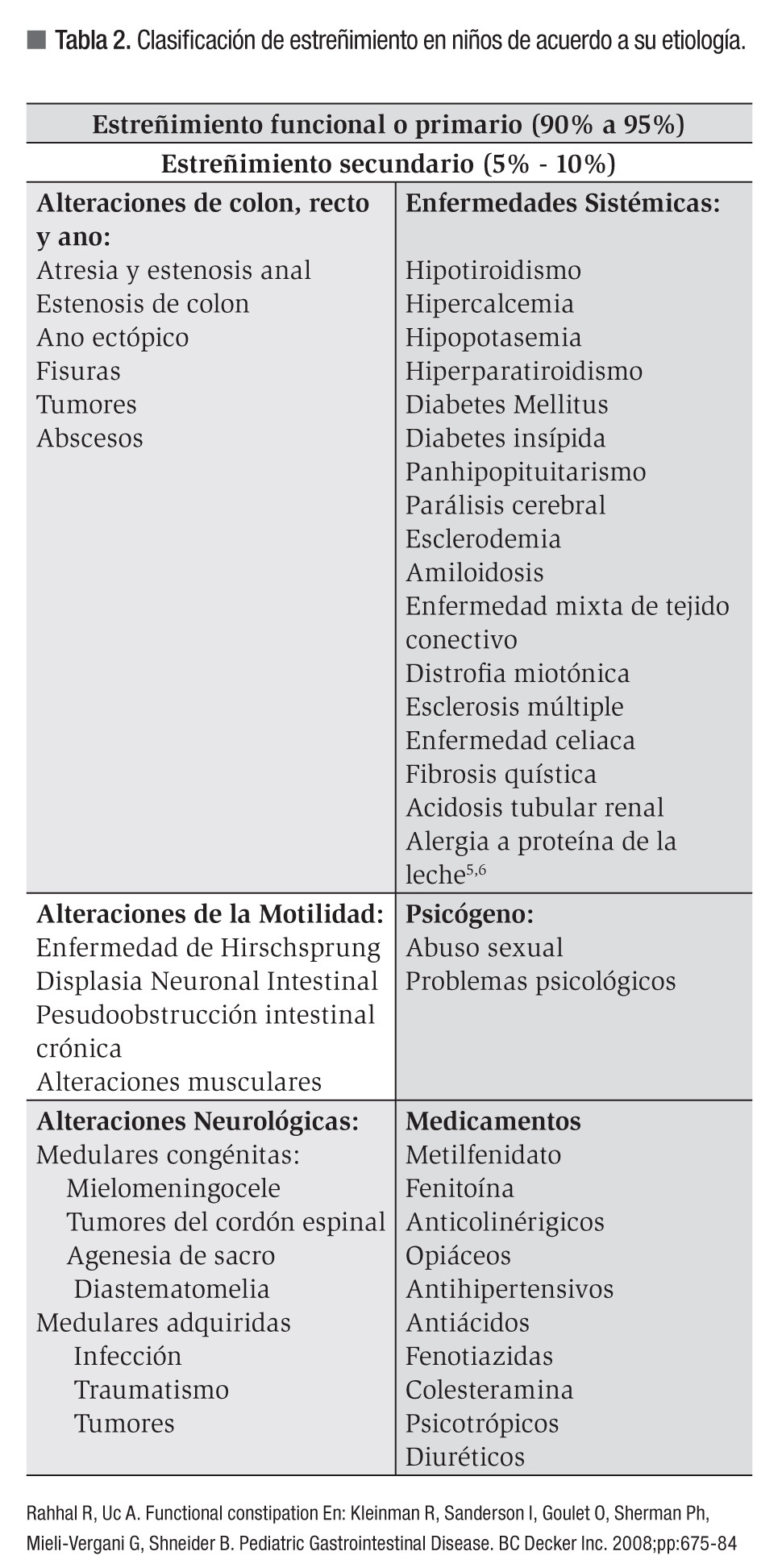
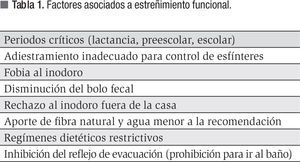
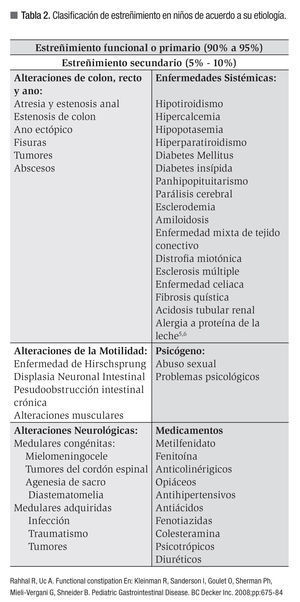
Con base en su etiología, el estreñimiento se clasifica en funcional o primario, cuando no existe una enfermedad subyacente que lo genere, el cual representa 90% a 95% de los casos (algunos factores asociados a su presentación se muestran en la Tabla 1) y en secundario, el cual representa 5% a10% restante y se debe a alguna condición mórbida subyacente que lo condiciona (Tabla 2).2,4-7
Nivel de evidencia IV.
¿ 3. ¿Qué niños sufren de estreñimiento?
El estreñimiento puede manifestarse en cualquier etapa de la edad pediátrica. El principal detonador para la retención fecal, independientemente de la edad, es la evacuación dolorosa causada por una masa fecal dura y voluminosa, lo que condiciona el desarrollo de un círculo vicioso de retención - heces voluminosas - defecación dolorosa - retención.8,9
Nivel de evidencia IV.
Otros factores asociados son:
1. Lactantes: inicio de destete y ablactación.
2. Preescolar: entrenamiento para el control de esfínteres.
3. Escolar: ingreso a la escuela, cambio de ambientes, problemas emocionales, inmovilización prolongada.
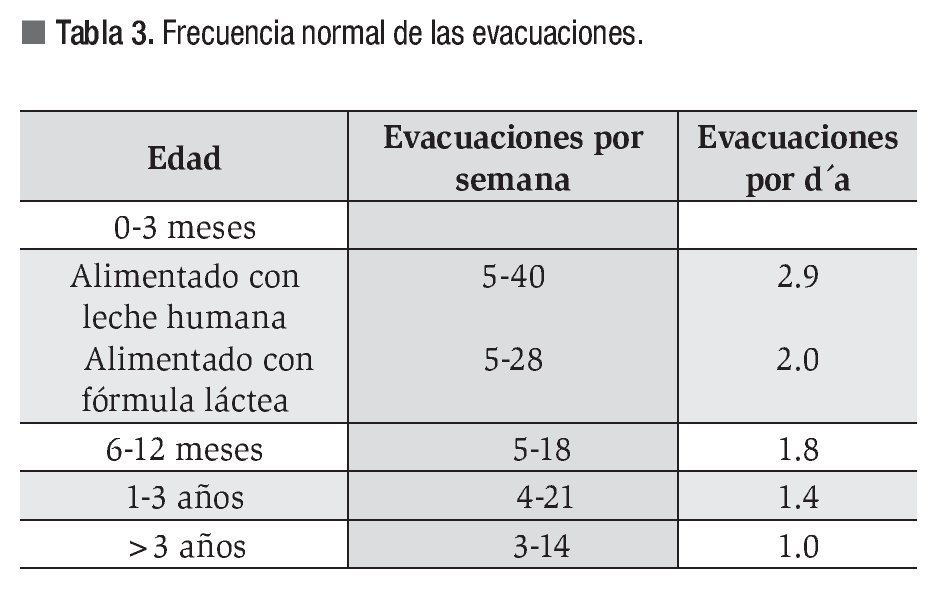
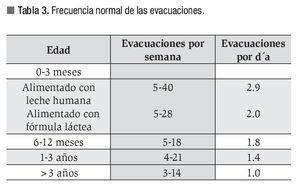
La frecuencia normal de las evacuaciones varía en función de la edad y del tipo de alimentación correspondiente a cada etapa. Lo anterior se muestra en la Tabla 3.10
Nivel de evidencia IV.
¿ 4. Diagnóstico de estreñimiento
El abordaje diagnóstico del paciente con estreñimiento implica, de manera ineludible, la realización de una historia clínica completa y de un examen físico general y sistemático.4,8,11-14
El interrogatorio: debe ser dirigido específicamente al momento en que presentó la primera evacuación después del nacimiento, tiempo de evolución del padecimiento, frecuencia, consistencia y tamaño de las evacuaciones, tomando como patrón de referencia la escala de Bristol modificada, presencia de sangre en el inodoro o el papel de baño, manchado de la ropa o región perianal, que en algunas ocasiones se confunde con diarrea, así como medicamentos que se administran al paciente.
La exploración física: debe abarcar el hábito externo, peso y talla así como examen por órganos y sistemas. En el abdomen deben buscarse distensión, visceromegalias y presencia de masas fecales, así como su localización. En la región lumbosacra pueden encontrarse malformaciones, áreas con aumentos de volumen, zonas pilosas, fosita pilonidal, soluciones de continuidad, que pueden orientar hacia defectos del cierre del tubo neural o alteraciones de la columna vertebral. Como parte del examen neurológico deben evaluarse: tono y fuerza muscular, reflejos ósteo-musculares, reflejo cremasteriano, reflejo cutáneo-abdominal, reflejo plantar y la fuerza muscular de las extremidades inferiores.
La exploración perianal permite determinar la posición del ano, la existencia de heces alrededor de dicha región o en la ropa interior, eritema, dermatitis, eccema, fisuras, hemorroides y datos que sugieran abuso sexual.
Nivel de evidencia IV. Grado de recomendación C.
El tacto rectal debe realizarse en todos los lactantes y es recomendable en niños mayores en al menos una ocasión,13 mediante este examen es posible evaluar las características del esfínter anal externo, la presencia de una evacuación explosiva al retirar el dedo y documentar la existencia o bien la ausencia de heces en el ámpula rectal. El hallazgo de un ámpula rectal vacía, es señal de alarma y debe referirse al paciente con el gastroenterólogo pediatra o el cirujano pediatra.13
Nivel de evidencia II. Grado de recomendación B.
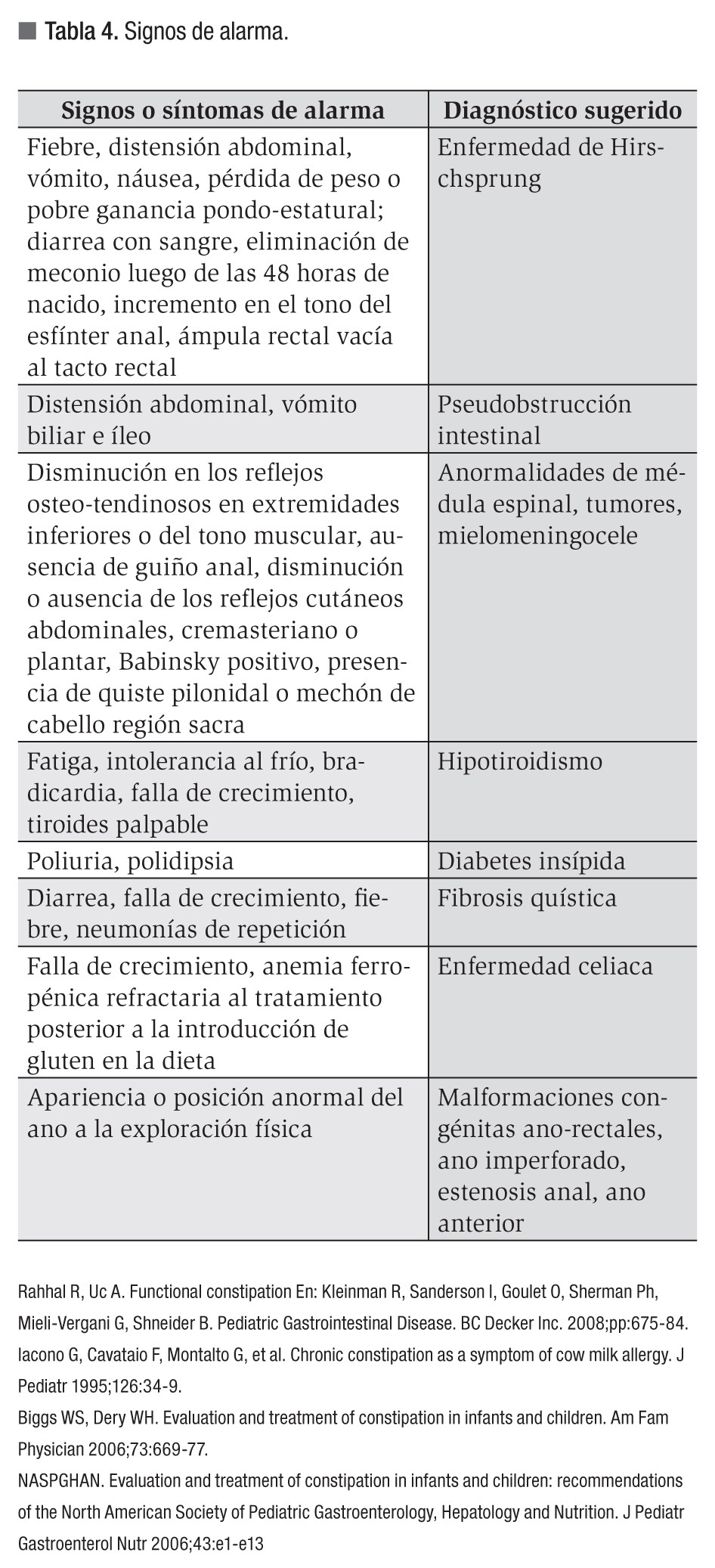
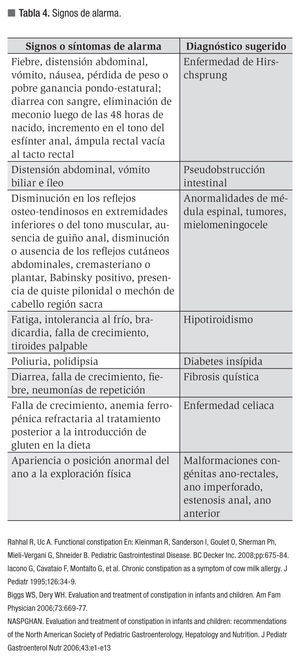
Los signos de alarma que permiten sospechar una etiología orgánica o secundaria en el estreñimiento en niños se muestran en la Tabla 4.
Nivel de evidencia IV. Grado de recomendación C.
Los niños con estreñimiento crónico funcional, deben tener un examen físico normal. Es recomendable realizar una interconsulta con el especialista cuando exista:13
Falla de tratamiento (mala respuesta).
Evidencia de patología orgánica, enfermedad gastrointestinal.
Signos de alarma.
Para llegar al diagnóstico de estreñimiento funcional, principal causa en pediatría, será necesario descartar datos clínicos que sugieran un problema orgánico subyacente.
Un alto porcentaje de pacientes con estreñimiento funcional, presentan incontinencia fecal retencionista (también conocida como encopresis) en la cual, la salida de las heces en la ropa, en pacientes con edad cronológica o desarrollo neurológico de cuatro años o más, que ya habían logrado el control de esfínteres, se debe a la presencia de masas fecales acumuladas en el recto y evacuación por rebosamiento. Esta debe diferenciarse de la incontinencia fecal no retencionista15,16 en la cual, no existe retención fecal; el médico deberá implementar medidas diagnósticas a través de una minuciosa exploración física y, de ser necesario, la realización de una radiografía simple de abdomen, con la finalidad de documentar la presencia de heces retenidas en el colon para hacer el diagnóstico diferencial.
Los lactantes menores de seis meses presentan con frecuencia disquecia, la cual se define de acuerdo a los criterios de Roma III como la presencia de los siguientes dos fenómenos: 1) pujo y llanto durante al menos 10 minutos antes de lograr la evacuación de heces blandas y 2) lactante sin ningún problema de salud.15 Este trastorno no amerita tratamiento.
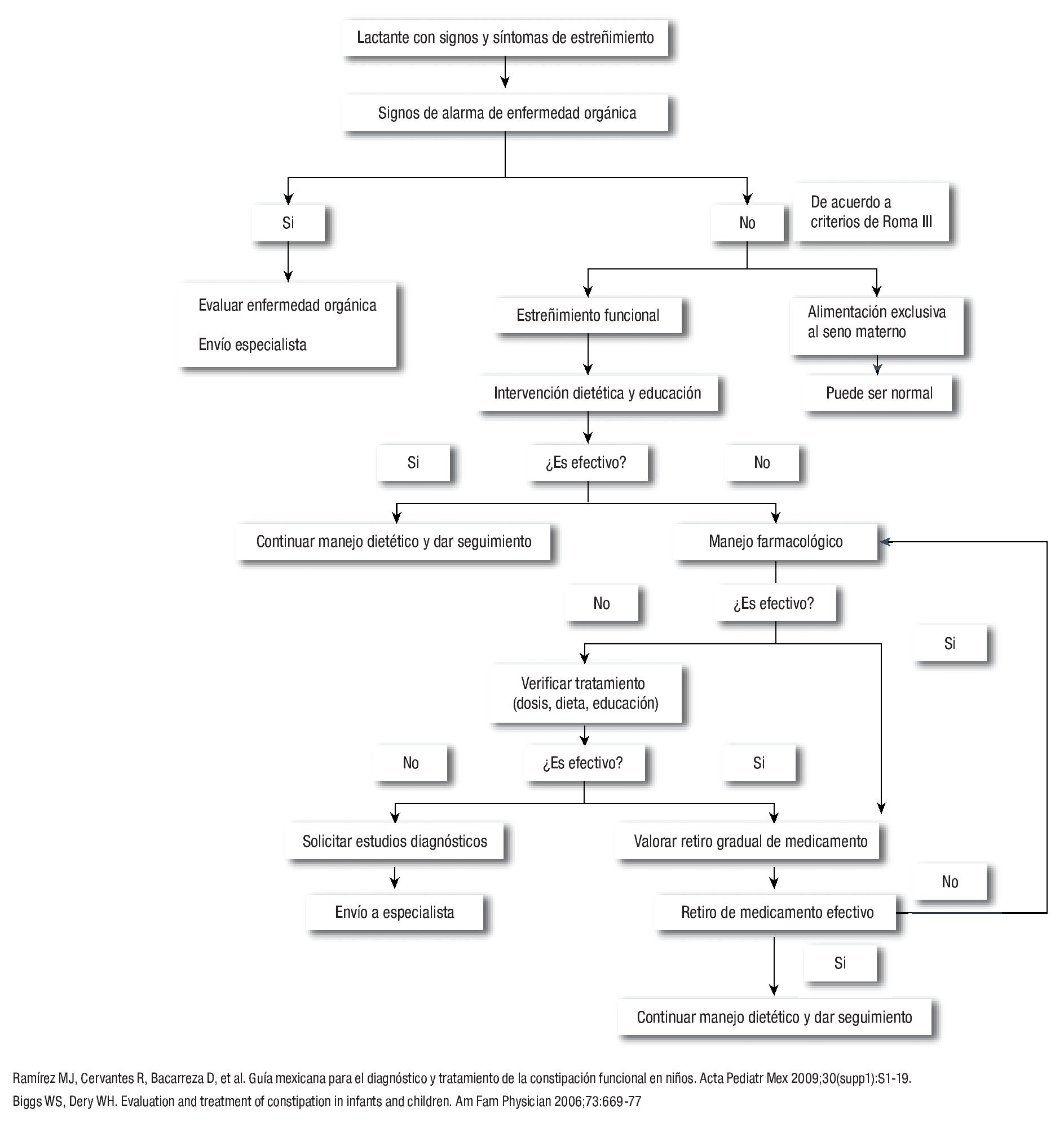
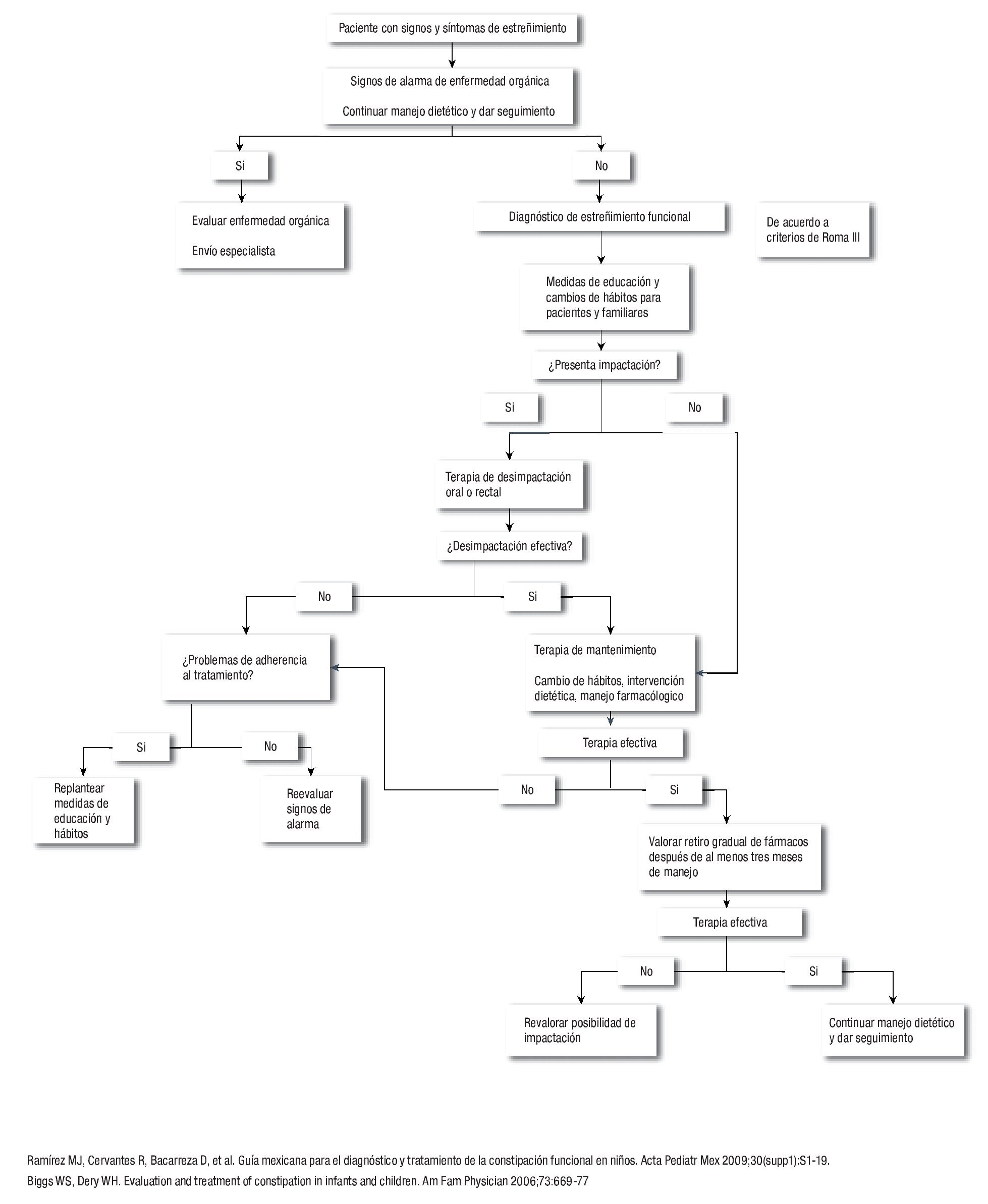
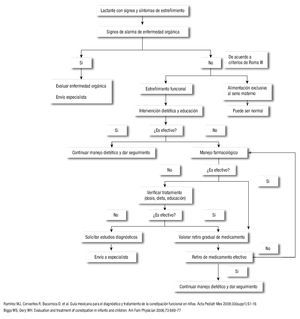
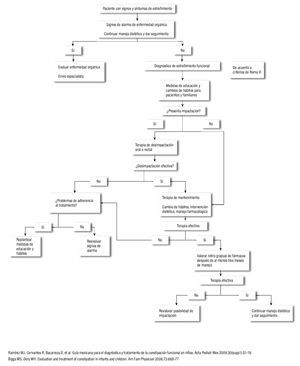
Los algoritmos de diagnóstico y tratamiento en lactantes y niños mayores de un año de edad con estreñimiento crónico se muestran en la Figura 1 y 2.
¿ Figura 1. Algoritmo de diagnóstico y tratamiento en estreñimiento crónico en lactantes.
¿ Figura 2.Algoritmo de diagnóstico y tratamiento en estreñimiento crónico en niños mayores de un año de edad.
A través del consenso de expertos se han publicado criterios diagnósticos para los trastornos funcionales gastrointestinales denominados criterios de Roma. En abril de 2006 se publicaron los criterios de Roma III13 que permiten la evaluación diagnóstica del estreñimiento funcional en niños menores y mayores de cuatro años de edad. Lo anterior se muestra en la Tabla 5 y 6.
Nivel de evidencia IV. Grado de recomendación C.
¿ 5. Utilidad de las pruebas diagnósticas en niños. ¿Cuándo, cómo, por qué?
Los pacientes que cumplen con los criterios de Roma III para estreñimiento funcional, no requieren en general de pruebas diagnósticas. Los estudios auxiliares se reservan para los casos en los cuales el interrogatorio o la exploración física revelan datos de alarma y para pacientes refractarios a un tratamiento convencional adecuado.
Nivel de evidencia I. Grado de recomendación A.
a) Radiografía simple de abdomen:
No se recomienda su uso rutinario para estreñimiento funcional.17
Nivel de evidencia I. Grado de recomendación A.
Está indicada en los casos con incontinencia fecal en los cuales la exploración física no permite identificar la presencia de heces retenidas en el recto ya sea por obesidad o imposibilidad de realizar tacto rectal (rechazo, sospecha de abuso sexual). En los casos de incontinencia fecal retencionista la radiografía mostrará distensión del colon con abundante materia fecal en su interior y en ocasiones la presencia de un fecaloma.13,18.
b) Enema contrastado con bario:
Está indicado en pacientes con datos de alarma sugestivos de malformaciones anatómicas, estenosis colónica o enfermedad de Hirschsprung.19
Nivel de evidencia II. Grado de recomendación C.
En los casos de enfermedad de Hirschprung, el estudio contrastado deberá realizarse sin limpieza del colon, evitando la manipulación rectal 48 horas previas y con la menor cantidad posible de contraste.20,21
Nivel de evidencia I. Grado de recomendación B.
c) Medición del tiempo de tránsito colónico:
Permite diferenciar la incontinencia fecal retencionista de la no retencionista así como identificar la distribución de las heces retenidas en todo el colon (inercia colónica total) o en algún segmento (inercia colónica segmentaria) y los casos con obstrucción para la salida, en los cuales, los marcadores quedan retenidos en su totalidad en el ámpula rectal.
Nivel de evidencia II. Grado de recomendación C.
Este estudio se realiza mediante la administración por vía oral de marcadores radiopacos. Su indicación está limitada a pacientes con falla al tratamiento convencional bien aplicado.12,18-26
Nivel de evidencia III. Grado de recomendación D.
d) Videodefecografía:
Permite identificar alteraciones anatómicas y funcionales que afectan la mecánica de la defecación tales como prolapso, rectocele, enterocele, síndrome de periné descendido y disinergia del piso pélvico.27
Se realiza mediante videofluoroscopia. Hasta el momento no hay suficiente evidencia para utilizar de manera rutinaria la defecografía en el abordaje diagnóstico de la constipación crónica en niños. La experiencia en México es pobre, tanto para adultos como para niños. Se recomienda su realización en aquellos casos refractarios al tratamiento convencional, con tránsito intestinal retardado en recto-sigmoides y manometría ano-rectal previa normal o bien con síntomas obstructivos (pujo crónico, sensación de bloqueo anal, necesidad de desimpactación manual), sobre todo si existe prolapso rectal recurrente.27
Nivel de evidencia III. Grado de recomendación D.
e) Resonancia magnética de columna lumbosacra:
Se debe solicitar en pacientes que presentan datos clínicos sugestivos de alteración medular tales como ausencia o asimetría de los reflejos: patelar, plantar, cutáneo-abdominales, cremasteriano, anal, presencia de reflejos anormales como Babinsky y hallazgos anormales en la región lumbar como fosita pilonidal, presencia de tumoraciones, mechón de pelos.
Se debe realizar con contraste y su finalidad es descartar alteraciones medulares congénitas o adquiridas, responsables del estreñimiento.19,22
Nivel de evidencia II. Grado de recomendación A.
f) Manometría ano-rectal:
La manometría ano-rectal, mide las presiones en la región ano-rectal y se utiliza para obtener información precisa concerniente a la función ano-rectal. La principal indicación para realizar una manometría ano-rectal, es demostrar la presencia de reflejo recto-anal inhibitorio (RAIR). La presencia de RAIR (relajación del esfínter anal interno inducida por una distensión transitoria del recto), excluye enfermedad de Hirschsprung. La manometría ano-rectal es un método diagnóstico seguro, no invasivo y sensible para discriminar constipación crónica de enfermedad de Hirschsprung.28-37
Nivel de evidencia I. Grado de recomendación A.
La certeza diagnóstica incrementa con la edad del paciente y el porcentaje de error es mayor en lactantes prematuros.37
Nivel de evidencia III. Grado de recomendación D.
Los cambios de presión en el esfínter anal externo durante la expulsión de un balón rectal pueden ser utilizados para investigar la existencia de disinergia del piso pélvico o anismo. Esta alteración de la mecánica de la defecación ocurre en más de 50% de los pacientes con constipación y consiste en la falta de relajación o bien en contracción paradójica del esfínter anal externo durante el intento de defecar.38-40
Otra forma de evaluar la respuesta del esfínter anal externo durante la defecación es la electromiografía de superficie que puede realizarse durante la manometría ano-rectal.8
Nivel de evidencia III. Grado de recomendación D.
g) Biopsia de recto:
Está indicada en pacientes con datos de pseudo-obstrucción intestinal, con la finalidad de hacer diagnóstico diferencial entre enfermedad de Hirschsprung, displasia neuronal intestinal y miopatía visceral.8,12,40-47
Nivel de evidencia I. Grado de recomendación A.
En caso de enfermedad de Hirschsprung la biopsia de recto por succión será de utilidad cuando el espécimen incluya mucosa y submucosa. De no ser una muestra representativa se deberá recurrir a biopsia de espesor total.
La biopsia de recto por succión es el método más exacto y con menor porcentaje de error para el diagnóstico de enfermedad de Hirschsprung cuando se compara con manometría ano-rectal y el colon por enema.29
Nivel de evidencia I. Grado de recomendación A.
¿ 6. ¿Cuál es el papel de las "alergias" en los pacientes con estreñimiento?
En los últimos años, se ha buscado una relación, entre alergia a la proteína de la leche de vaca y constipación en niños,5,6,48 tras las observaciones realizadas en adultos, en donde se encuentra una asociación entre la presencia de mastocitos y trastornos de la motilidad gastrointestinal.49
En niños con constipación funcional crónica y alergia a la proteína de la leche de vaca, se encuentra un incremento de la densidad de la mucosa rectal y del número de mastocitos infiltrados muy cerca de las terminaciones nerviosas de la submucosa. Por lo anterior, se puede sugerir que: en los niños con APLV, los mastocitos pueden tener un papel importante en la presencia de alteraciones motoras de la región ano-rectal. Sin embargo, se requieren estudios de alta calidad metodológica, que pudieran comprobar esta teoría.
Asimismo, se han realizado ensayos clínicos en donde se menciona que en pacientes con estreñimiento funcional crónico sin respuesta al tratamiento adecuado, se puede usar una dieta de eliminación de proteínas (hidrolizados extensos), en aquellos niños con antecedentes de procesos alérgicos. Sin embargo, los estudios que se han realizado hasta la fecha no tienen la suficiente fuerza metodológica para poder recomendar dicha práctica.
Nivel de evidencia III. Grado de recomendación D.
¿ 7. Efectividad, seguridad y disponibilidad en México de las siguientes intervenciones para el manejo del estreñimiento crónico en niños
El objetivo del tratamiento es promover evacuaciones suaves e indoloras previniendo la re-acumulación de las heces, lo cual se logrará luego de un periodo suficientemente prolongado (tres meses o más).50
Nivel de evidencia III. Grado de recomendación. Grado de recomendación C.
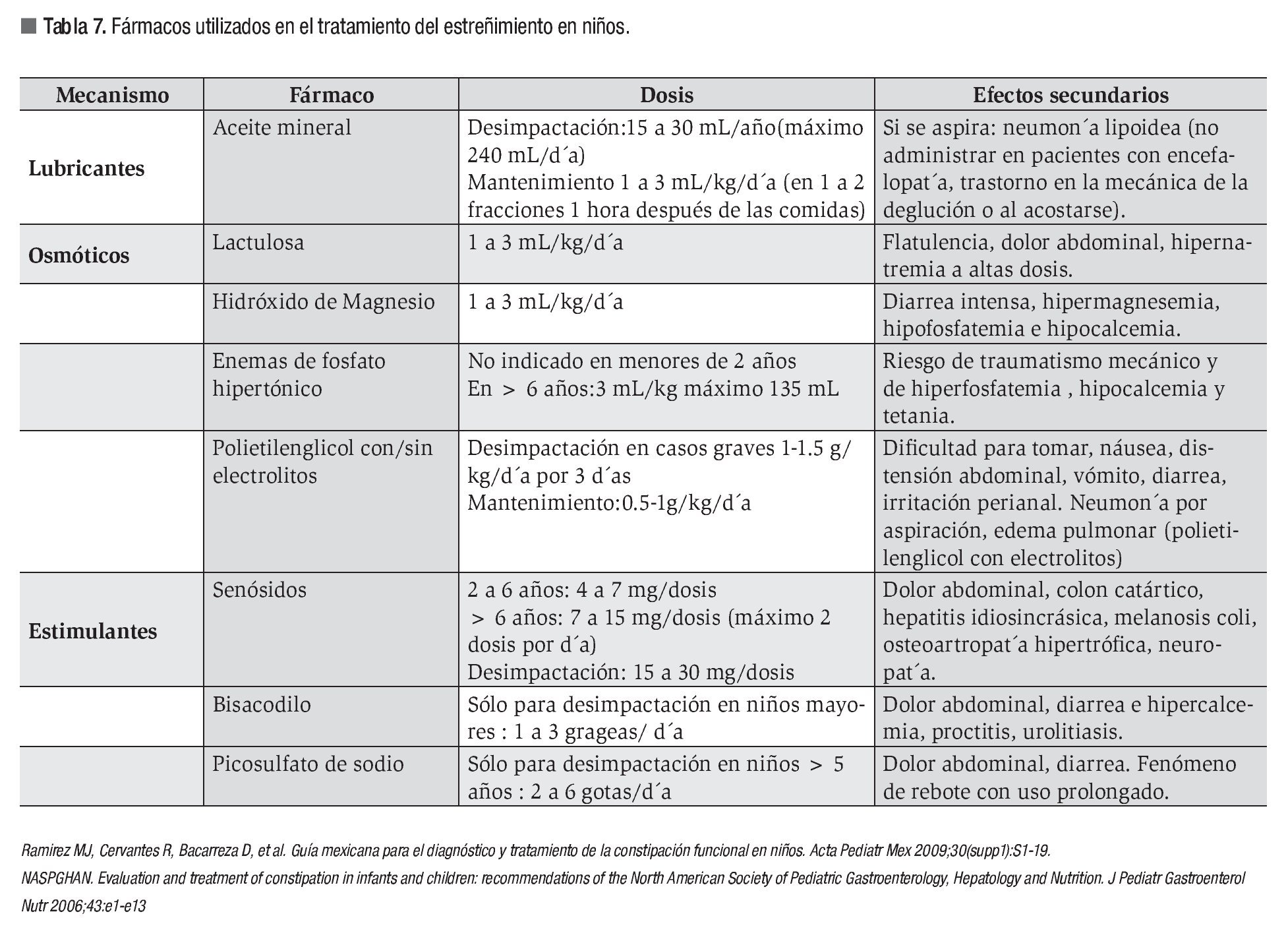
En el primer contacto con el paciente estreñido será indispensable identificar la presencia de impactación fecal. Esta se define como la identificación de una masa fecal grande y dura durante la exploración abdominal, recto dilatado y lleno de materia fecal durante la exploración rectal o excesiva cantidad de heces en colon en una radiografía simple de abdomen. Los principales fármacos utilizados para el estreñimiento crónico en niños se muestran en la Tabla 7.
1. Desimpactación: puede realizarse por vía oral o rectal. Su elección será discutida y acordada con el paciente y sus familiares. Se deberá realizar sin provocar dolor ni traumatismo al paciente.
Desimpactación oral: La administración oral de polietilenglicol con o sin electrolitos en dosis de 1 - 1.5 g/Kg/día por tres a seis días, ha demostrado ser útil.
Nivel de evidencia I. Grado de recomendación A.
Se deberá alertar a los pacientes y familiares sobre la posibilidad de mayor incontinencia fecal durante este tratamiento.51
Existen informes sobre desimpactación oral con dosis altas de aceite mineral, lactulosa y senósidos; sin embargo, los estudios son de baja calidad metodológica, por lo tanto no es posible recomendarlos.52,53
Desimpactación rectal: Existen diferentes alternativas para la desimpactación rectal tales como solución salina, solución de fosfatos, soluciones jabonosas, solución de leche con melaza y aceite mineral con sorbitol. No existe hasta el momento evidencia suficiente para recomendar alguna de estas más que otra.
Las soluciones de fosfatos no se recomiendan para menores de dos años debido al riesgo de hiperfosfatemia e hipocalcemia.13,51
Nivel de evidencia III. Grado de recomendación D.
2. Mantenimiento: Una vez que se logró la desimpactación, el tratamiento se enfoca a evitar la recurrencia y a mejorar la consistencia y regularidad de las evacuaciones. Esto se hace mediante la intervención dietética y manejo farmacológico.
- Intervención dietética: Existen datos insuficientes sobre el impacto de la fibra de alimentos completos en la evolución del estreñimiento; sin embargo, se deberá indicar un aporte de fibra dietética y de agua en cantidad suficiente para cubrir las recomendaciones acordes a su edad y sexo.54
Nivel de evidencia IV. Grado de recomendación D.
Recomendaciones de la Academia Nacional de Ciencias Americana55
○ 1 a 3 años: (E* = 1372 kca)l:19 g/día fibra total.
○ 4 a 8 años: (E* = 1759 kcal),25 g/día fibra total.
○ 9 a 13 años: Hombres 31 g/día mujeres 26 g/día.
○ 14 a 18 años: Hombres 38 g/día, mujeres 26 g/día.
14 g/1000 kcal
*E = Ingesta calórica media.
Con respecto a los suplementos comerciales de fibra, solo existen estudios en niños realizados con glucomannan, que muestran que puede ser benéfico para el tratamiento del estreñimiento funcional crónico cuando se asocia al uso de laxantes.56,57
Nivel de evidencia II. Grado de recomendación C.
- Probióticos: Tomando en cuenta la posibilidad de disbiosis de la microbiota intestinal en pacientes con estreñimiento, se han usado probióticos para el tratamiento del estreñimiento en niños, ya que los probióticos mejoran el vaciamiento gástrico, el tránsito intestinal, disminuyen el pH colónico por producción de ácidos orgánicos, estimulan la motilidad de colon y promueven la digestión de la lactosa.58 Se han usado en forma preferente Lactobacillus y Bifidobacterium o una mezcla de probióticos con Bifidobacteria bifidum, Bifido-bacterium infants, B. longum, Lactobacilli casei, L. plantarum y L. rhamnosus.59
Una revisión sistemática demuestra que los datos publicados hasta el momento no son suficientes para apoyar una recomendación general del uso de probióticos en el tratamiento del estreñimiento funcional y, por el momento, se deben considerar tratamientos en investigación.60
Nivel de evidencia III. Grado de recomendación D.
- Manejo farmacológico:
* Laxantes osmóticos: inducen la retención de agua por la materia fecal con lo cual aumenta su volumen, se reblandece y se favorece su eliminación.
1. Polietilenglicol (PEG): Está disponible en México. Fue comparado contra placebo, leche de magnesia y lactulosa. Ha demostrado ser seguro, superior al placebo y a la lactulosa61 y similar a la leche de magnesia aunque con mejor aceptabilidad.
Nivel de evidencia I. Grado de recomendación A.
2. Lactulosa: Es una alternativa disponible en México y útil para el tratamiento del estreñimiento en niños; sin embargo, las evidencias sugieren que es menos efectiva que el polietilenglicol.61
Nivel de evidencia I. Grado de recomendación A.
3. Leche de magnesia: Está disponible en México. Ha demostrado ser igualmente efectiva y segura que el PEG para la terapia de mantenimiento del estreñimiento funcional aunque es menos aceptada por los pacientes.62-64
Nivel de evidencia II. Grado de recomendación C.
* Laxantes lubricantes:
Aceite mineral: Está disponible en México y se utiliza para el tratamiento del estreñimiento en niños. No se recomienda para menores de un año de edad e incluso algunos grupos tan sólo lo recomiendan para mayores de cuatro años;65 tampoco para pacientes con daño neurológico o vomitadores, por el riesgo de broncoaspiración y neumonía lipoídica.10,66 Una revisión sistemática concluye que su efectividad suscita controversia, sobre todo al compararlo con polietilenglicol o senósidos.53
Nivel de evidencia II. Grado de recomendación C.
* Laxantes estimulantes: Este grupo incluye a los senósidos, el picosulfato de sodio y el bisacodilo, existen artículos que reportan su inocuidad y eficacia; sin embargo, la evidencia acerca de su efectividad es insuficiente.53,67,68
Nivel de evidencia II. Grado de recomendación C.
Algunas recomendaciones para el uso de laxantes en la fase de mantenimiento se presentan en la Tabla 8.69
* Procinéticos:
Se ha utilizado cisaprida para el tratamiento del estreñimiento en niños. La única revisión sistemática de la literatura concluye que cisaprida es superior a placebo.53
Nivel de evidencia II. Grado de recomendación C.
No obstante, desde que han sido descritos serios efectos adversos como prolongación del intervalo QTc, su uso en el tratamiento de la constipación en niños es raro. El comité de la NASPGHAN integrado en el año 2006 para la elaboración de las guías de constipación, no recomendó su uso considerando que los beneficios no superan los riesgos.13
Podría ser de utilidad para el tratamiento de la constipación en niños con displasia neuronal intestinal tipo B,70 así como en pacientes con constipación refractaria al tratamiento.71
Nivel de evidencia IV. Grado de recomendación D.
* Nuevos agentes:
Tegaserod: Agonista no selectivo que actúa en los receptores 5-HT4 incrementando el tránsito intestinal, estimulando la secreción intestinal e inhibiendo las respuestas aferentes intestinales. La serotonina, juega un papel importante en la regulación de la peristalsis y secreción intestinal, mediante la estimulación de los receptores 5-HT4. La serotonina, facilita la comunicación entre el sistema nervioso entérico y el sistema efector (músculos, endotelio secretor, células endócrinas y vasculatura), así como también entre el sistema nervioso entérico y el sistema nervioso central.
Se ha demostrado eficacia del tegaserod en adultos. Actualmente solo existe 1 estudio del uso de tegaserod en niños,72 en donde se describen los efectos en niños; sin embargo, se requieren ensayos clínicos controlados para ampliar la información de este fármaco en la etapa pediátrica. Actualmente éste fármaco ha sido retirado del mercado por los potenciales efectos adversos cardiológicos. No se recomienda su uso en niños.
Nivel de evidencia III. Grado de recomendación D.
3. Educación y cambios de hábitos: La educación para los padres y los niños con edad y condición suficientes para comprender, es un componente importante del tratamiento del estreñimiento funcional. Se deberá explicar a las partes involucradas que el mecanismo de la incontinencia fecal en estos casos es involuntario, asociado a la retención fecal excesiva y que su resolución dependerá del tratamiento exitoso del estreñimiento. Deben recomendarse cambios en hábitos de la defecación lo cual implica educación para sentarse en el baño cinco a 10 minutos, preferentemente después de las comidas, aprovechando el reflejo gastrocólico. Se llevará un calendario con registro de las evacuaciones y de los accidentes en la ropa con reforzamientos positivos. En preescolares, el reacondicionamiento de hábito intestinal se realizará una vez que el niño tenga un patrón normal de evacuaciones y haya perdido el miedo al baño.12,13,73-75
Nivel de evidencia II. Grado de recomendación C.
1. Biorretroalimentación:
Se han estudiado dos tipos de biorretroalimentación: mediante manometría y mediante electromiografía. En ambos, el objetivo es hacer consciente al niño de la mecánica anormal de la defecación, comparándola con los patrones normales y el niño practica para replicar dichos patrones.
Los datos disponibles sugieren que la biorretroalimentación no provee ningún beneficio adicional al tratamiento convencional para el manejo de la incontinencia fecal funcional.
Nivel de evidencia I. Grado de recomendación A.
Los estudios reportados sugieren que los niños con disinergia del piso pélvico (anismo) que reciben biorretroalimentación adquieren más frecuentemente dinámicas de la defecación normales a corto plazo. Sin embargo, esta adquisición, no se asocia con una mejoría clínica en el estado de la continencia y la evidencia indica que no se mantiene a largo plazo.75
Podría ser recomendada como tratamiento a corto plazo, para niños con anismo que no responden al tratamiento convencional.
Nivel de evidencia II. Grado de recomendación C.
2. Toxina botulínica:
Una causa poco común de estreñimiento crónico es la falta de relajación del esfínter anal interno en respuesta a la distensión rectal, en pacientes sin evidencia de agangliosis, lo cual se conoce como: acalasia del esfínter anal interno. La aplicación de toxina de Clostridium botulinum a nivel del esfínter anal interno se ha investigado en pocos estudios pediátricos en pacientes con acalasia del esfínter anal interno con variabilidad en la respuesta de la defecación y la duración de la eficacia del procedimiento. Al momento no existe la evidencia suficiente para su recomendación.76-78
Nivel de evidencia IV. Grado de recomendación D.
3. Cirugía:
El tratamiento quirúrgico se ha utilizado para pacientes con alteración de la motilidad irreversible, ya sea segmentaria o universal. Los procedimientos aplicados son miectomía, apendicostomía, cecostomía, colectomía y colostomía, con diferentes porcentajes de éxito y un número elevado de complicaciones. La apendicostomía y la cecostomía permiten la aplicación de enemas anterógrados disminuyendo la retención fecal, la incontinencia y el dolor abdominal.8 Hasta el momento no existen las evidencias suficientes para recomendar algún procedimiento quirúrgico sobre otro.79-84
Nivel de evidencia IV. Grado de recomendación D.
Correspondencia: Dr. José María Remes Troche.
Laboratorio de Fisiología Digestiva, Instituto de Investigaciones Medico Biológicas, Universidad Veracruzana. Veracruz, Ver. México.
Teléfono: +(52) 2299322292, extensión: 112, Fax: +(52) 2299322292 / 2299864919
Correo electrónico: jose.remes.troche@gmail.com, joremes@uv.mx.