DRESS (Drug Rash Eosinophilia and Systemic Symptoms, por sus siglas en inglés) es un reacción idiosincrática a medicamentos1, que se caracteriza por erupción cutánea, alteraciones hematológicas y afección orgánica2. Se ha relacionado a la ingesta de fenitoína y otros anticomiciales3. Se han descrito reacciones cutáneas hasta en un 19% entre 6 a 8 semanas después de iniciar el medicamento3. La mortalidad se encuentra por encima del 10%, comúnmente secundaria a falla hepática (FHA)4.
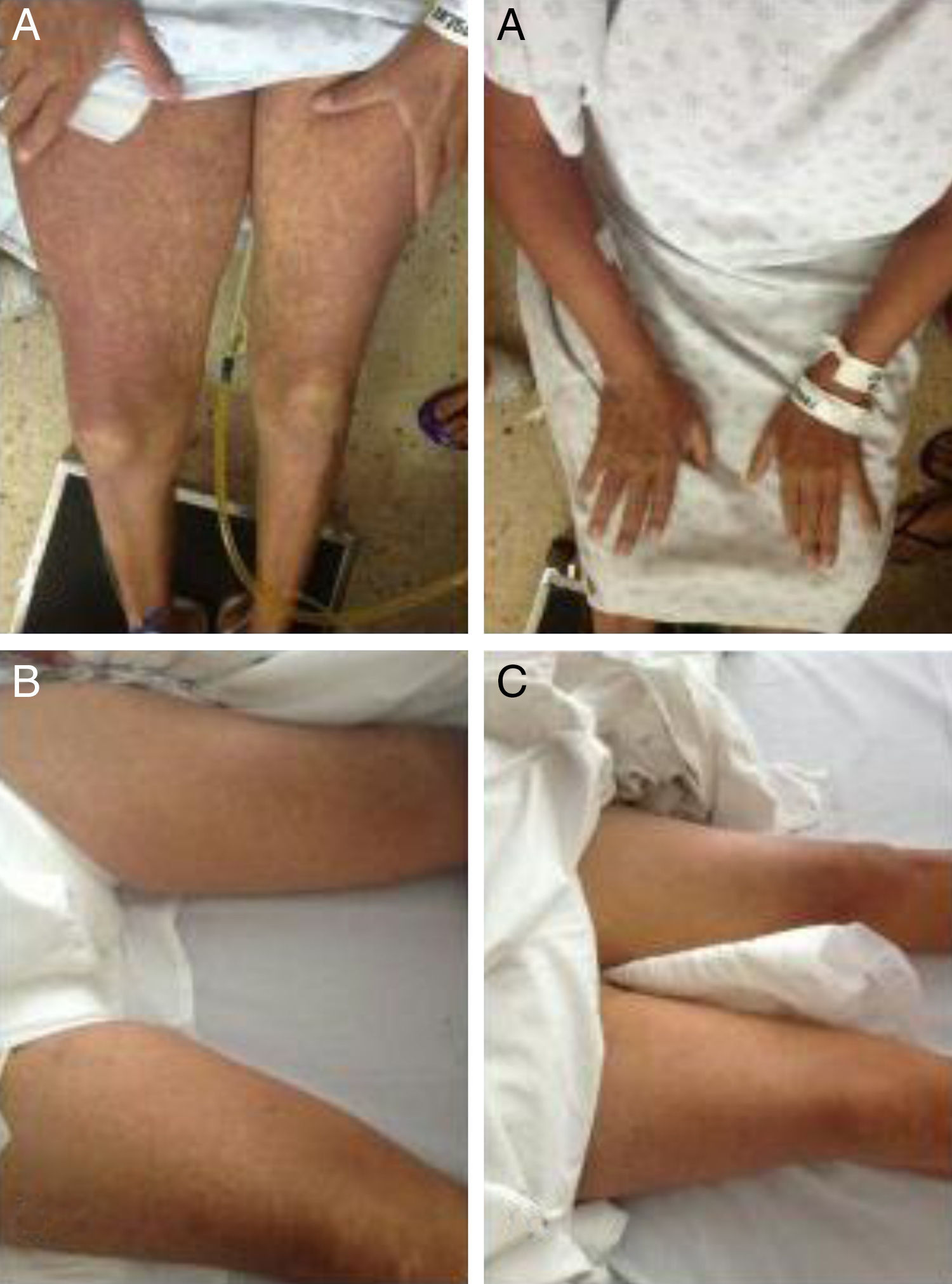
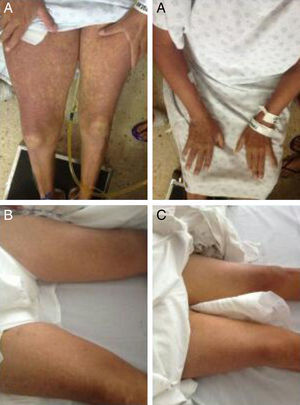
Presentamos el caso de un paciente femenino de 46 años, quien un mes previo a su ingreso presentó hemorragia subaracnoidea por rotura de aneurisma de la arteria cerebral posterior izquierda; se realizó pinzamiento del vaso afectado y se inició como manejo adyuvante fenitoína 100mg cada 8 h. No contaba con antecedentes de consumo de herbolaria, alcohol, uso previo de otros medicamentos u otros hepatotóxicos. Desde las primeras 48 h del inicio del medicamento la paciente nota la presencia de lesiones maculopapulares en ambas manos, que tenían resolución espontánea, sin otro síntoma. Tres semanas después las lesiones maculopapulares se generalizan y, posteriormente, se tornan en una dermatitis exfoliativa; aparece fiebre no cuantificada, prurito, ictericia y coluria. Ingresa con datos de deshidratación, ictericia, lesiones maculopapulares generalizadas con escama fina (fig. 1.), adenomegalias cervicales, hepatomegalia de 3cm por debajo del reborde costal, sin encefalopatía hepática (EH). Sus exámenes de laboratorio: leucocitos 5,000/L, eosinófilos 1,800/L, urea 104mg/dL, Cr 5.6mg/dL, bilirrubina total 8.6mg/dL, albúmina 2.9g/L, alanina aminotransferasa 171 U/L, aspartato aminotransferasa 333 U/L, FA 751 U/L, gamma-glutamil transpeptidasa 1814 U/L, tiempo de protrombina 38%, INR 1.8; se realizaron cultivos sin desarrollo de patógeno; panel viral para hepatitis A, B y C, negativo; serología IgM CMV y EBV, negativas; ultrasonido abdominal sin datos de hepatopatía crónica, sin dilatación de vía biliar y sin trombosis vascular; ambos riñones sin alteraciones. Se inició manejo con prednisona 1g/kg de peso, pentoxifilina 300mg cada 6h; al segundo día de estancia hospitalaria presentó encefalopatía hepática en estadio 2, caracterizada por asterixis y bradipsiquia. Por los datos: EH en estadio 2, INR >1.5 y una duración <26 semanas en una paciente sin cirrosis; correspondiendo con una FHA se agregó a su manejo N-acetilcisteína (NAC) 140mg/kg por vía oral como dosis de impregnación, continuando con 17 dosis de 70mg/kg cada 4 h, cumpliendo en 3 días las dosis completa, y vitamina K 20mg/día. La paciente evolucionó con disminución de las lesiones maculopapulares hacia las 36 h de iniciado el tratamiento y desaparición de la EH, mejoría de la función renal y pruebas de función hepática (tabla 1). Curso: resolución de las lesiones maculopapulares posterior a la descamación generalizada, así como de la ictericia hacia el primer mes de evolución.
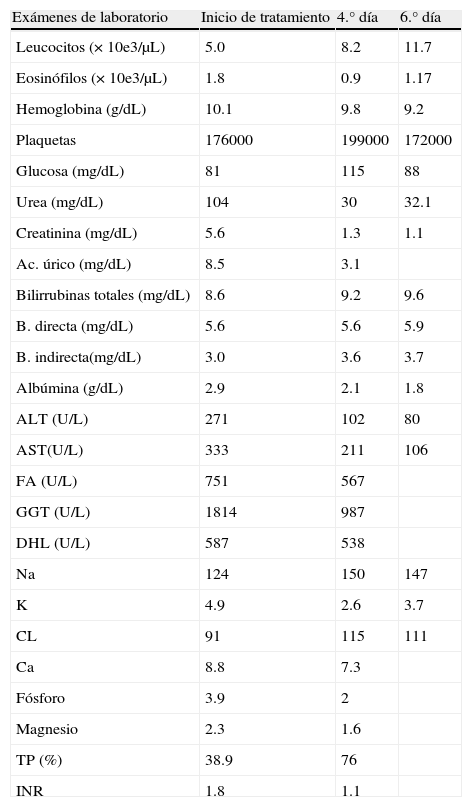
Evolución de las pruebas de laboratorio al diagnóstico, 4.° y 6.° día
| Exámenes de laboratorio | Inicio de tratamiento | 4.° día | 6.° día |
| Leucocitos (× 10e3/μL) | 5.0 | 8.2 | 11.7 |
| Eosinófilos (× 10e3/μL) | 1.8 | 0.9 | 1.17 |
| Hemoglobina (g/dL) | 10.1 | 9.8 | 9.2 |
| Plaquetas | 176000 | 199000 | 172000 |
| Glucosa (mg/dL) | 81 | 115 | 88 |
| Urea (mg/dL) | 104 | 30 | 32.1 |
| Creatinina (mg/dL) | 5.6 | 1.3 | 1.1 |
| Ac. úrico (mg/dL) | 8.5 | 3.1 | |
| Bilirrubinas totales (mg/dL) | 8.6 | 9.2 | 9.6 |
| B. directa (mg/dL) | 5.6 | 5.6 | 5.9 |
| B. indirecta(mg/dL) | 3.0 | 3.6 | 3.7 |
| Albúmina (g/dL) | 2.9 | 2.1 | 1.8 |
| ALT (U/L) | 271 | 102 | 80 |
| AST(U/L) | 333 | 211 | 106 |
| FA (U/L) | 751 | 567 | |
| GGT (U/L) | 1814 | 987 | |
| DHL (U/L) | 587 | 538 | |
| Na | 124 | 150 | 147 |
| K | 4.9 | 2.6 | 3.7 |
| CL | 91 | 115 | 111 |
| Ca | 8.8 | 7.3 | |
| Fósforo | 3.9 | 2 | |
| Magnesio | 2.3 | 1.6 | |
| TP (%) | 38.9 | 76 | |
| INR | 1.8 | 1.1 |
La incidencia exacta del síndrome de DRESS es desconocida, se estima 1 por cada 1,500 nuevos usuarios de fenitoína y carbamacepina3. El cuadro clínico se caracteriza por la presencia de fiebre, que precede la aparición de lesiones maculopapulares que avanzan a dermatitis exfoliativa3. Los criterios diagnósticos de la enfermedad fueron descritos por 1996 por Bocquet1,2,5,6: 1) sospecha de reacción adversa a medicamentos; 2) >1,500 eosinófilos y/o presencia de linfocitos atípicos; 3) 2 afecciones viscerales: cutánea, adenopatías difusas >2cm, hepatitis (> 2 veces el valor normal de transaminasas), nefritis intersticial, neumonitis, pericarditis, miocarditis, tiroiditis o meningoencefalitis.
Se debe hacer diagnóstico diferencial con otro tipo de reacciones a medicamentos: síndrome de Steven-Johnson y necrólisis epidérmica toxica1. Además de descartar enfermedades infecciosas (varicela, mononucleosis infecciosa) y enfermedades como el síndrome de Kawasaki, síndrome hipereosinofílico y seudolinfoma inducido por medicamentos1.
Su fisiopatología se desconoce; se ha asociado a factores inmunológicos y predisposición genética. Se han propuesto defectos de desintoxicación que conducen a la formación de metabolitos reactivos, linfocitos T activados con liberación de citocinas citotóxicas (INF-γ)7; otros lo han considerado como una reacción sistémica por reactivación del virus de herpes humano 6 y 7, EBV o CMV1,5.
Los fármacos más asociados al desarrollo de DRESS son los antiepilépticos (fenobarbital, carbamacepina, fenitoína, valproato sódico, lamotrigina), alopurinol, sulfasalazina, dapsona y minociclina. Rara vez se han reportado antibióticos o analgésicos antiinflamatorios no esteroideos2. La afección es independiente de la cantidad de medicamento, teniendo mayor relación a la susceptibilidad del individuo.
El paso inicial del tratamiento es la suspensión definitiva del medicamento causante. Se pueden utilizar esteroides locales y antihistamínicos en casos no graves. No hay criterios para el uso sistémico de esteroides, generalmente se emplea en pacientes con afección orgánica2,4. En casos de FHA aguda, el uso de metilprednisolona por vía intravenosa por 3 dosis a 1mg/kg de peso, y posteriormente continuando con esteroide por vía oral, mostró buen resultado7.
El trasplante hepático (TH) es el tratamiento de elección para pacientes con FHA que no responden a dosis altas de esteroides8. La NAC ha sido propuesta como parte del tratamiento de pacientes con FHA secundaria a la ingesta de paracetamol como antídoto de la intoxicación por este medicamento y, en algunos estudios, ha mostrado su utilidad en pacientes con FHA por ingesta de otros medicamentos9,10. Se ha reportado su uso en pacientes con DRESS, principalmente inducido por anticonvulsivantes, usándolo combinado con esteroides, mostrando respuesta favorable10; sin embargo, no hay suficientes estudios que apoyen su uso9.
El caso de nuestra paciente muestra afección por fenitoína; ingresa mostrando datos de FHA e IRA (por probable nefritis intersticial); fue tratada con éxito con la asociación de esteroide por vía oral y NAC, asociado a la suspensión del fenitoína. Consideramos que el inicio temprano de la doble terapia en pacientes con FHA puede conllevar a una mejoría que conduce a evitar la necesidad de realizar un TH.
FinanciaciónNo se recibió patrocinio de ningún tipo para llevar a cabo este estudio.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.