La perforación de esófago es una patología poco frecuente, siendo una urgencia médico-quirúrgica con una mortalidad del 15-30%. El objetivo del estudio es comunicar nuestra experiencia en el manejo de la perforación esofágica, evaluando las distintas estrategias usadas, y tratar de establecer unas pautas para orientar en la toma de decisiones en el tratamiento a seguir.
Material y métodosEstudio descriptivo retrospectivo de pacientes diagnosticados con perforación de esófago en nuestro centro desde el año 2000 hasta el 2019.
ResultadosEn los últimos 19 años, 15 pacientes fueron diagnosticados con perforación de esófago. Se realizó tratamiento quirúrgico en el 80% de los casos. Se realizó sutura primaria reforzada con plastia en el 67% de los pacientes, y de ellos fueron diagnosticados de manera precoz el 62.5% con una supervivencia del 100%. El 37.5% fueron diagnosticados tardíamente con una supervivencia del 33.3%. Se realizó esofaguectomía y ascenso gástricos en el 25% de los pacientes, de ellos se diagnosticaron de manera precoz el 66.6% con una supervivencia del 100%. El 33.3% fueron diagnosticados tardíamente con una mortalidad del 100%. En uno de los pacientes (8.3%) se realizó esofaguectomía con esofagostoma cervical y yeyunostomía de alimentación, siendo diagnosticado de manera precoz con una supervivencia del 100%.
ConclusionesEl principal predictor de supervivencia en la perforación de esófago es el intervalo de tiempo entre la lesión y el diagnóstico, y por tanto del tratamiento. El tratamiento de la perforación esofágica debe individualizarse en cada paciente, para poder realizar un adecuado manejo de esta patología.
Esophageal perforation is an uncommon event that is a medical/surgical emergency, with a 15-30% mortality rate. The aim of the present study was to communicate our experience in the management of esophageal perforation, evaluating the different strategies utilized, in an effort to establish measures to guide decision-making in selecting treatment.
Materials and methodsA retrospective descriptive study was conducted on patients diagnosed with esophageal perforation at our hospital center, within the time frame of 2000 and 2019.
ResultsOver the past 19 years, 15 patients were diagnosed with esophageal perforation. Surgical treatment was carried out in 80% of the cases. Primary closure, reinforced with plasty, was performed in 67% of the patients, of whom 62.5% had early diagnosis and a 100% survival rate. Diagnosis was late in 37.5% of the cases, with a 33.3% survival rate. Esophagectomy and gastric pull-up were performed on 25% of the patients, 66.6% of whom had early diagnosis and a 100% survival rate. In the 33.3% that had late diagnosis, the mortality rate was 100%. Esophagectomy, with cervical esophagostomy and feeding jejunostomy, was performed on one of the patients (8.3%) that had early diagnosis and a 100% survival rate.
ConclusionsThe main survival predictor in esophageal perforation is the interval of time between the injury and its diagnosis, and in turn, the resulting treatment. Each patient with esophageal perforation should have individualized treatment to adequately manage the condition.
La perforación de esófago es una patología poco frecuente, siendo una urgencia médico-quirúrgica con una mortalidad del 15-30%1-4.
En la actualidad su incidencia ha aumentado, y su etiología ha cambiado siendo más frecuente la causa iatrogénica pues supone un 50%; esto es debido al aumento de las técnicas endoscópicas tanto diagnósticas como terapéuticas2-4.
El esófago al no tener serosa está expuesto a las perforaciones totales, y por consiguiente la contaminación del mediastino, que, dada su escasa capacidad para circunscribir la infección, progresa rápidamente a una mediastinitis. La gravedad de la perforación de esófago está determinada por la contaminación del mediastino con contenido gastroduodenal y secreciones orales, desencadenando mediastinitis que evoluciona rápidamente a la sepsis y a la muerte si no se trata3-6.
El principal predictor de supervivencia en los casos de perforación esofágica es el intervalo de tiempo entre la lesión esofágica y el diagnóstico-tratamiento de la misma5-7.
Su manejo, ya sea conservador o quirúrgico, sigue siendo controvertido. El tratamiento conservador de la perforación esofágica está aceptado en aquellos pacientes que cumplen los criterios de Cameron, descritos en 1979, los cuales son perforación intramural o transmural bien circunscrita, ausencia de signos o síntomas de sepsis, perforación contenida, ausencia de obstrucción distal o patología esofágica maligna y que la perforación no se localice en esófago abdominal.
Si no se cumplen los criterios citados previamente, el tratamiento conservador está contraindicado, por lo que se debe realizar tratamiento quirúrgico6-11.
El objetivo del estudio es comunicar nuestra experiencia en el manejo de la perforación esofágica en un centro de tercer nivel; evaluando las distintas estrategias usadas y tratando de establecer unas pautas para orientar en la toma de decisiones en el tratamiento a seguir.
Material y métodosPresentamos un estudio descriptivo retrospectivo de pacientes diagnosticados con perforación de esófago en nuestro centro desde el año 2000 hasta el 2019. Los criterios de inclusión fueron los siguientes: diagnóstico de perforación esofágica, mayores de 14 años, tratamiento quirúrgico, conservador o endoscópico.
Quedaron excluidos los pacientes menores de 14 años, con perforación esofágica secundaria a la ingesta de cáusticos.
Las variables que se estudiaron fueron: edad, sexo, localización, etiología, patología previa de esófago, tiempo de evolución al diagnóstico, presencia o ausencia de signos de sepsis (mediante la escala Quick SOFA), criterios de Cameron, tratamiento endoscópico, conservador, o quirúrgico, técnica quirúrgica, complicaciones y supervivencia.
Análisis estadísticoCon todas estas variables hemos realizado un análisis retrospectivo descriptivo, con porcentajes de frecuencia en variables cualitativas y medidas de tendencia central en variables cuantitativas.
El análisis estadístico se realizó utilizando el SPSS 16.0.
ResultadosEn los últimos 19 años, 15 pacientes fueron diagnosticados de perforación de esófago, de los que 10 eran hombres y 5 mujeres, con una media de edad de 65 años (rango 41-90).
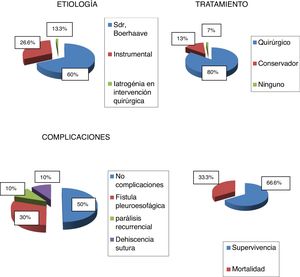
Las etiologías más frecuentes fueron: 9 (60%) pacientes con síndrome de Boerhaave, 4 (26.6%) por causa instrumental que fueron la dilatación endoscópica por acalasia, poscolangiopancreatografía retrógrada endoscópica y la retirada endoscópica de endoprótesis y 2 (13.3%) por iatrogenia quirúrgica.
Las características clínicas de la muestra, la localización de la perforación, el tiempo de evolución entre la perforación y su diagnóstico, si cumple o no los criterios de Cameron, el tratamiento (quirúrgico, conservador o endoscópico), la supervivencia y complicaciones postoperatorias se resumen en la tabla 1.
Características clínicas de la muestra
| Etiología | Localización | Tiempo de evolución | Criterios de Cameron | Tratamiento | Supervivencia y complicaciones |
|---|---|---|---|---|---|
| Síndrome de Boerhaave9 pacientes | - Esófago cervical: 0 pacientes- Esófago torácico: 7 pacientes- Esófago abdominal: 2 pacientes | <24h: 4 pacientes>24 h: 5 pacientes | Sí: 0 pacientesNo: 9 pacientes | Conservador: un pacienteQuirúrgico: 7 pacientesNinguno: un paciente | Sobrevivieron: 5 pacientesComplicaciones:- Fístula pleuroesofágica: 3 pacientes- No complicaciones en 3 pacientes |
| Iatrogénica endoscópica(dilatación acalasia, post-CPRE, retirada endoprótesis)4 pacientes | - Esófago cervical: un paciente- Esófago torácico: 3 pacientes- Esófago abdominal: 0 pacientes | <24h: 4 pacientes>24h: 0 pacientes | Sí: 2 pacientesNo: 2 pacientes | Conservador: un pacienteQuirúrgico: 3 pacientes | Sobrevivieron: 4 pacientesNingún paciente presentó complicaciones |
| Iatrogénica quirúrgica(intervención quirúrgica de hernia de hiato gigante)2 pacientes | - Esófago cervical: 0 pacientes- Esófago torácico: 0 pacientes- Esófago abdominal: 2 pacientes | <24h: un paciente>24h: un paciente | Sí: 0 pacientesNo: 2 pacientes | Conservador: 0 pacientesQuirúrgico: 2 pacientes | Sobrevivió: un pacienteComplicaciones:- Parálisis recurrencial |
CPRE: colangiopancreatografía retrógrada endoscópica.
En nuestra muestra, la localización más frecuente fue en esófago torácico en 10 pacientes (66.6%), seguida por la localización en esófago abdominal en 4 pacientes (26.6%) y por último la localización en esófago cervical en un paciente (6.6%).
Entre los pacientes en los que la perforación se localizaba a nivel torácico, se realizó tratamiento quirúrgico en 8 pacientes (80%) y tratamiento conservador en uno (10%) por presentar alto riesgo anestésico-quirúrgico y comorbilidades asociadas graves. El otro paciente falleció durante el diagnóstico (10%).
La supervivencia de perforación esofágica torácica fue de 6 pacientes (60%).
En los 4 pacientes en los que la perforación se localizaba a nivel abdominal se realizó tratamiento quirúrgico en el 100% de ellos; con una supervivencia del 75%.
En el único paciente en el que la perforación se localizaba a nivel cervical, se realizó tratamiento conservador y sobrevivió.
Se consideró como diagnóstico precoz el que se realiza en menos de 24h desde el inicio de la clínica, y diagnóstico tardío el que se hace cuando hayan pasado más de 24h desde el inicio de la clínica. Así, el diagnóstico fue precoz en 9 casos (60%) con una supervivencia del 100%, mientras que en los otros 6 casos (40%) el diagnóstico fue tardío con una supervivencia del 0%.
En cuanto al tratamiento, se consideró conservador: el tratamiento médico, la colocación de tubo de drenaje pleural o la realización de drenaje percutáneo por parte de radiología intervencionista.
El tratamiento quirúrgico incluyó: la sutura primaria, esofaguectomía con o sin reconstrucción en el mismo tiempo quirúrgico mediante ascenso gástrico, colocación de drenaje en T para generar una fístula dirigida y la exclusión esofágica.
Un paciente (7%) falleció durante el diagnóstico, por lo que no se realizó ningún tratamiento.
En 2 pacientes (13%) se llevó a cabo tratamiento conservador. En uno de ellos la perforación se localizaba en el esófago cervical, secundaria a colangiopancreatografía retrógrada endoscópica. Este paciente cumplía los criterios de Cameron, el diagnóstico fue precoz y el paciente sobrevivió. En el otro paciente la perforación se localizaba en el esófago torácico, la perforación fue secundaria a síndrome de Boerhaave, no cumplía los criterios de Cameron, el diagnóstico fue tardío y el paciente falleció.
Se realizó tratamiento quirúrgico en el 80% de los casos, de los cuales el 8.3% cumplían criterios de Cameron.
A pesar de que cumplían los criterios de Cameron, se planteó tratamiento quirúrgico por decisión del equipo de cirugía que valoró al paciente y por mala evolución a pesar del tratamiento conservador, presentando un aumento progresivo de los reactantes de fase aguda en los controles analíticos, así como empeoramiento clínico con aumento de la disnea e inestabilidad hemodinámica.
En cuanto a la técnica quirúrgica realizada, en el 67% se llevó a cabo sutura primaria, siendo diagnosticados de manera precoz el 62.5% con una supervivencia del 100%, y el 37.5% fueron diagnosticados tardíamente con una supervivencia del 33.3%.
En el 25% de los pacientes se realizó esofaguectomía y ascenso gástrico, siendo diagnosticados de manera precoz el 66.6% con una supervivencia del 100%, y el 33.3% fueron diagnosticados tardíamente con una supervivencia del 0%.
En el 8.3% se realizó esofaguectomía con esofagostoma cervical y yeyunostomía de alimentación, siendo diagnosticado de manera precoz con una supervivencia del 100%.
La mortalidad global de nuestra serie fue del 33.3%, y la supervivencia del 66.6%.
Todos los pacientes que fueron diagnosticados de manera precoz presentaron una supervivencia del 100%, independientemente de la localización de la perforación, de la etiología y del tratamiento realizado.
El 50% de los casos no presentaron complicaciones postoperatorias.
Entre las complicaciones postoperatorias, la más frecuente fue la fístula esofagopleural (30%), tratándose de manera conservadora excepto uno de los casos que precisó tratamiento quirúrgico realizando esofaguectomía con esofagostoma cervical y yeyunostomía de alimentación, con reconstrucción a los 4 años mediante transposición colónica.
Hubo un caso de exitus por dehiscencia de sutura primaria en el postoperatorio.
En la figura 1 se presentan los gráficos que recogen los resultados en porcentajes de la etiología, tratamiento, mortalidad y complicaciones de la muestra.
Discusión y conclusionesEn nuestra serie la causa más frecuente de perforación esofágica fue por síndrome de Boerhaave (60%) seguida de la causa instrumental (26.6%), a diferencia de la tendencia actual en la que la causa más frecuente de perforación esofágica es la instrumental, suponiendo un 50% según la bibliografía2-5.
En cuanto a la localización, la más frecuente fue la localización a nivel del esófago torácico (66.6%), seguida por la de esófago abdominal (26.6%) y por último en esófago cervical (6.6%).
En las perforaciones que se localizaban a nivel torácico y abdominal se realizó tratamiento quirúrgico, independientemente de si cumplían o no los criterios de Cameron, excepto en 2 casos de perforación a nivel de esófago torácico, ya que uno de ellos falleció durante el diagnóstico y en el otro paciente se optó por el tratamiento conservador por su edad avanzada (90 años), comorbilidades asociadas graves y alto riesgo anestésico-quirúrgico.
En la perforación localizada en esófago cervical se realizó tratamiento conservador, sobreviviendo el paciente. Las perforaciones de esófago cervical son las de mejor pronóstico, por no existir afectación mediastínica precoz. En la literatura en este grupo se han descrito buenos resultados con el tratamiento conservador8–10.
La elección de la técnica quirúrgica depende de la localización de la perforación, la presencia o no de patología previa a nivel del esófago, la magnitud de la contaminación, la viabilidad del esófago y el estado general del paciente, los cuales dependen del tiempo de evolución desde que se produce la perforación y el diagnóstico-tratamiento, siendo más desfavorables en aquellos pacientes en los que el diagnostico es tardío y precisando tratamientos quirúrgicos más agresivos como la esofaguectomía si el paciente permanece estable hemodinámicamente y exclusión esofágica o fistulización dirigida en el caso de que el paciente presente inestabilidad hemodinámica y /o alto riesgo quirúrgico.
En el caso de existir viabilidad de la pared esofágica y la contaminación asociada es leve, es posible la realización de sutura primaria asociado a drenaje10,11.
La perforación de esófago es una urgencia quirúrgica que conlleva una alta mortalidad, descrita en la literatura en torno al 30%, siendo del 33.3% en nuestra serie.
Su gravedad viene determinada por la contaminación del mediastino con secreción salivar y contenido gastroduodenal, que progresa rápidamente a una mediastinitis, dada su escasa capacidad para circunscribir la infección. Todo ello depende del intervalo de tiempo entre la lesión y el diagnóstico, y por tanto del tratamiento12–16.
Por ello, en nuestra serie todos los pacientes que fueron diagnosticados de manera precoz presentaron una supervivencia del 100%, independientemente de la localización de la perforación, de la etiología y del tratamiento realizado.
En 1979 Cameron definió los criterios que debían presentar las perforaciones esofágicas para ser subsidiarias de tratamiento conservador, lo que significa que sería correcto en estos casos tanto la elección del tratamiento conservador como la del quirúrgico.
El tratamiento conservador es una actitud terapéutica arriesgada, pues la sepsis mediastínica puede progresar si no se trata de forma agresiva; por lo que algunos autores no la aconsejan mientras que otros la reservan solo para perforaciones diagnosticadas tardíamente y que cumplan los criterios de Cameron citados anteriormente, pues en ellas es menos frecuente el desarrollo de sepsis.
También ha sido una actitud propuesta para pacientes con alto riesgo anestésico-quirúrgico por elevada comorbilidad1–3.
En el caso contrario en el que el paciente no cumpliese los criterios de Cameron, el tratamiento sería quirúrgico, ya que no está indicado el tratamiento conservador.
Los pacientes con diagnostico precoz es más frecuente que cumplan los criterios de Cameron, ya que el intervalo de tiempo entre el momento en que se produce la lesión y el diagnóstico es menor, lo cual supone una menor contaminación del mediastino que es lo que determina la gravedad, y por lo tanto una menor afectación sistémica de sepsis.
En conclusión, el principal predictor de supervivencia en la perforación de esófago es el intervalo de tiempo entre la lesión y el diagnóstico, y por tanto del tratamiento. El tratamiento de la perforación esofágica debe individualizarse en cada paciente, existiendo un lugar para el tratamiento conservador en los pacientes que cumplan los criterios de Cameron. Si se identifican correctamente dichos pacientes, la evolución muy posiblemente sea satisfactoria, con baja morbimortalidad y sin necesidad de cirugía, minimizando los riesgos y el coste sanitario asociado. Sin embargo, clasificar erróneamente y emplear el tratamiento conservador en un paciente con criterios quirúrgicos, tendrá seguramente malos resultados. De ahí la importancia de conocer ampliamente los criterios de tratamiento conservador versus quirúrgico en esta patología de extrema gravedad.
Responsabilidades éticasProtección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesNo existen conflictos de intereses en este artículo.
FinanciaciónNo se ha precisado financiación.
Véase contenido relacionado en DOI: 10.1016/j.rgmx.2022.07.001, Torres-Villalobos G. Tratamiento de la perforación de esófago, revisión de nuestra experiencia en un hospital de tercer nivel en los últimos 19 años. Rev Gastroenterol Mex.2022;87:403–404.