Presentación del caso
Mujer de 78 años de edad que ingresó al hospital por dolor abdominal progresivo. Su padecimiento se inició 6 meses antes de su ingreso con dolor abdominal urente en epigastrio, de moderada intensidad, sin irradiación, intermitente, acompañado de saciedad temprana, plenitud posprandial, vómitos, distensión abdominal progresiva y pérdida de peso de 15 kg. Su único antecedente de importancia era un Combe positivo, pues su esposo padeció tuberculosis ganglionar 10 años antes y fue tratado con agentes antituberculosos de manera satisfactoria. A la exploración física se encontró caquéctica, con signos vitales normales, cabeza y cuello sin adenopatías, ruidos respiratorios normales sin síndrome pleuropulmonar, ruidos cardiacos normales, abdomen protuberante y globoso a expensas de líquido de ascitis, con dolor a la palpación profunda, pero sin signos de irritación peritoneal, ni hepatomegalia o esplenomegalia. En los exámenes de laboratorio la paciente presentaba anemia microcítica hipocrómica, linfopenia, hiponatremia e hipoalbuminemia. La radiografía de tórax fue normal (Figura 1). La citología del líquido de ascitis informó alteraciones inflamatorias inespecíficas y no se realizó el análisis citoquímico. La tomografía computarizada de abdomen confirmó la presencia de líquido libre abdominal y además detectó un marcado engrosamiento de la pared del estómago y del peritoneo compatible con carcinomatosis peritoneal por probable neoplasia primaria en estómago (Figura 2). Se practicó una endoscopia superior, con la que se encontró una mucosa gástrica ulcerada y friable con múltiples lesiones polipoideas que afectaban el cuerpo, antro y píloro gástricos de manera circunferencial, sin condicionar obstrucción al vaciamiento gástrico; entre las úlceras se constataron áreas de mucosa respetada y una distensibilidad gástrica disminuida (Figura 3). La biopsia de la mucosa gástrica demostró infiltrado inflamatorio granulomatoso con necrosis caseosa y células gigantes multinucleadas (Figura 4). Se practicó una tinción de Ziehl-Neelsen que resultó positiva para bacilos resistentes al ácido y al alcohol (Figura 5). Una vez obtenido el diagnóstico de tuberculosis, se inició tratamiento antifímico con base en isoniacida, rifampicina, piracinamida y etambutol por dos meses, seguido de un esquema de isoniacida y rifampicina por nueve meses adicionales, con resolución lenta y progresiva de los síntomas. La vigilancia endoscópica a los seis y nueve meses documentó una mejoría franca de las lesiones de la mucosa gástrica, y en ambas ocasiones se realizaron cultivos para Mycobacterium tuberculosis de las muestras gástricas para biopsia que dieron resultado negativo. En estos momentos la paciente se encuentra asintomática y en vigilancia clínica.
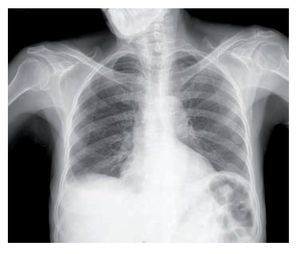
Figura 1. Radiografía de tórax sin evidencia de infiltrados ni cavitaciones pulmonares.
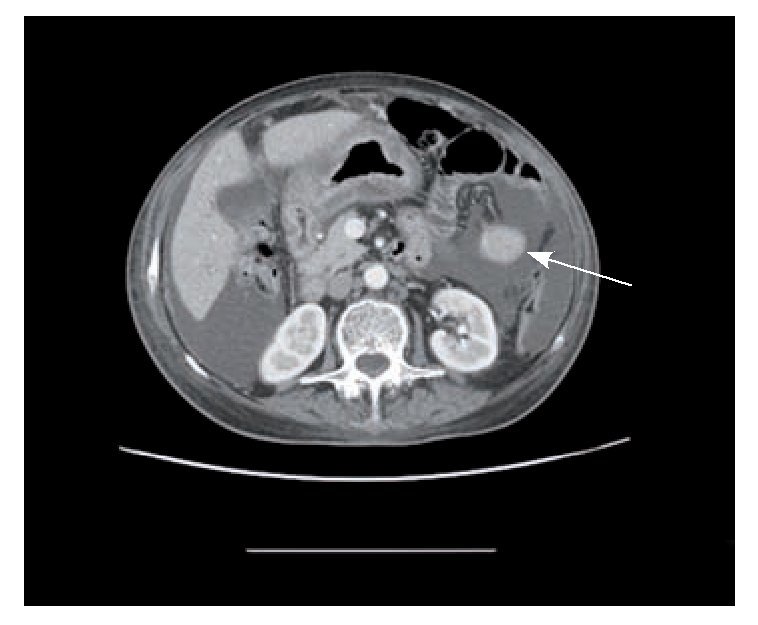
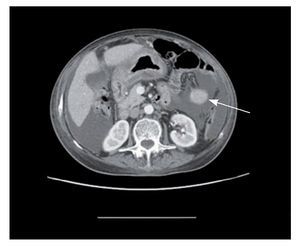
Figura 2. Tomografía axial computarizada de abdomen donde se identifica líquido libre abdominal (L) y marcado engrosamiento de la pared del antro gástrico (flecha).
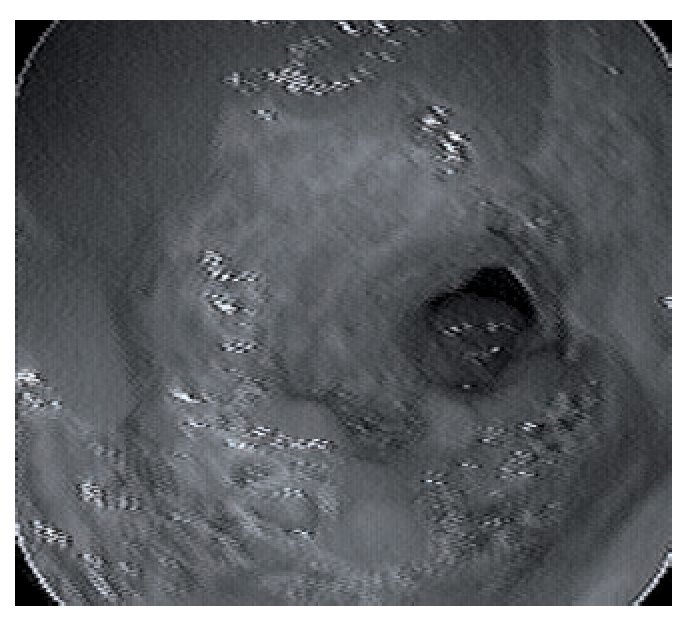
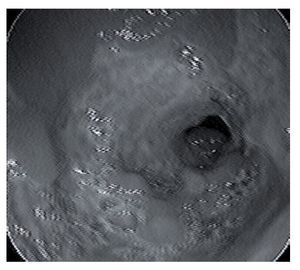
Figura 3. Imagen endoscópica del antro gástrico con mucosa ulcerada, friable, con afectación circunferencial alrededor del orificio pilórico, alternando con áreas de mucosa indemne.
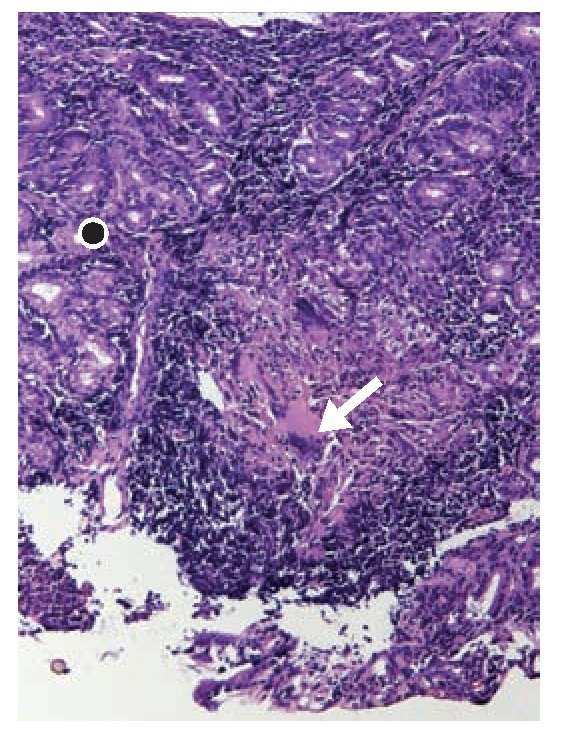
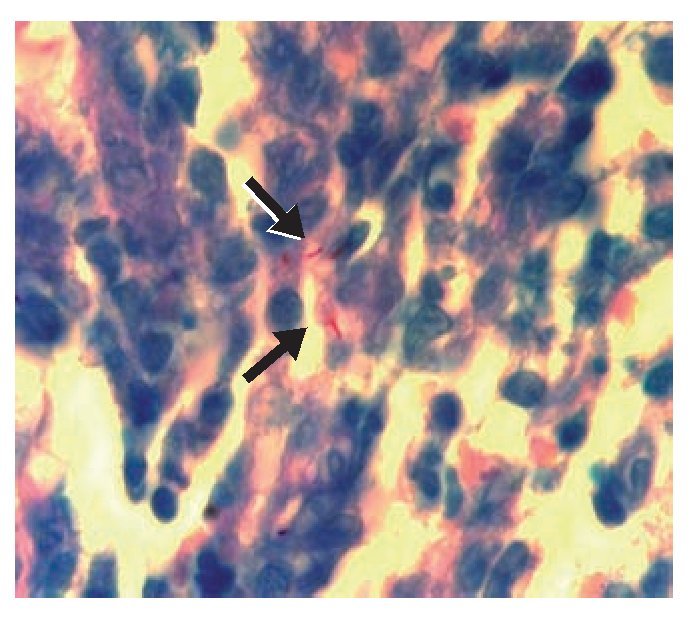
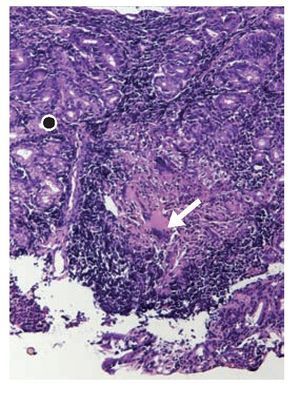
Figura 4. Fotomicrografía de luz de biopsia de mucosa gástrica (punto negro) en la que se observa un infiltrado inflamatorio de carácter granulomatoso con necrosis caseosa y células gigantes multinucleadas (flecha).
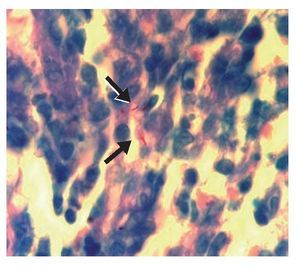
Figura 5. Tinción de Ziehl-Neelsen de biopsia de mucosa gástrica en la que se demuestra la presencia de bacilos resistentes al ácido y al alcohol (fl echas).
Discusión
La tuberculosis es una enfermedad de distribución mundial e implicaciones sanitarias importantes. El diagnóstico de tuberculosis con involucro gastrointestinal debe realizarse a la brevedad posible ya que esta enfermedad tiene una mortalidad que puede alcanzar hasta 50%.1 La tuberculosis con involucro gástrico se observa en sólo 0.03% a 0.21% de todas las autopsias de rutina.2 En presencia de tuberculosis pulmonar la incidencia aumenta de 0.3% a 2.3%.3 En la mayor parte de los casos la tuberculosis gástrica está asociada a enfermedad pulmonar activa.4 Los factores protectores por los cuales el estómago es rara vez afectado por M. tuberculosis incluyen a la propiedad bactericida del ácido gástrico y la limitada cantidad de tejido linfoide en una mucosa gástrica intacta.5 Las vías de infección incluyen aquellas producidas por invasión directa (deglución de bacilos), invasión hematógena o extensión de una lesión tuberculosa adyacente.1,6
Las manifestaciones clínicas de la tuberculosis gástrica son variadas y debido a su rareza a menudo se confunden con otras afecciones del estómago. En la literatura se reportan presentaciones clínicas diversas como dispepsia,1 diarrea,4 sangrado del tubo digestivo alto,7 obstrucción del vaciamiento gástrico,8 fiebre de origen desconocido9 y presencia de una masa gástrica,10 entre otras.
En general, las lesiones primarias del estómago afectan la curvatura menor del antro o la región prepilórica. Los hallazgos endoscópicos incluyen engrosamiento de la pared gástrica, lesiones nodulares de la mucosa, estenosis del canal pilórico, masas subepiteliales y reducción de la distensibilidad del estómago. El diagnóstico diferencial de estas lesiones incluye adenocarcinoma gástrico, linfoma, enfermedad ulceropéptica, enfermedad de Crohn, sífilis y sarcoidosis.11
El diagnóstico de tuberculosis es sencillo cuando se cuenta con evidencia histológica y/o microbiológica del bacilo. Sin embargo, en ocasiones, a pesar de una extensa investigación, no es posible aislar o identificar al bacilo, lo que coloca al clínico en el dilema de realizar tratamiento antituberculoso empírico, sobre todo si se encuentra en un área endémica. A su vez, iniciar tratamiento con esteroides o inmunosupresores en caso de sospecha de enfermedad de Crohn o gastritis granulomatosa pone al paciente en riesgo de activación y diseminación de una tuberculosis latente o no diagnosticada.12 Con base en lo anterior, hace poco se describieron métodos indirectos para el diagnostico de tuberculosis. La determinación de interferón gamma (IFN-g) y de la desaminasa de deanosina en el líquido de ascitis es útil en el diagnóstico de la ascitis tuberculosa. En una publicación reciente se encontró una sensibilidad de 97% y una especificidad de 94% para cada una de estas pruebas, con un área bajo la curva (ABC) de 0.99 y un IC 95% de 0.95 a 1.00.13 Además, se han creado técnicas de cuantificación in vitro de la respuesta inmunitaria celular para el diagnóstico de la infección latente y activa por tuberculosis. Las dos técnicas disponibles en el mercado son el QuantiFERON-Tb-g (QFT) y el T-SPOT.TB (TSPOT). Estas pruebas identifican linfocitos productores de IFN-g en respuesta al reto in vitro con antígenos específicos de Mycobacterium tuberculosis.14 La sensibilidad y especificidad para QFT es de 78% y 98% y la de TSPOT de 90% y 87%, respectivamente.15 Aunque a la fecha no ha sido bien definido el papel de estas pruebas en el diagnóstico de tuberculosis, ambas pueden ser útiles en casos donde la demostración del bacilo es difícil.
Las guías de tratamiento de la tuberculosis sugieren un tratamiento de seis a nueve meses para la tuberculosis extrapulmonar con base en isoniacida, rifampicina, piracinamida y etambutol por dos meses, seguido de isoniacida y rifampicina por siete meses como tratamiento inicial, a menos de que sospeche o pruebe resistencia a los medicamentos de primera línea.12 En la localidad de los autores se sugiere el tratamiento con cuatro medicamentos de inicio debido a la alta resistencia antituberculosa imperante (32% monorresistencia y 18% multirresistencia).13
Como conclusión, se puede decir que la tuberculosis es un problema de salud importante en México y que las presentaciones clínicas poco habituales pueden confundir al clínico en la obtención de un diagnóstico correcto y comprometer así un tratamiento adecuado. Por lo tanto, es importante tener siempre en cuenta a la tuberculosis en el diagnóstico diferencial de pacientes con alteraciones de aspecto inflamatorio o neoplásico de la pared del tracto digestivo.
Correspondencia: Dr. Aldo Garza Galindo,
Facultad de Medicina y Hospital Universitario Dr. José E. González, UANL, Av. Hidalgo No 2532-208,
Obispado, CP 64060, Monterrey, NL, México; Teléfono. 01 8182 4287 15/8242 7890.
Correo electrónico:. aldoagarza@yahoo.com