Recientemente la nomenclatura para la enfermedad del hígado graso no alcohólico ha evolucionado significativamente. Originalmente conocida como NAFLD, la terminología se ha actualizado a enfermedad por hígado graso asociada a disfunción metabólica (MAFLD) y, más recientemente, a enfermedad esteatósica hepática asociada a disfunción metabólica (MASLD, por sus siglas en inglés), pasando a denominarse en español esteatosis hepática metabólica1. Esta evolución refleja un enfoque más amplio y correcto de acuerdo con el conocimiento de la fisiopatología de la enfermedad.
En este contexto hemos leído con gran interés las cartas al editor de Hagström et al.2, Song et al.3 y Ratziu et al.4. Estos autores argumentan que las diferencias entre NAFLD y MASLD son mínimas y, por lo tanto, sostienen que es razonable aplicar los hallazgos de investigaciones previas sobre NAFLD a la nueva definición de MASLD. Asimismo, proponen que no es necesario realizar nuevos estudios confirmatorios durante la transición de NAFLD a MASLD.
NAFLD se define como una acumulación de grasa en el hígado sin un consumo significativo de alcohol y sin causas secundarias evidentes, como hepatitis viral o el uso de medicamentos lipogénicos. Este diagnóstico se basa principalmente en la exclusión de otras causas5,6. En contraste, MAFLD se caracteriza por la presencia de esteatosis hepática acompañada de uno o más criterios, incluyendo sobrepeso, obesidad, diabetes tipo 2, o al menos 2 factores metabólicos adicionales, como dislipidemia o hipertensión, entre otros7. Este cambio en la terminología refleja la consideración de la esteatosis hepática como un componente del síndrome metabólico, pasando de un diagnóstico de exclusión a uno de inclusión.
MASLD, por su parte, requiere la presencia de esteatosis hepática y al menos un criterio cardiometabólico8,9. La principal modificación con respecto a MAFLD es la reducción en el número de criterios cardiometabólicos necesarios para el diagnóstico, permitiendo una identificación más temprana de los individuos afectados, además de reemplazar el término «graso» por «esteatósico», lo que podría contribuir a reducir el estigma asociado con la enfermedad.
Es relevante señalar que los individuos con NAFLD se distinguen de aquellos con MAFLD porque NAFLD describe una condición más general que no implica necesariamente trastornos metabólicos, mientras que MAFLD, por el contrario, requiere la presencia de esteatosis junto con factores metabólicos específicos, sin considerar otras causas secundarias de esteatosis. Además, debido al número de criterios metabólicos necesarios, no todos los individuos con MASLD cumplen con los criterios para ser diagnosticados como MAFLD, mientras que, por el contrario, al requerirse 2 criterios metabólicos para MAFLD, el 100% de individuos con consumo de alcohol dentro de rangos normales debería cumplir con los criterios de MASLD.
Investigaciones recientes han mostrado que hasta el 99% de los individuos con NAFLD cumplen también con los criterios para MASLD2, aunque esta relación aún no ha sido investigada en la población mexicana.
En 2020 nuestro grupo investigó la prevalencia de MAFLD en la población mexicana sin consumo de alcohol significativo, encontrando una prevalencia del 41.3% en una muestra representativa de 585 individuos10.
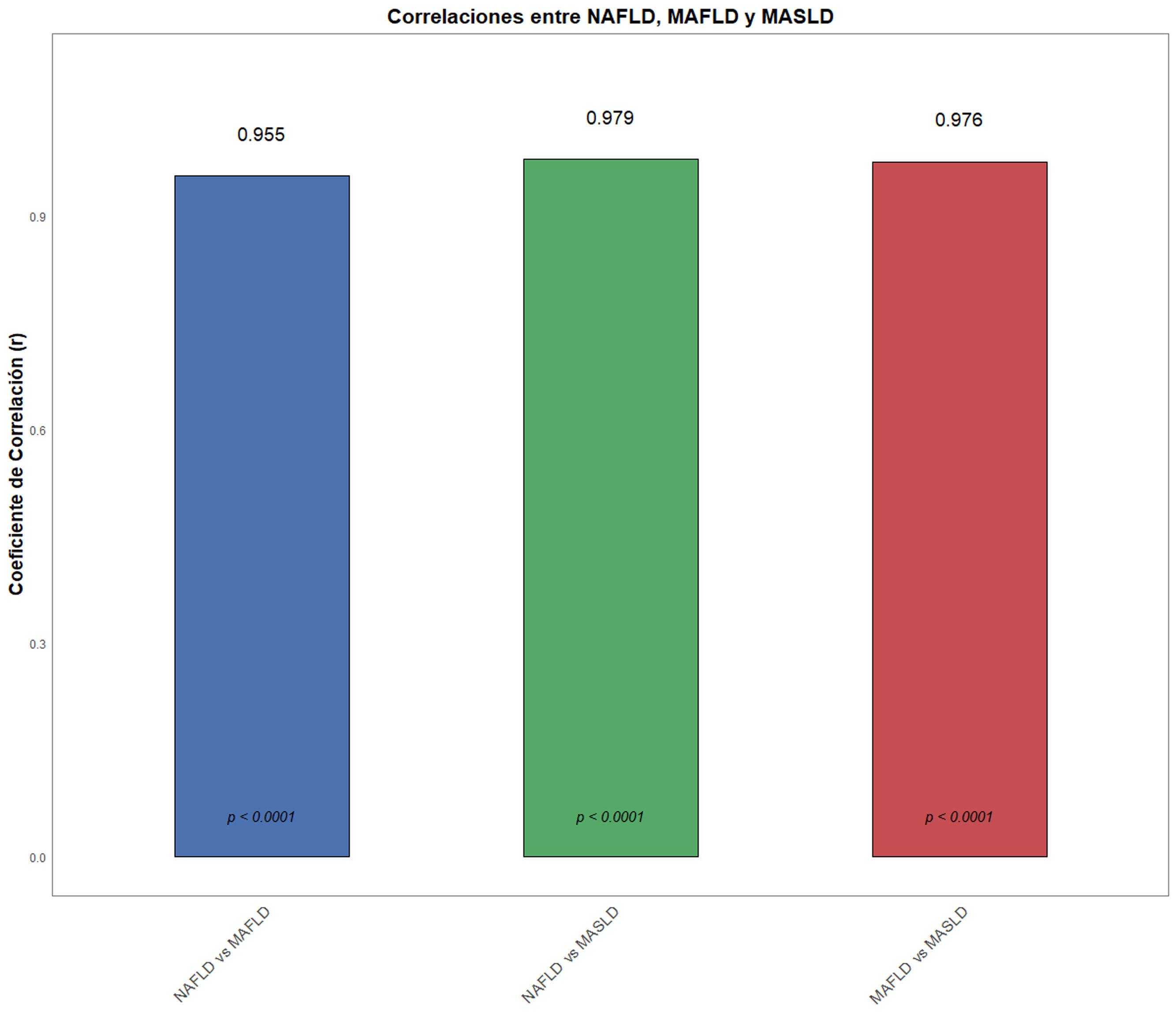
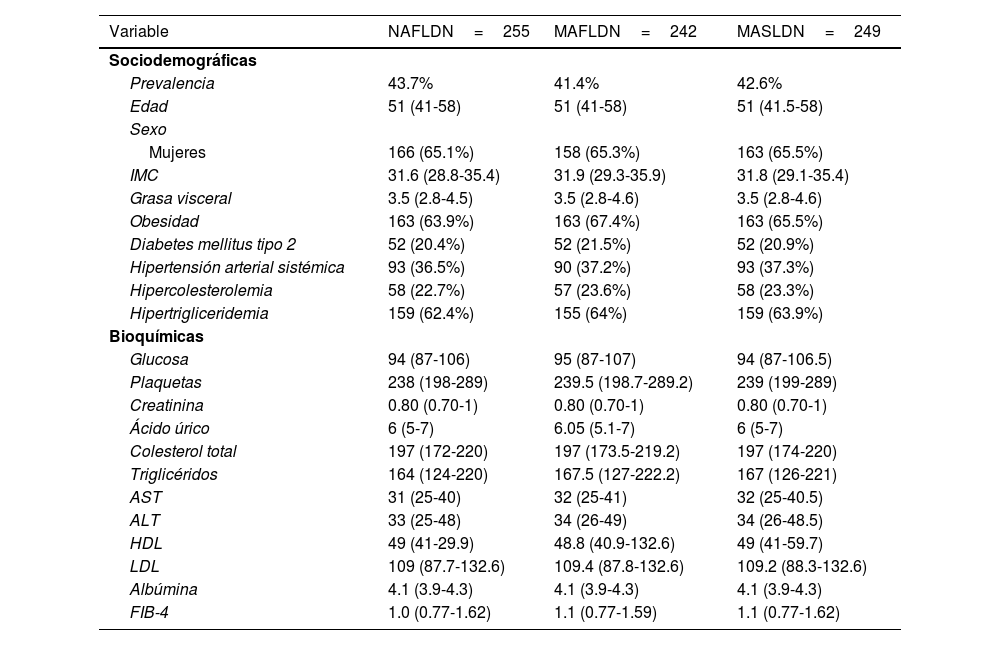
Realizamos un nuevo análisis, donde categorizamos y comparamos a los individuos de acuerdo con los criterios de NAFLD, MAFLD y MASLD. Los resultados indicaron que el 94.9% de los identificados como NAFLD (n=255) también cumplieron los criterios para MAFLD (n=242), y el 97.6% (n=249) para MASLD, mientras que el 100% de individuos clasificados como MAFLD cumplieron criterios para MASLD, sin diferencias sociodemográficas ni bioquímicas significativas entre estas nomenclaturas. La prevalencia de MASLD en nuestra población fue del 42.6%. La tabla 1 muestra la estadística descriptiva entre las 3 clasificaciones.
Correlaciones entre NAFLD, MAFLD y MASLD
| Variable | NAFLDN=255 | MAFLDN=242 | MASLDN=249 |
|---|---|---|---|
| Sociodemográficas | |||
| Prevalencia | 43.7% | 41.4% | 42.6% |
| Edad | 51 (41-58) | 51 (41-58) | 51 (41.5-58) |
| Sexo | |||
| Mujeres | 166 (65.1%) | 158 (65.3%) | 163 (65.5%) |
| IMC | 31.6 (28.8-35.4) | 31.9 (29.3-35.9) | 31.8 (29.1-35.4) |
| Grasa visceral | 3.5 (2.8-4.5) | 3.5 (2.8-4.6) | 3.5 (2.8-4.6) |
| Obesidad | 163 (63.9%) | 163 (67.4%) | 163 (65.5%) |
| Diabetes mellitus tipo 2 | 52 (20.4%) | 52 (21.5%) | 52 (20.9%) |
| Hipertensión arterial sistémica | 93 (36.5%) | 90 (37.2%) | 93 (37.3%) |
| Hipercolesterolemia | 58 (22.7%) | 57 (23.6%) | 58 (23.3%) |
| Hipertrigliceridemia | 159 (62.4%) | 155 (64%) | 159 (63.9%) |
| Bioquímicas | |||
| Glucosa | 94 (87-106) | 95 (87-107) | 94 (87-106.5) |
| Plaquetas | 238 (198-289) | 239.5 (198.7-289.2) | 239 (199-289) |
| Creatinina | 0.80 (0.70-1) | 0.80 (0.70-1) | 0.80 (0.70-1) |
| Ácido úrico | 6 (5-7) | 6.05 (5.1-7) | 6 (5-7) |
| Colesterol total | 197 (172-220) | 197 (173.5-219.2) | 197 (174-220) |
| Triglicéridos | 164 (124-220) | 167.5 (127-222.2) | 167 (126-221) |
| AST | 31 (25-40) | 32 (25-41) | 32 (25-40.5) |
| ALT | 33 (25-48) | 34 (26-49) | 34 (26-48.5) |
| HDL | 49 (41-29.9) | 48.8 (40.9-132.6) | 49 (41-59.7) |
| LDL | 109 (87.7-132.6) | 109.4 (87.8-132.6) | 109.2 (88.3-132.6) |
| Albúmina | 4.1 (3.9-4.3) | 4.1 (3.9-4.3) | 4.1 (3.9-4.3) |
| FIB-4 | 1.0 (0.77-1.62) | 1.1 (0.77-1.59) | 1.1 (0.77-1.62) |
Con respecto a las correlaciones observadas se identificaron fuertes correlaciones entre NAFLD y MAFLD (r=0.955, p<0.0001), NAFLD y MASLD (r=0.979, p<0.0001) y entre MAFLD y MASLD (r=0.970, p<0.0001), como se ilustra en la figura 1. Adicionalmente se observó una excelente concordancia entre NAFLD y MAFLD (índice kappa=0.954), NAFLD y MASLD (índice kappa=0.974) y entre MAFLD y MASLD (índice kappa=0.975).
Similitudes entre NAFLD, MAFLD y MASLD.
Se utilizó la prueba Rho de Spearman para las correlaciones.
MAFLD: enfermedad por hígado graso asociado a disfunción metabólica; MASLD: enfermedad hepática esteatósica asociada a disfunción metabólica, por sus siglas en inglés, denominada esteatosis hepática metabólica en español; NAFLD: enfermedad por hígado graso no alcohólico.
En conclusión, el 97.6% de los individuos con NAFLD cumplieron criterios de MASLD y todos los individuos clasificados como MAFLD cumplieron criterios para MASLD. Basados en estos datos, y al igual que en otras poblaciones, sugerimos que la información de los estudios previos en población mexicana sobre NAFLD y MAFLD pueden ser extrapolados a la nomenclatura de MASLD. Estos hallazgos podrían tener importantes implicaciones para el diagnóstico y manejo de estas enfermedades en contextos clínicos similares.
Declaración de contribución de autoría CRediTBAPP: conceptualización, investigación, y escritura del borrador original. RBR: revisión, edición, supervisión. MEIC: revisión y edición. SEMR: revisión y edición. JMRT: revisión, edición y supervisión. Todos los autores revisaron y/o edita-ron la versión final del manuscrito.
Declaración sobre el uso de la IA generativa y de las tecnologías asistidas por la IALos autores declaran que no se utilizó inteligencia artificial en ninguna etapa del proceso de redacción, investigación ni análisis de datos.
FinanciaciónNo se recibió patrocinio de ningún tipo para llevar a cabo este artículo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Disponibilidad de datosLos datos que respaldan los hallazgos de este estudio están disponibles a solicitud razonable del autor correspondiente, B.A. Priego-Parra.