El cáncer gástrico se diagnostica, en occidente, de forma tardía. La cirugía radical condiciona la supervivencia1, pero no siempre es posible la resección completa R0. Cuando el tumor se extiende más allá del estómago y afecta órganos vecinos, el páncreas está involucrado hasta en el 50% de los casos2 y no está clara la justificación de cirugía radical en términos de supervivencia. Añadir una pancreaticoduodenectomía a la gastrectomía, no es un procedimiento habitual ni aceptado como estándar para el tratamiento quirúrgico del cáncer gástrico avanzado. Sin embargo, existen excepciones que justifican su aplicación, como es el caso que presentamos a continuación.
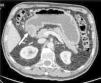
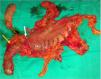
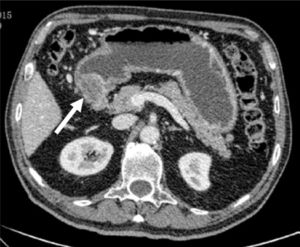
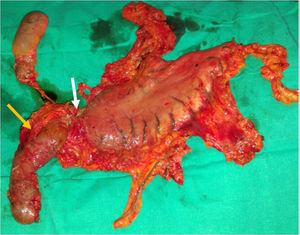
Varón de 76 años con dolor epigástrico y síndrome constitucional de 3 meses de evolución. Se realiza endoscopia digestiva alta que objetiva una gran úlcera antropilórica que no permite el paso del endoscopio. La biopsia muestra adenocarcinoma infiltrante. El estudio de extensión determina una neoplasia estenosante antropilórica, con adenopatías perigástricas y en ligamento gastrohepático, estadio II-B (T3N1M0) (fig. 1). Se decide quimio-radioterapia neoadyuvante con 9 ciclos de paclitaxel-carboplatino y 45Gy, 2 meses. La TC toracoabdominal de reestadiaje, objetiva respuesta parcial y se decide rescate quirúrgico. La laparoscopia exploradora muestra tumoración pétrea en pilórico, con adenopatías sospechosas de malignidad en ligamento hepatoduodenal. Se observa aparente infiltración de todo el espesor de la pared gástrica y extensión tumoral hacia el duodeno, superando la arteria gastroduodenal y llegando a la papila, sin poder precisar si se trataba de tumor o fibrosis residual tras la quimio-radioterapia. Tras lavado peritoneal diagnóstico negativo para células malignas, se convierte a cirugía abierta y se realiza gastrectomía total, pancreaticoduodenectomía cefálica, linfadenectomía y reconstrucción clásica tipo Whipple. La biopsia intraoperatoria confirmó márgenes quirúrgicos libres de enfermedad (fig. 2). La histología de la pieza quirúrgica mostró adenocarcinoma tubular residual de 3.5×3mm, grado histológico G1, con marcada respuesta al tratamiento neoadyuvante y 12 ganglios linfáticos sin evidencia de malignidad (ypT1b ypN0).
Actualmente, el paciente se encuentra asintomático y sin signos de recidiva, tras 3 años de seguimiento.
El cáncer gástrico es una de las principales causas de muerte por cáncer en el mundo. Su pronóstico es pobre, debido al diagnóstico tardío. El páncreas es el órgano más frecuentemente afectado, siendo considerado un factor independiente de mal pronóstico3. La resección oncológica completa de la enfermedad, es vital para obtener un resultado óptimo, pero una cirugía radical que implique el duodeno o páncreas conlleva una elevada morbimortalidad, y clásicamente se ha considerado que no conlleva una mayor supervivencia, por lo que no estaba indicada4. Estudios más recientes muestran que los avances quirúrgicos han disminuido la morbimortalidad y han logrado incrementos de supervivencia libre de enfermedad5–7. Nuestro caso, constituye un ejemplo de indicación y seguridad del procedimiento, logrando un claro beneficio de supervivencia y calidad de vida.
La valoración adecuada de la extensión tumoral, la situación basal del paciente y la posibilidad técnica de resección de la zona aparentemente afectada, son elementos indispensables para el éxito de este manejo agresivo. Roberts et al.8 en su revisión sobre la afectación pancreática en el cáncer gástrico, señalan que el sobrediagnóstico intraoperatorio ronda un tercio de pacientes con cáncer gástrico localmente avanzado condicionando sobretratamiento y morbimortalidad no despreciable, pero también señala la posibilidad de afectación microscópica que pase desapercibida. De ahí la importancia de la neoadyuvancia en la optimización de los resultados2. Ozer et al.9 proponen la ecoendoscopia en todos los pacientes con cáncer gástrico localmente avanzado, para aumentar la precisión diagnóstica. Aun así, atribuye la decisión final de resección a los hallazgos quirúrgicos. En nuestro caso la ecoendoscopia no permitió sobrepasar la estenosis y tampoco pudo distinguir entre tumor y fibrosis o reacción desmoplásica por la quimio-radioterapia, por lo que la decisión terapéutica definitiva se tomó intraoperatoriamente. La precisión de la estadificación inicial del cáncer gástrico ayuda a tomar la decisión terapéutica más correcta. Permite mejor selección de aquellos pacientes que se pueden beneficiar de una cirugía ampliada más allá de los límites habituales de la gastrectomía oncológica estándar y también puede evitar cirugías innecesarias de alta morbilidad.
La realización de una pancreaticoduodenectomía cefálica asociada a la gastrectomía oncológica por adenocarcinoma gástrico avanzado, constituye una opción factible y segura, en casos excepcionales, aunque no debe ser recomendada de rutina dada la morbilidad de la pancreaticoduodenectomía y la pobre sobrevida del cáncer gástrico que invade la segunda porción del duodeno. En el contexto de un manejo multidisciplinario, la excelente respuesta al tratamiento oncológico neoadyuvante y un equipo quirúrgico adecuadamente entrenado para abordarla con la mínima morbilidad, puede ofrecer beneficios de supervivencia y ser las claves del éxito de esta estrategia en pacientes seleccionados.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónLos autores no recibieron financiación para la realización de este trabajo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses para la realización de este trabajo.