Introducción
La desnutrición es el resultado de un requerimiento de proteínas, energía o ambas que no puede ser satisfecho y que progresa hasta la aparición de cambios funcionales y estructurales que están relacionados con la duración y gravedad de la restricción. Esta enfermedad provocada por la depleción de nutrientes es frecuente que se desarrolle o agrave durante la estancia hospitalaria. Sin importar el método utilizado para diagnosticar y estimar la gravedad de la desnutrición hospitalaria, la elevada prevalencia de la misma es determinada en gran medida por las mismas enfermedades que inducen la hospitalización. Esta desnutrición secundaria o asociada a enfermedades, frecuentemente se inicia antes de la hospitalización y suele agravarse durante la misma por su evolución, sus tratamientos u otras causas concurrentes.1
Desde hace varios años se han diseñado diferentes estrategias y métodos para evaluar nutricionalmente a los pacientes internados, logrando de este modo detectar la malnutrición y corregir la misma, lo cual lleva a la disminución de los factores negativos antes mencionados, mejorando así los estándares de calidad. Pese a todo, la malnutrición sigue siendo subestimada por el equipo de salud. La prevalencia varía según diferentes estudios entre 30 y 50%. En uno de ellos, el estado nutricional se deterioró en 75% de los pacientes malnutridos durante el ingreso.2,3 La mayoría de los estudios han sido efectuados en países desarrollados y muy pocos en países en vías de desarrollo. En Latinoamérica se efectuaron recientemente evaluaciones del estado nutricional en pacientes hospitalizados e Brasil, Chile y Argentina utilizando la Valoración Global Subjetiva (VGS).4-6
Por otro lado, el Índice de Masa Corporal (IMC) evalúa la relación entre el peso y la talla, y se ha demostrado que índices inferiores a 20 son indicativos de malnutrición y se asocian con un aumento significativo en la mortalidad en diferentes tipos de pacientes.7 El IMC es muy útil para evaluar la masa corporal relativa en niños y adultos de ambos sexos, no sólo para compararlo con los valores de referencia sino también para el seguimiento lineal en un mismo paciente.
El objetivo de este trabajo es comparar la VGS con el IMC como métodos para determinar el estado nutricional en pacientes varones internados en el Servicio de Medicina Interna.
Material y métodos
Se evaluaron todos los hombres mayores de 16 años que ingresaron al Servicio de Clínica Médica del Complejo Médico-Policial "Churruca-Visca" de Buenos Aires, Argentina del 1o. de julio al 1o. de diciembre del 2007. Se excluyeron a los pacientes que no pudieron trasladarse por ningún medio hasta una balanza, aquellos en quienes no pudo obtenerse una medición confiable, que no se encontraban acompañados por un adulto responsable para llenar la encuesta nutricional y quienes permanecieron internados por menos de 24 horas.
El método elegido de evaluación fue la VGS descrita por Detsky y validado ampliamente desde su creación.8 La VGS consiste en una combinación de: a) la historia alimentaria, cambios de peso, tipo de ingesta y síntomas digestivos, capacidad funcional y tipo de patología, y b) examen físico, donde se evalúa pérdida de grasa subcutánea, pérdida muscular y edema. La VGS permite clasificar a los pacientes en bien nutridos, moderadamente malnutridos y gravemente malnutridos. Cuando no se pudieron obtener datos directos del paciente, se recurrió al familiar con mejor conocimiento de la historia del mismo. La valoración se efectuó dentro de las 48 horas siguientes al ingreso, según la tabla en castellano de la Asociación Argentina de Nutrición Enteral y Parenteral (AANEP).9
La duración promedio de la encuesta fue de 11 minutos y se administró por los autores. Las enfermedades presentadas fueron clasificadas en grupos según los sistemas afectados o la condición médica prevalente al momento del ingreso, no tomándose en cuenta enfermedades previas o comorbilidades.
Además, en todos los pacientes se determinó el Índice de Masa Corporal (IMC), el peso al ingreso, los niveles de albúmina plasmática y la capacidad funcional.
El IMC se calculó mediante la fórmula: peso (kg) entre talla (m2). Para fines de este estudio los pacientes de dividieron según el IMC en desnutridos (IMC < 18), normales (IMC = 18.1-24.9), y con sobrepeso-obesidad (IMC > 25).
La capacidad funcional se evaluó mediante la escala correspondiente tomada de la Valoración Global Subjetiva Autogenerada por el Paciente (VGS-AP) en su versión en castellano de la Sociedad Española de Oncología Médica (SEOM).10,11 La capacidad se dividió en "normal sin limitaciones" (grupo 1), "actividades bastante normales, pero con esfuerzo" (grupo 2), "decaído y en la cama o sentado parte del día" (grupo 3), "capaz de realizar pequeñas actividades y la mayor parte del día en cama o sentado" (grupo 4), y "casi siempre en cama" (grupo 5).
De acuerdo con la definición de la OMS,12 la población estudiada se dividió en mayores de 60 años y menores de 60 años.
El análisis estadístico se efectuó con el paquete SPSS 16 (Statistical Package for Social Sciences Chicago, IL, USA). El mismo incluyó frecuencias de distribución de todas las variables. Para la comparación de variables ordinales y nominales utilizó el test de X2, estudio univariado y regresión logística para determinar el grado de asociación entre variables recolectadas (desnutrición por VGS como variable dependiente). Se calculó la razón de momios (RM) con los intervalos de confianza del 95% (IC 95%) cuando se consideró necesario. La significancia estadística fue definida como p < 0.05.
Resultados
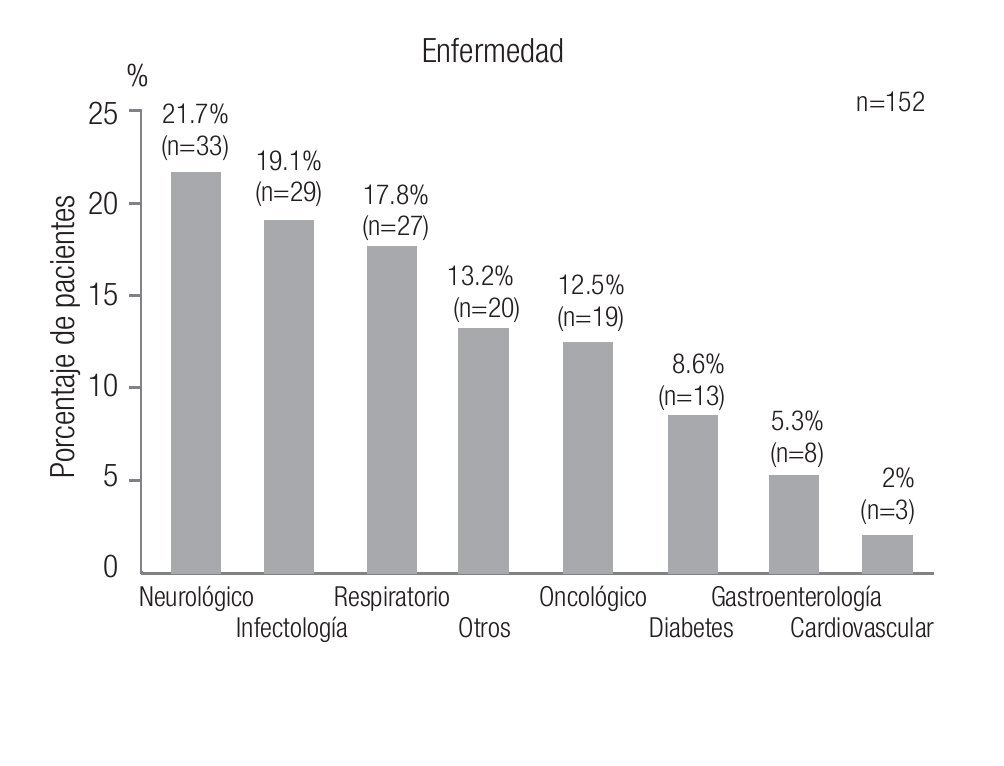
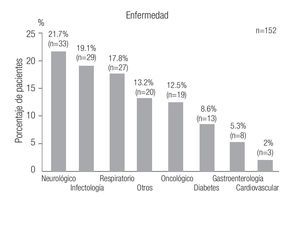
Se evaluaron 152 pacientes con edad promedio de 63.4 años (rango de 17 a 92 años). La distribución de enfermedades por grupo se muestra en la Figura 1.
Figura 1. Distribución de las enfermedades en la población estudiada.
De acuerdo con los resultados obtenidos al aplicar la VGS, 78 pacientes estaban bien nutridos (51.3%), mientras que 74 estaban malnutridos (48.7%). De ellos, 52 eran moderadamente malnutridos (34.2%) y 22 gravemente malnutridos (14.5%). Los valores promedio del peso y albúmina fueron de 86.7 kg y 3.71 g/L para el grupo normonutrido y de 75.8 kg y 3.11 g/L, respectivamente para el grupo malnutrido. La estancia promedio fue de 7.5 días para el grupo bien nutrido y 16.4 días para el malnutrido (p < 0.05).
De acuerdo con el IMC, 15 pacientes se clasificaron como desnutridos (9.9%), 47 como normales (30.9%) y 90 con sobrepeso-obesidad (59.2%).
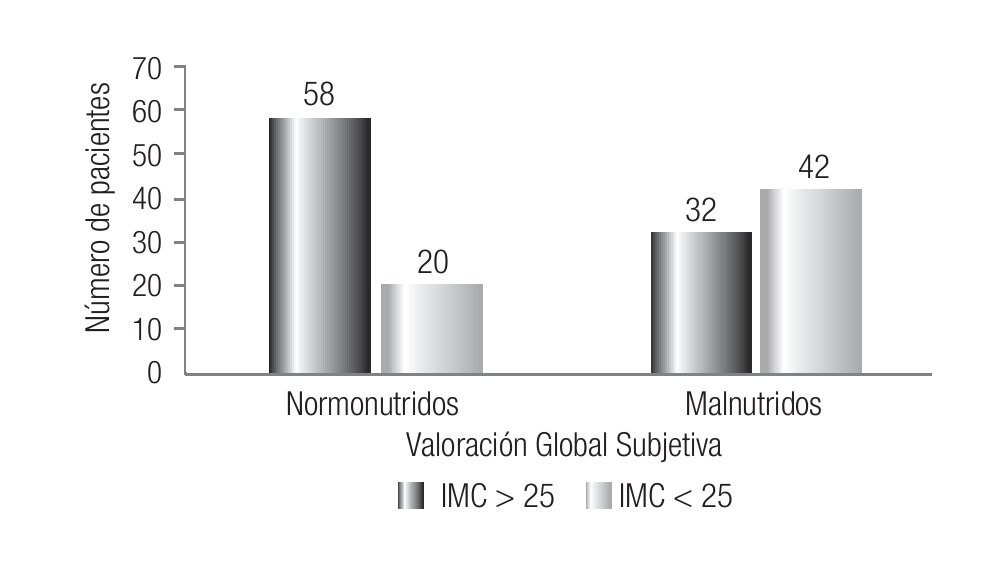
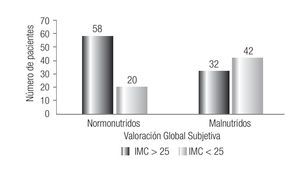
Entre los 15 pacientes desnutridos por IMC se encontraron 3 bien nutridos y 12 malnutridos por VGS. Entre los 47 pacientes normales por IMC se encontraron 17 bien nutridos y 30 malnutridos por VGS. Finalmente, entre los 90 pacientes con sobrepeso-obesidad por IMC se determinaron 58 bien nutridos y 32 malnutridos por VGS. La desnutrición por IMC se asoció en forma significativa a la malnutrición según la VGS (p = 0.01), pero no se encontró asociación entre la normalidad y el sobrepeso-obesidad por IMC y malnutrición por VGS (p = 0.12 y 0.14, respectivamente) (Figura 2).
Figura 2. Relación entre Valoración Global Subjetiva e Índice de Masa Corporal.
De acuerdo con la capacidad funcional, 53 pacientes se clasificaron en el grupo 1 (34.9%); 34 en el grupo 2 (22.4%); 20 en el grupo 3 (13.2%); 12 en el grupo 4 (7.9%) y 33 enfermos en el grupo 5 (21.7%). La malnutrición, según la VGS se asoció significativamente con el grado de capacidad funcional (p > 0.01).
El análisis univariado demostró una tendencia a la asociación entre malnutrición por VGS y bajos niveles de albúmina plasmática (p = 0.58), así como una correlación significativa entre malnutrición por VGS y edad mayor de 60 años, presencia de patología infecciosa y oncológica (p < 0.001). Los pacientes mayores de 60 años presentaron mayor riesgo de malnutrición (RM = 2.10, IC 95% = 1.43-2.58). Los pacientes con patología oncológica también presentaron mayor riesgo de malnutrición (RM = 2.28, IC 95% = 1.84-2.71) al igual que aquellos con enfermedades infecciosas (RM = 1.25, IC 95% = 0.92-1.49).
Del grupo total de pacientes estudiados, 6 fallecieron (3.9%); uno resultó moderadamente malnutrido (1.3%) y 4 gravemente malnutridos (2.6%) de acuerdo con la VGS.
Discusión
La prevalencia de la malnutrición hospitalaria encontrada en el presente trabajo es alta, acorde con los resultados informados en otras publicaciones similares. Un estudio previo efectuado en este servicio,13 demostró una prevalencia de 47.6% similar a otros efectuados en países desarrollados y a los respectivos de Latinoamérica y Argentina con valores de 37% en Chile, 48% en Brasil y 47.3% en Argentina.4-6
Múltiples factores contribuyen a la malnutrición, como los socioeconómicos, la edad avanzada, el tipo de patología y el tiempo de estancia hospitalaria.14,15
En el presente estudio se encontró una cifra de malnutrición de 48.7% según la utilización de parámetros de la VGS, la cual se encuentra en el rango descrito en la literatura. Sin embargo, esta cifra contrasta con 9.9% de desnutrición detectada empleando los criterios del IMC. Este hallazgo confirma lo descrito en la literatura acerca de las deficiencias que tienen las medidas antropométricas para valorar el estado nutricional de los pacientes, particularmente el IMC.
La utilización de la VGS permite distinguir entre pacientes bien nutridos y malnutridos, con adecuada certeza de la fidelidad del resultado y sin necesidad de recurrir a medidas antropométricas o de laboratorio como el recuento linfocitario y la medición de albúmina.16-19
Si consideramos a la VGS como la prueba patrón, el IMC no parece ser un indicador sensible para detectar desnutrición según lo demostrado en este trabajo. Tampoco resultó de utilidad el nivel de albúmina en sangre como prueba aislada, incluso la Organización Mundial de la Salud considera al IMC como un método útil.
Según algunos autores, hasta 30% de los controles sanos deberían considerarse desnutridos si se utilizan tablas como las de Jeliffe y Frisancho.20,21 Existen procedimientos que combinan diferentes variables incluyendo las antropométricas y las bioquímicas, que sirven como filtro en la evaluación de los enfermos, pero hasta ahora no se consideran útiles para su empleo en la práctica diaria por su baja relación efectividad-costo.22 Sin embargo, se ha establecido que si las pruebas se utilizan de manera combinada, se incrementa la sensibilidad de la medición tal como se observa en el resto de las medidas utilizadas. Muchos estudios de valoración recientes (Malnutrition Screening Tool, Nutrition Screening Tools, Nutritional Risk Index, etc.) combinan la VGS, considerada en general como el "patrón de oro", con algún parámetro antropométrico (IMC, medición del pliegue tricipital, etc.).23-28 Si se utiliza el IMC como único criterio sólo se consigue un subregistro del verdadero estado nutricional.27 De todos modos, ninguno de los estudios combinados se ha convertido en un instrumento válido para el cribado sistemático de parámetros significativos de desnutrición que sea aplicable a la totalidad de los pacientes ingresados.29,30
El presente trabajo tiene algunos defectos metodológicos como el sesgo de haber sido efectuado sobre una población masculina, con un limitado número de pacientes, el no haber sido extendida a otros servicios de internación y no contar con un grupo control como podrían haber sido los pacientes no internados. Aun así, nuestros resultados son útiles, ya que coinciden con la alta incidencia de desnutrición informada en pacientes hospitalizados en Argentina, semejante a las descritas en otros trabajos. Resulta necesaria una valoración adecuada del estado nutricional al ingreso del paciente a los servicios de hospitalización para definir e identificar aquella población de riesgo e iniciar un programa de salud nutricional.31
Los métodos de tamizaje que se utilicen deben ser evaluados a nivel de validez predictiva, validez de contenido y variación interobservador, los cuales deben poseer facilidad de aplicación, de comprensión y la aceptabilidad por paciente y profesionales sanitarios.
Concluimos que la prevalencia de malnutrición detectada empleando la VGS es alta (48.7%) y contrasta con la baja prevalencia de desnutrición de acuerdo con el IMC (9.9%). El IMC parece no ser útil para la determinación de la desnutrición hospitalaria al compararse con la VGS.
Correspondencia:
Dr. Fernando G. Baccaro. Complejo Médico-Policial "Churruca-Visca". Buenos Aires, Argentina.
Correo electrónico:fbaccaro@2vias.com.ar
Fecha de recibido: 5 enero 2008
Fecha aprobado: 19 marzo 2009