¿ Introducción
Los grupos de riesgo para infección crónica por el virus de hepatitis B (VHB) y de hepatitis C (VHC) han sido bien definidos a nivel mundial. La prevalencia de positividad para marcadores de estas enfermedades varía de acuerdo a los factores de riesgo presentes en la población estudiada. De acuerdo al Centro de Control y Prevención de Enfermedades de los Estados Unidos (CDC, por sus siglas en inglés) México es considerado un país de baja prevalencia para hepatitis B, definido como una prevalencia del Antígeno de superficie de hepatitis B (AgsHB) menor a 2% en la población general.1 En relación con la hepatitis C, puede variar enormemente de acuerdo a la población evaluada, desde 0% a 2% en donadores de sangre voluntarios asintomáticos,2 hasta 96% en adictos a drogas endovenosas,3 aunque determinaciones representativas en población abierta arrojan una prevalencia nacional de positividad para el Anti-VHC en 1.4%.4
Tradicionalmente, el personal de salud se ha considerado como un grupo de alto riesgo, debido a la exposición potencial (directa o indirecta) con sangre o secreciones contaminadas de pacientes infectados. Los estudios realizados al personal de salud han dado como resultado cifras que sugieren que la prevalencia en esta población es similar o incluso puede ser menor que la observada en la población general.2,5 La información sobre esta población particular es limitada en México.
El objetivo del presente estudio fue determinar la presencia de positividad para marcadores de hepatitis B (Ags-HB) y hepatitis C (Anti-VHC) en personal que labora en diversas áreas de la salud del Instituto de Seguridad Social del Estado de México y Municipios (ISSEMYM) y correlacionar los hallazgos positivos con la presencia de viremia.
¿ Métodos
Se incluyeron trabajadores de la salud adscritos a una de cinco clínicas y hospitales del ISSEMYM (tres hospitales con servicio de quirófanos y urgencias, una clínica de consulta externa y una clínica de odontología) que desconocieran su status serológico, que de manera voluntaria accedieran contestar un cuestionario sobre factores de riesgo y a la toma de una muestra de sangre para determinación de AgsHB y anti-VHC. Se realizaron pláticas de sensibilización en el marco de las sesiones generales de los respectivos centros hospitalarios. El cuestionario fue anónimo e incluyó edad, género, sitio de adscripción, profesión, área de trabajo, número de identificación y teléfono de contacto. En relación con los antecedentes se interrogó sobre transfusiones y su fecha, historia de cirugías, uso de drogas endovenosas, realización de tatuajes o perforaciones corporales, familiares intradomiciliarios y/o parejas infectadas, más de cuatro parejas sexuales, historia de vacunación contra hepatitis B y número de dosis recibidas, accidentes laborales y finalmente se dio la opción abierta para referir factores adicionales que se considerasen de importancia. La determinación del AgsHB fue realizada mediante inmunoensayo enzimático (EIA) en suero con un equipo automatizado (Abbott AxSYM HBsAg [V2]). La determinación de anti-VHC también fue realizada mediante EIA en equipo automatizado en suero (Abbot AxSYM HCV versión 3.0). En ambos casos, las muestras con un valor S/CO superior a 1.00 fueron consideradas reactivas. En caso de reactividad para el AgsHB se realizó un perfil serológico completo que incluyó AgsHB, AntisHB, AgeHB, AntieHB y AnticoreHBIgM (Abott) además de DNA-VHB cualitativo mediante RT-PCR (Speciality Diagnostics, San Juan Capistrano, CA) con límite inferior de detección de 100 UI/mL mediante nueva muestra. En presencia de reactividad para el anti-VHC se realizó RNA-VHC cualitativo mediante RT-PCR (Speciality Diagnostics, San Juan Capistrano, CA) con límite inferior de detección de 50 UI/mL mediante nueva muestra. Los resultados obtenidos se expresan en medidas de tendencia central con porcentajes, frecuencias y rangos.
¿ Resultados
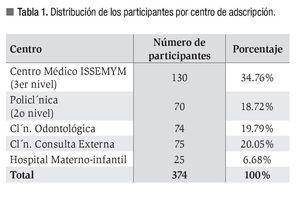
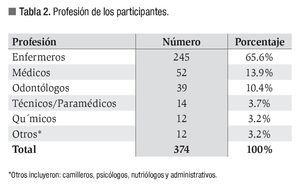
Trescientos setenta y cuatro trabajadores de la salud accedieron a participar en el estudio: 307 mujeres (82.1%) y 67 hombres (17.9%). La edad promedio fue de 35.5 años (rango: 18 a 71 años). Doscientos veinticinco (60%) estaban adscritos a los hospitales con actividad quirúrgica y de urgencias y 245 (65.5%) era personal de enfermería. La adscripción de los participantes se muestra en la Tabla 1 y la distribución por profesión en la Tabla 2. Los factores de riesgo informados por el grupo fue en orden descendente: historia de cirugía (n = 220, 58.8%), historia de accidente laboral (n = 58, 15.5%), transfusiones previas a 1992 (n = 25, 6.7%), más de cuatro parejas sexuales en 16 (4.2%); realización de algún tatuaje en nueve individuos (2.4%), uso de drogas endovenosas en tres individuos (0.8%), contactos intradomiciliarios con pacientes con cirrosis en dos (0.6%).
En relación a la aplicación de la vacuna contra hepatitis B, 155 (41.4%) nunca habían recibido vacunación y 219 (58.6%) informaron haber sido vacunados; de estos, 108 (28.8%) recibieron una dosis y 111(29.7%) al menos dos dosis de vacuna contra hepatitis B.
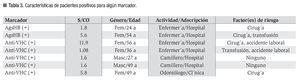
Siete muestras fueron reactivas para alguno de los marcadores (1.8%): dos (0.5%) fueron reactivas para el AgsHB y cinco (1.3%) al anti-VHC. Las características de los individuos con pruebas reactivas, así como el valor de corte (S/CO) de cada muestra, se expresan en la Tabla 3. El PCR-DNA del VHB cualitativo fue negativo en ambos casos, la serología completa fue negativa en una participante (sin vacunación previa) y en la otra con evidencia de seroconversión por vacuna (AntisHB positivo únicamente). En el caso de los pacientes con reactividad al anti-VHC, ninguna de las muestras fue positiva para el PCR-RNA del VHC.
¿ Discusión
El presente estudio demuestra que la positividad de los marcadores serológicos de VHB y VHC encontrada en este grupo de trabajadores de la salud es similar a la prevalencia estimada en la población general en nuestro país. En nuestra investigación no se encontró ningún caso de infección activa determinada mediante viremia.
La prevalencia de la infección por virus de la hepatitis B y C en México se estima en 1.4% para ambos marcadores. En un estudio epidemiológico realizado en población abierta con el objetivo de determinar la prevalencia del Anti-HBc en seis países de América Latina (Argentina, Brasil, Chile, República Dominicana, México y Venezuela), en México fue de 1.4% en una población de 5262 individuos investigados procedentes de varios estados del país y fue la más baja, sólo después de Chile (0.6%).6 En relación con la hepatitis C, los resultados de dos revisiones sistemáticas publicadas recientemente,2,7 con base en la información disponible en la literatura, realizada tanto en población abierta, donadores sanos e individuos de alto riesgo en México, determinaron una prevalencia de 0% a 2% global, aunque llama la atención que más de la mitad de la población incluida en los estudios analizados en ambas publicaciones describieron prevalencias menores a 1%.
Tradicionalmente, el personal de salud ha sido considerado como de alto riesgo de infección por VHB y VHC por ser personal expuesto a material potencialmente contaminado. Estudios de prevalencia de hepatitis B realizados en personal médico durante la década de los noventas en Norteamérica, demostraron infección activa o previa en 22%, tres a cinco veces más que en la población general de ese país.8 Con la recomendación de la vacunación a esta población, la implementación de las políticas de seguridad ocupacional y las guías oficiales para el manejo de exposiciones ocupacionales, esta seroprevalencia ha disminuido en cinco veces su cifra inicial.9 En cuanto a la seroprevalencia de hepatitis C en trabajadores de la salud en Norteamérica se calcula entre 0.5% a 2%, cifra similar a la reportada en la población general de ese país.10
En México, Kershenobich y colaboradores11 en el mayor estudio multicéntrico realizado en la década de los noventas para determinar la presencia de hepatitis B en 935 trabajadores de la salud documentaron una prevalencia del AgsHB en 1.2%. Villasis y colaboradores12 realizaron un estudio de prevalencia en 89 residentes en entrenamiento encontrando evidencia de tres individuos con anti-HBc positivo y ningún caso de AgsHB presente en suero. Méndez-Sánchez y colaboradores5 realizaron un estudio sero-epidemiológico en 376 enfermeras en el que no encontraron casos de infección activa por VHB. Estos resultados sugieren una baja prevalencia de hepatitis B en este grupo y concuerda con nuestros resultados. Un estudio realizado a nivel nacional en bancos de sangre con 94 806 adultos donadores sanos, se observó una tendencia al descenso para el AgsHB en el lapso comprendido entre 1999 y 2005.13 Existen algunas posibles explicaciones para estos resultados. En relación con la hepatitis B, estos hallazgos pudiesen ser explicados por un programa de vacunación voluntaria, gratuita y de frecuencia semestral a la población estudiada. En nuestro estudio, cerca de 60% había recibido al menos una dosis de vacuna. A partir de 1998, con base en las recomendaciones de la Organización Mundial de la Salud (OMS), la inmunización contra el VHB fue incluida en el programa nacional vacunación universal en infantes. Se espera que esta medida permita reducir la prevalencia aún más ya que de acuerdo a información publicada por la misma OMS en 2005, la cobertura de vacunación en nuestro país es mayor a > 80% de la población referida.14
En relación con la hepatitis C, una revisión sistemática de la prevalencia anti-VHC en México2 realizó un subanálisis de seis estudios que incluyeron a 1227 trabajadores de la salud, realizados a lo largo de las dos últimas décadas y documentando 17 individuos con anti-VHC positivo, lo que corresponde a una prevalencia de 1.38% en este grupo. De acuerdo a información proporcionada por la base de datos del sistema nacional de vigilancia a trabajadores de la salud en los Estados Unidos (National Surveillance System for Health-care Workers, NaSH por sus siglas en inglés)10 en personal de salud, 82% de exposiciones a sangre o sus derivados en este personal fueron secundarios a lesiones por objetos punzocortantes, y que éstos, son los que confieren el mayor riesgo para la adquisición de enfermedades transmitidas vía percutánea (HIV, VHB, VHC) y particularmente, los accidentes con agujas huecas incrementan importantemente el riesgo. Estos eventos suceden predominantemente en cuartos de hospital y quirófanos y los principales afectados son enfermeras (41%) y médicos (30%). Del personal médico, los cirujanos y obstetras son un subgrupo particularmente vulnerable. Un estudio prospectivo realizado en la década de los noventas y relacionado con la epidemia de la infección por HIV, se documentó que más de la mitad de estos accidentes eran prevenibles,15 lo que dio lugar a la aprobación del acta de seguridad y prevención de accidentes con objetos punzocortantes (Needlestick Safety and Prevention Act) en 2000 por parte del gobierno de los Estados Unidos.10 Este documento especifica las estrategias para disminuir el contacto con material potencialmente contaminado y las estrategias a seguir en caso de exposición al mismo, entre las que se incluyen: prevención primaria, vacunación, precauciones estándar (o precauciones universales), cultura de seguridad en el área de trabajo, medidas específicas post-exposición y vigilancia.
Nuestro trabajo tiene algunos defectos inherentes a su diseño que debemos considerar. La invitación para realizar pruebas serológicas al personal de salud fue abierta y voluntaria, lo que puede implicar un sesgo de selección. Nosotros no estudiamos en forma paralela la prevalencia de serología positiva en grupo control (de bajo riesgo para la infección) al mismo tiempo y mediante la aplicación de las mismas pruebas, por lo que solo podemos comparar nuestros resultados con prevalencias previamente publicadas. El CDC ha informado que las pruebas serológicas puede sobreestimar la prevalencia real en sujetos de bajo riesgo.16 Las pruebas disponibles anti-VHC mediante EIA de 2ª y 3ª generación cuentan con una alta especificidad (> 99%) pero pueden generar resultados falsos positivos en población de bajo riesgo hasta en 35% de los casos (rango 15% - 62%). Este grupo de población puede requerir de una prueba confirmatoria. El CDC sugiere un punto de corte mayor o igual a 3.8 para considerarlos como verdaderamente positivos, y emitió la recomendación de incluir en el reporte oficial el S/CO obtenido. Otros autores han sugerido puntos de corte de 4.5 y hasta 2917,18 para correlacionar con infección presente determinada como viremia mediante estudios de biología molecular. Sin embargo, independientemente del punto de corte más adecuado, ninguno los cinco pacientes de nuestra serie con reactividad del anticuerpo para el VHC, tuvo viremia detectable mediante técnicas sensibles. Tampoco se detectó viremia en el caso de aquellos sero-positivos para VHB.
En cuanto a la serología realizada para la detección de VHB, no incluimos la determinación del anti-HBc, cuya positividad aislada puede traducir fase de ventana de la enfermedad aguda o niveles bajos de Ags-VHB circulantes en suero en presencia de enfermedad, lo que sugiere infección crónica comúnmente denominada "oculta". Presenta mayor relevancia en casos de positividad para el VIH, coinfección con VHC y en usuarios de drogas endovenosas.
En conclusión, los resultados del presente trabajo pueden ser considerados como una evidencia indirecta del éxito de medidas preventivas como la vacunación y la implementación de medidas universales de protección contra productos biológicos potencialmente infectantes, y, por otro lado, evidencia de una disminución en la prevalencia de estas enfermedades en el grupo estudiado, ya que a pesar de ser personal considerado de alto riesgo, no encontramos en el grupo estudiado ningún caso de infección viral activa secundaria el VHB o al VHC.
Correspondencia: Dra. María Sarai González Huezo.
Avenida Baja Velocidad 284, Col. San Jerónimo Chicahualco. CP 52140, Metepec, Estado de
México.
Teléfono: 01 722 275 63 00 extensión 2003, 2061 y 2129; Fax: 01 722 2756350.
Correo electrónico: saraigh69@yahoo.com
Recibido el 17 de mayo de 2010;
aceptado el 16 de junio de 2010.