La pancreatitis crónica es un síndrome fibroinflamatorio patológico del páncreas. El tratamiento incluye manejo médico e intervenciones endoscópicas o quirúrgicas. Nuestro objetivo fue conocer la evolución entre los pacientes con pancreatitis crónica tratados mediante cirugía y aquellos tratados por endoscopia de manera inicial.
Material y métodosEstudio observacional, retrospectivo, analítico y longitudinal, incluyendo a los pacientes con diagnóstico de pancreatitis crónica atendidos en el Hospital de Especialidades del Centro Médico Nacional Siglo XXI del 2015 al 2021.
ResultadosSe incluyó a 22 pacientes, 12 en el grupo endoscópico y 10 para el grupo quirúrgico. El promedio de intervenciones realizadas fue de 3 para el grupo endoscópico y de 1.1 para el grupo quirúrgico (p=0.001). En la remisión del dolor (parcial o total), se encontró significación estadística a favor del manejo quirúrgico (p=0.035). De los 12 pacientes que de manera inicial fueron tratados con manejo endoscópico, 7 (58.3%) eventualmente requirieron cirugía durante el seguimiento. No se encontraron diferencias estadísticamente significativas en cuanto uso de opioides y pancreatina, reingresos, pérdida de peso, esteatorrea, diabetes de reciente diagnóstico o mortalidad durante el seguimiento.
ConclusiónLa principal indicación para tratamiento invasivo ya sea endoscópico o quirúrgico en los pacientes con pancreatitis crónica es el dolor. Poco más de la mitad de los pacientes que fueron manejados endoscópicamente de manera inicial requirieron cirugía durante el seguimiento. La decisión de que manejo ofrecer debe de tomarse de manera multidisciplinaria e individualizarse para cada paciente.
Chronic pancreatitis is a pathologic fibroinflammatory syndrome of the pancreas. Treatment includes medical management and endoscopic and/or surgical interventions. Our aim was to describe progression in patients with chronic pancreatitis whose initial management was either endoscopic or surgical.
Material and methodsA retrospective, analytic, observational, and longitudinal study was conducted that included patients diagnosed with chronic pancreatitis treated at the Hospital de Especialidades of the Centro Médico Nacional Siglo XXI from 2015 to 2021.
ResultsTwenty-two patients were included in the study; 12 underwent endoscopy and 10 underwent surgery. The mean number of interventions performed was 3 in the endoscopic management group and 1.1 in the surgical management group (p=0.001). Regarding pain remission (partial or total), results were statistically significant in favor of surgical management (p=0.035). Of the 12 patients that initially underwent endoscopy, 7 (58.3%) eventually required surgery during follow-up. There were no statistically significant differences with respect to opioid and pancreatin use, readmissions, weight loss, steatorrhea, newly diagnosed diabetes, or deaths during follow-up.
ConclusionPain is the main indication for invasive treatment, whether endoscopic or surgical, in patients with chronic pancreatitis. Slightly more than half of the patients that were initially managed endoscopically required surgery during follow-up. Management decisions should be multidisciplinary and individualized for each patient.
La pancreatitis crónica es un síndrome fibroinflamatorio patológico del páncreas en individuos con factores de riesgo genéticos, ambientales o de otro tipo que desarrollan respuestas patológicas persistentes a la lesión parenquimatosa o al estrés1,2. Se estima una incidencia de 4a 14por cada 100,000 personas por año. El abuso en el consumo de alcohol (> 5 bebidas/ día) es el factor de riesgo más importante para su desarrollo (OR 3.1; IC del 95%, 1.87-5.14) y está presente en 70% de los casos en adultos2,3.
Las manifestaciones más frecuentes son dolor abdominal, el cual está presente en más del 80% de los pacientes, y la esteatorrea. Cuando se pierde aproximadamente el 90% de la función pancreática, los pacientes desarrollan signos de disfunción exocrina, como esteatorrea, malabsorción y deficiencias de vitaminas liposolubles; de la misma manera, debido al desarrollo de fibrosis extensa, los pacientes también pueden desarrollar disfunción endocrina, presentándose diabetes pancreatógena. La pérdida de peso y la desnutrición se encuentran con frecuencia como resultado de la malabsorción de grasas y la anorexia relacionada con los cuadros de dolor2-4.
En ausencia de terapias médicas que modifiquen la enfermedad, el tratamiento consiste principalmente en la detección y manejo de las complicaciones relacionadas con la enfermedad. Existen enfoques médicos, endoscópicos o quirúrgicos. Los pacientes con obstrucción anatómica significativa son candidatos para terapia endoscópica o quirúrgica. Por lo general, se recomienda terapia médica para pacientes sin obstrucción del conducto pancreático o para aquellos con un dolor de menor intensidad5. Alrededor del 30 al 60% de los pacientes que tienen dolor no controlado con tratamiento médico requerirán procedimientos invasivos, como la intervención endoscópica o quirúrgica6.
Determinar cuál es primero, ya sea quirúrgico o endoscópico, es un tema de debate continuo7 y en la actualidad no existe evidencia de alta calidad con respecto a los procedimientos invasivos1; sin embargo, casi la mitad de los pacientes con pancreatitis crónica eventualmente requerirán algún tipo de intervención quirúrgica para tratar el dolor crónico no resuelto con métodos menos invasivos6,8.
La endoscopia, la resección quirúrgica y los procedimientos de drenaje o la combinación de ellos pueden usarse para tratar el dolor cuando las terapias médicas no tienen éxito. Estos procedimientos alivian la obstrucción del conducto pancreático por cálculos, estenosis o ambos en un esfuerzo por reducir la hipertensión intraductal y, por lo tanto, el dolor. Los procedimientos quirúrgicos utilizados incluyen resección parcial (p. ej., procedimiento de Whipple, pancreatectomía distal), drenaje (p. ej., procedimiento de Puestow) y procedimientos combinados de resección parcial y drenaje (p. ej., Frey, Berne y Beger)4 (fig. 1).
Los procedimientos endoscópicos incluyen intervenciones guiadas por pancreatografía retrograda endoscópica (CPRE) como esfinterotomía pancreática, colocación de prótesis, dilatación de estenosis, extracción de litos, litotricia y procedimientos guiados por ultrasonido endoscópico (USE), como intervención del conducto pancreático y bloqueo del nervio celíaco6 (figs. 2 y 3).
Nuestro objetivo fue conocer la evolución, entre los pacientes con pancreatitis crónica tratados mediante cirugía y aquellos tratados por endoscopia de manera inicial.
Material y métodosEstudio observacional, retrospectivo, analítico y longitudinal. Se incluyó a pacientes con diagnóstico de pancreatitis crónica de los servicios de Gastrocirugía y Gastroenterología tratados mediante abordaje quirúrgico o endoscópico en el Hospital de Especialidades Dr. Bernardo Sepúlveda Gutiérrez, del Centro Médico Nacional Siglo XXI, del Instituto Mexicano del Seguro Social, en el periodo del 1 de enero del 2015 al 31 de diciembre del 2021. Fueron excluidos los pacientes con diagnóstico de pancreatitis crónica en quienes el estudio anatomopatológico demostró malignidad, así como los pacientes con pérdida del expediente clínico o del seguimiento en la unidad. Se registraron la etiología de la pancreatitis crónica, el tratamiento inicial (endoscópico o quirúrgico), incluyendo el procedimiento realizado, las reintervenciones, y las complicaciones, así como la mortalidad. Para la comparación de resultados se registró la remisión del dolor (parcial o total), la necesidad de opioides para el manejo del dolor, la necesidad de pancreatina para manejo de la insuficiencia pancreática exocrina y el desarrollo de diabetes mellitus durante el seguimiento. Todos los datos se obtuvieron del expediente clínico de los pacientes. Se realizó muestreo secuencial no probabilístico, incluyendo a todos los pacientes atendidos en el período del estudio. Se realizó verificación con lista de comprobación STROBE.
Análisis estadísticoSe realizó análisis estadístico descriptivo e inferencial. Para las variables demográficas se obtuvo medidas de tendencia central y dispersión, y para las variables posoperatorias se realizó comparación entre grupos con pruebas paramétricas y no paramétricas con IBM SPSS Statistics 29.0.
Consideraciones éticasEsta investigación cumple con la normativa vigente en investigación bioética y para su realización se obtuvo la autorización de los Comités de Ética e Investigación en salud del Hospital de Especialidades Dr. Bernardo Sepúlveda Gutiérrez del Centro Médico Nacional Siglo XXI, IMSS de la institución (CLIS 3601). El consentimiento informado no se solicitó para la publicación de este estudio porque en el presente artículo no se publican datos personales que permita identificar a los pacientes.
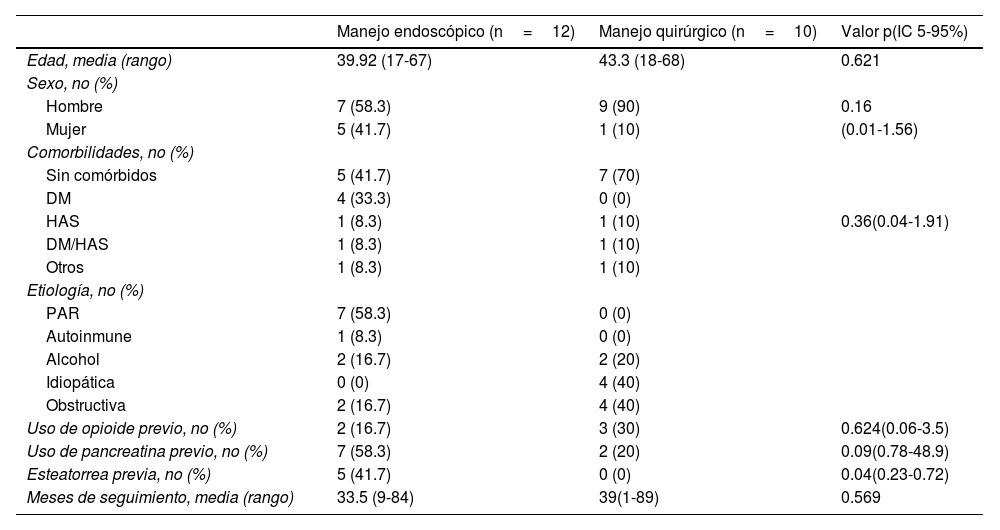
ResultadosFueron incluidos 22 pacientes, 12 (7 hombres y 5 mujeres) que recibieron tratamiento endoscópico inicial y 10 (9 hombres y 1 mujer), tratamiento quirúrgico. El promedio de edad para los pacientes de manejo endoscópico de 39.9 años (rango 17-67) y para los de manejo quirúrgico de 43.3 años (rango 18-68). Respecto a las comorbilidades, del grupo de manejo endoscópico 5 pacientes no tenían ninguna enfermedad asociada, 4 tenían diagnóstico de diabetes mellitus, uno hipertensión arterial, uno ambas enfermedades antes mencionadas y una paciente contaba con síndrome de ovario poliquístico. Del grupo quirúrgico, 7 pacientes no tenían alguna enfermedad asociada, uno tenía diagnóstico de hipertensión arterial, uno diabetes mellitus e hipertensión arterial y uno antecedente de linfoma.
La etiología de la pancreatitis crónica en el grupo de manejo endoscópico fue en 7 (58%) pacientes pancreatitis aguda recurrente, en 2 (17%) abuso de alcohol, en 2 (17%) origen obstructivo y en uno (8%) autoinmune. En el grupo de manejo quirúrgico la causa fue obstructiva en 4 (40%) pacientes, idiopática en 4 (40%) pacientes y por consumo de alcohol en 2 (20%) pacientes.
Como parte del manejo médico de la enfermedad pancreática, del grupo endoscópico 2 (17%) pacientes recibían opioides y 7 (58%) pancreatina. Mientras que en el grupo quirúrgico 3 (30%) pacientes recibían opioides y 2 (20%) pancreatina (tabla 1).
Características demográficas
| Manejo endoscópico (n=12) | Manejo quirúrgico (n=10) | Valor p(IC 5-95%) | |
|---|---|---|---|
| Edad, media (rango) | 39.92 (17-67) | 43.3 (18-68) | 0.621 |
| Sexo, no (%) | |||
| Hombre | 7 (58.3) | 9 (90) | 0.16 |
| Mujer | 5 (41.7) | 1 (10) | (0.01-1.56) |
| Comorbilidades, no (%) | |||
| Sin comórbidos | 5 (41.7) | 7 (70) | |
| DM | 4 (33.3) | 0 (0) | |
| HAS | 1 (8.3) | 1 (10) | 0.36(0.04-1.91) |
| DM/HAS | 1 (8.3) | 1 (10) | |
| Otros | 1 (8.3) | 1 (10) | |
| Etiología, no (%) | |||
| PAR | 7 (58.3) | 0 (0) | |
| Autoinmune | 1 (8.3) | 0 (0) | |
| Alcohol | 2 (16.7) | 2 (20) | |
| Idiopática | 0 (0) | 4 (40) | |
| Obstructiva | 2 (16.7) | 4 (40) | |
| Uso de opioide previo, no (%) | 2 (16.7) | 3 (30) | 0.624(0.06-3.5) |
| Uso de pancreatina previo, no (%) | 7 (58.3) | 2 (20) | 0.09(0.78-48.9) |
| Esteatorrea previa, no (%) | 5 (41.7) | 0 (0) | 0.04(0.23-0.72) |
| Meses de seguimiento, media (rango) | 33.5 (9-84) | 39(1-89) | 0.569 |
DM: diabetes mellitus; HAS: hipertensión arterial sistémica; PAR: pancreatitis aguda recurrente.
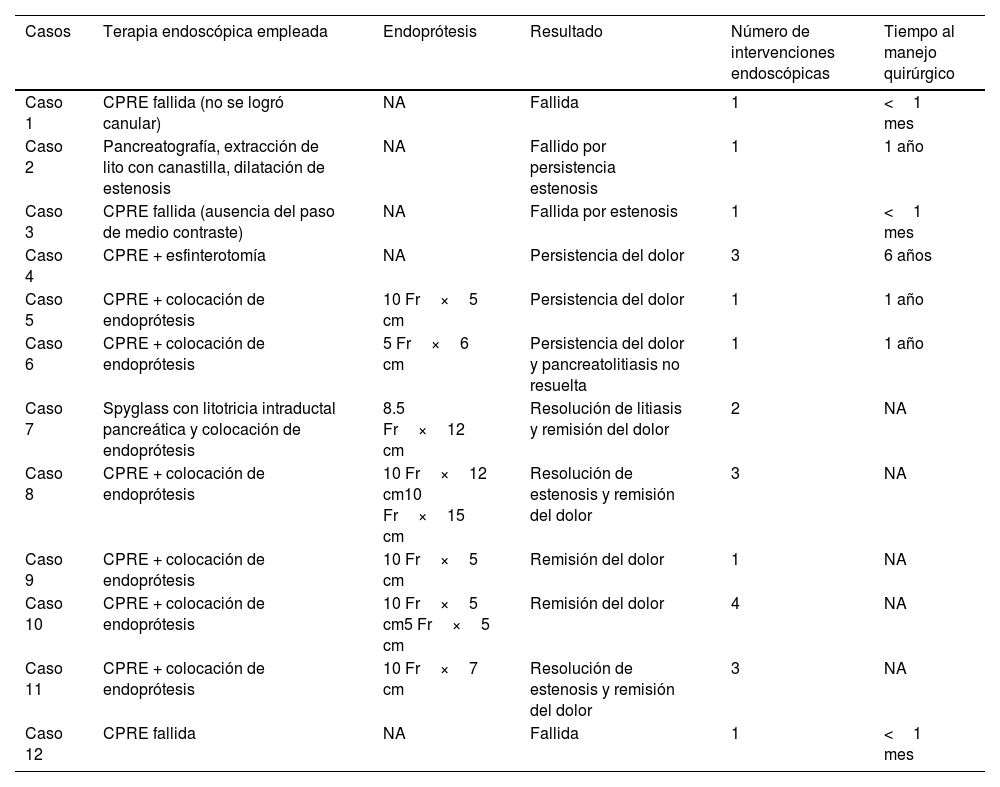
El procedimiento realizado para el manejo endoscópico fue en 7 (59%) pacientes CPRE con colocación de endoprótesis, en 3 (25%) pacientes se realizó CPRE reportada como fallida, en un paciente CPRE con esfinterotomía (8%) y en el último Spyglass® (Boston Scientific, EE. UU.) con litotricia intraductal (8%) (tabla 2).
Características del manejo endoscópico
| Casos | Terapia endoscópica empleada | Endoprótesis | Resultado | Número de intervenciones endoscópicas | Tiempo al manejo quirúrgico |
|---|---|---|---|---|---|
| Caso 1 | CPRE fallida (no se logró canular) | NA | Fallida | 1 | <1 mes |
| Caso 2 | Pancreatografía, extracción de lito con canastilla, dilatación de estenosis | NA | Fallido por persistencia estenosis | 1 | 1 año |
| Caso 3 | CPRE fallida (ausencia del paso de medio contraste) | NA | Fallida por estenosis | 1 | <1 mes |
| Caso 4 | CPRE + esfinterotomía | NA | Persistencia del dolor | 3 | 6 años |
| Caso 5 | CPRE + colocación de endoprótesis | 10 Fr×5 cm | Persistencia del dolor | 1 | 1 año |
| Caso 6 | CPRE + colocación de endoprótesis | 5 Fr×6 cm | Persistencia del dolor y pancreatolitiasis no resuelta | 1 | 1 año |
| Caso 7 | Spyglass con litotricia intraductal pancreática y colocación de endoprótesis | 8.5 Fr×12 cm | Resolución de litiasis y remisión del dolor | 2 | NA |
| Caso 8 | CPRE + colocación de endoprótesis | 10 Fr×12 cm10 Fr×15 cm | Resolución de estenosis y remisión del dolor | 3 | NA |
| Caso 9 | CPRE + colocación de endoprótesis | 10 Fr×5 cm | Remisión del dolor | 1 | NA |
| Caso 10 | CPRE + colocación de endoprótesis | 10 Fr×5 cm5 Fr×5 cm | Remisión del dolor | 4 | NA |
| Caso 11 | CPRE + colocación de endoprótesis | 10 Fr×7 cm | Resolución de estenosis y remisión del dolor | 3 | NA |
| Caso 12 | CPRE fallida | NA | Fallida | 1 | <1 mes |
CPRE: colangiopancreatografía retrógrada endoscópica; NA: no aplica.
El tipo de procedimiento realizado en el manejo quirúrgico fue en 5 (50%) pacientes procedimiento de Puestow modificado, en 2 (20%) pacientes pancreatectomía distal con esplenectomía, en 2pacientes procedimiento de Whipple (20%) y en un (10%) paciente procedimiento de Frey.
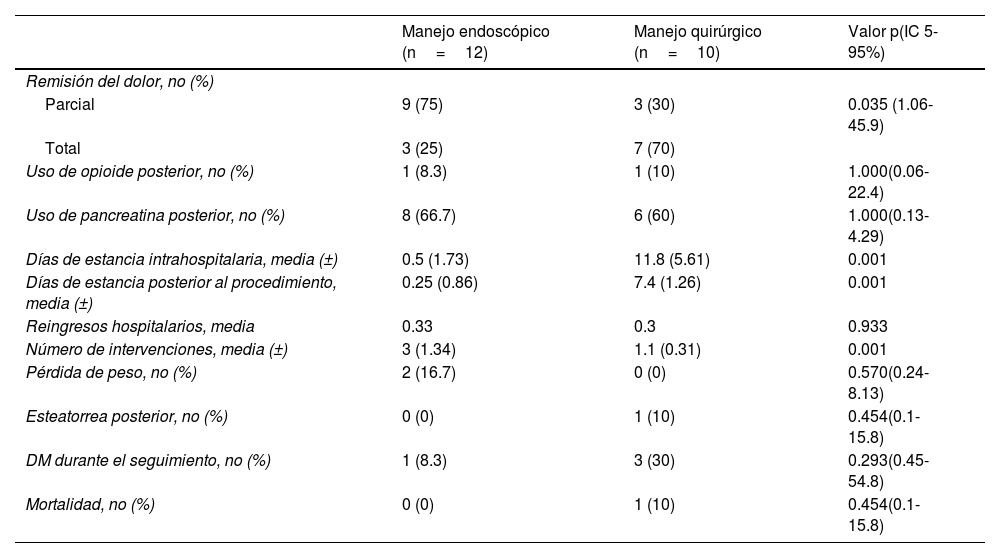
Posterior a la intervención, en el 100% de los pacientes hubo mejoría del dolor. Se consideró como respuesta parcial a aquellos pacientes en quienes disminuyó la ingesta de analgésicos, incluyendo el retiro de opioides; respuesta total, cuando se suspendió por completo el manejo analgésico posterior al procedimiento, y sin respuesta, en caso de referirse así por el paciente o de continuar con el mismo requerimiento de fármacos analgésicos posterior al procedimiento.
Del grupo endoscópico 9 pacientes (75%) se consideraron como mejoría parcial y en 3 casos (25%) como respuesta total. En el grupo de manejo quirúrgico 3 pacientes (30%) mejoraron de manera parcial y 7 (70%) con respuesta total. De acuerdo con esta respuesta, el requerimiento de medicamentos opioides disminuyó en los pacientes. Los 2pacientes del grupo endoscópico y 2 de los 3del grupo quirúrgico suspendieron su uso. Esta respuesta no fue encontrada con respecto al uso de pancreatina (enzimas pancreáticas), que se continuó utilizando durante el seguimiento por 8 pacientes (67%) del grupo endoscópico y 7 (70%) del grupo quirúrgico.
La estancia hospitalaria fue notoriamente menor en el grupo endoscópico ya que este procedimiento es realizado de manera ambulatoria en prácticamente todos los casos, con un promedio de estancia intrahospitalaria total para el grupo endoscópico de 0.5 días (DE ± 1.73). La estancia del grupo quirúrgico fue de 11.8 días (DE ± 5.61). El promedio de estancia posterior al procedimiento fue de 0.25 (DE ± 0.86) y 7.4 (DE ± 1.26) para el manejo endoscópico y quirúrgico, respectivamente. La media de reingresos hospitalarios relacionados con el padecimiento fue de 0.33 para el grupo endoscópico y 0.3 para el quirúrgico. El número de intervenciones realizadas fue de 3 (DE ± 1.34) en promedio para el manejo endoscópico y de 1.1 (DE ± 0.31) para el manejo quirúrgico.
Hubo un seguimiento promedio de 36 meses, siendo de 33.5 para el grupo de manejo endoscópico y 39 para el grupo de manejo quirúrgico. Durante este, 7 (58.3%) pacientes que de manera inicial fueron tratados con manejo endoscópico requirieron cirugía. La indicación fue en 2 pacientes la presencia de zonas de estenosis del conducto pancreático principal con persistencia del dolor, en 2 persistencia de dolor, un paciente con pancreatolitiasis que no se pudo resolver de manera endoscópica, uno con persistencia del dolor y pancreatolitiasis, y uno secundario a CPRE fallida.
Durante la evolución hubo pérdida de peso en 2 pacientes del grupo de manejo endoscópico y un paciente desarrolló esteatorrea en el grupo de manejo quirúrgico (sometido a pancreatectomía distal). Cuatro pacientes (uno endoscópico y 3quirúrgicos) fueron diagnosticados de diabetes mellitus durante el seguimiento. No se presentó mortalidad hospitalaria, sin embargo, un paciente del grupo quirúrgico reingresó al día 17 posoperatorio, y falleció súbitamente (tabla 3).
Resultados posteriores a procedimiento
| Manejo endoscópico (n=12) | Manejo quirúrgico (n=10) | Valor p(IC 5-95%) | |
|---|---|---|---|
| Remisión del dolor, no (%) | |||
| Parcial | 9 (75) | 3 (30) | 0.035 (1.06-45.9) |
| Total | 3 (25) | 7 (70) | |
| Uso de opioide posterior, no (%) | 1 (8.3) | 1 (10) | 1.000(0.06-22.4) |
| Uso de pancreatina posterior, no (%) | 8 (66.7) | 6 (60) | 1.000(0.13-4.29) |
| Días de estancia intrahospitalaria, media (±) | 0.5 (1.73) | 11.8 (5.61) | 0.001 |
| Días de estancia posterior al procedimiento, media (±) | 0.25 (0.86) | 7.4 (1.26) | 0.001 |
| Reingresos hospitalarios, media | 0.33 | 0.3 | 0.933 |
| Número de intervenciones, media (±) | 3 (1.34) | 1.1 (0.31) | 0.001 |
| Pérdida de peso, no (%) | 2 (16.7) | 0 (0) | 0.570(0.24-8.13) |
| Esteatorrea posterior, no (%) | 0 (0) | 1 (10) | 0.454(0.1-15.8) |
| DM durante el seguimiento, no (%) | 1 (8.3) | 3 (30) | 0.293(0.45-54.8) |
| Mortalidad, no (%) | 0 (0) | 1 (10) | 0.454(0.1-15.8) |
La principal indicación para realizar un procedimiento endoscópico o quirúrgico en pacientes con pancreatitis crónica es la presencia de dolor, asociada a estenosis u obstrucción por cálculos en el conducto pancreático principal. El abordaje inicial de cualquiera de estas opciones está asociado a diferentes factores. Nuestro propósito fue reportar cual es la evolución de los pacientes de acuerdo con el manejo inicial.
Las ventajas del manejo endoscópico son una menor estancia hospitalaria, como la que encontramos en nuestros pacientes, dado que la mayoría de los procedimientos endoscópicos se realizan de manera ambulatoria; sin embargo, en este grupo, de manera similar a lo previamente reportado en la literatura, se requirieron más intervenciones (procedimientos endoscópicos y en algunos casos manejo quirúrgico)9,10.
El control del dolor abdominal es el principal indicador de que el tratamiento fue satisfactorio. Nuestros resultados concuerdan con la mayoría de los estudios reportados en la literatura, en los que se ha observado que durante el seguimiento a corto plazo (primeros 2años posterior a los procedimientos), ambas técnicas tienes resultados similares. Sin embargo, la mayoría de los pacientes con manejo endoscópico requieren múltiples intervenciones para poder mantener este control. El grupo endoscópico de este reporte requirió 3procedimientos en promedio para el control el mismo, que concuerda con reportes anteriores9,11.
En cuanto a la remisión del dolor, ya sea parcial o total, en nuestro análisis se encontró significación estadística en favor del manejo quirúrgico. Díte et al. no encontraron diferencia a corto plazo; sin embargo, en un seguimiento a 5 años sí lo reportaron a favor de la cirugía, de igual manera Mendieta et al., en una revisión sistemática, encontraron diferencia significativa a largo plazo (más de 2 años), sin diferencia a corto plazo12,13. Tampoco encontramos una disminución de la ingesta de opioides en nuestros pacientes posterior a los procedimientos9. El desarrollo de insuficiencia pancreática exocrina o endocrina en los pacientes de este estudio no presentó diferencia estadísticamente significativa y fue similar a lo reportado en la literatura; en un metaanálisis con un total de 570 pacientes sí se encontró una menor incidencia de insuficiencia endocrina en el grupo de manejo quirúrgico, así como una revisión Cochrane quienes reportan una asociación entre el manejo quirúrgico con una conservación de la función pancreática exocrina; sin embargo, sin un beneficio significativo a un seguimiento mayor a 5 años9-12,14,15. En nuestra población es difícil determinar el grado de insuficiencia pancreática exocrina debido a que no contamos con elastasa fecal, por lo que el seguimiento y la decisión de tratamiento son clínicos, dependiendo de la presencia de esteatorrea. A pesar de que la respuesta en términos de remisión del dolor puede considerarse satisfactoria, la necesidad de manejo médico con enzimas pancreáticas aumentó durante el seguimiento en ambos grupos. Esto puede atribuirse a la progresión de la enfermedad independientemente del tratamiento.
Cabe resaltar que más de la mitad de los pacientes del grupo endoscópico fueron intervenidos quirúrgicamente durante el seguimiento, algo que ya se había reportado anteriormente en la literatura. Es importante tratar de identificar quienes eventualmente requerirán cirugía para poder realizarla lo más pronto posible, ya que es una enfermedad que se caracteriza por un proceso inflamatorio continuo que lleva a daño irreversible del páncreas, por lo que una cirugía temprana, podría ayudar a disminuir o ralentizar la progresión de la enfermedad10. En nuestro estudio 4pacientes fueron diagnosticados de diabetes mellitus durante el seguimiento; uno fue tratado endoscópicamente y el resto recibió tratamiento resectivo (uno pancreatectomía distal, otro pancreatectomía subtotal y otro pancreatoduodenectomía). Los resultados muestran que más de la mitad de los pacientes manejados con endoscopia requerirán cirugía y que los pacientes intervenidos quirúrgicamente de inicio requieren menos reintervenciones y tienen mejor control del dolor10,16.
ConclusionesEl dolor es la principal complicación e indicación en pancreatitis crónica para realizar tratamiento invasivo, ya sea endoscópico o quirúrgico. Poco más de la mitad de los pacientes que fueron manejados endoscópicamente de manera inicial requirieron cirugía durante el seguimiento; en el grupo quirúrgico el 70% de los pacientes presentó remisión total del dolor. La decisión de qué manejo ofrecer debe de tomarse de manera multidisciplinaria y debe individualizarse para cada paciente.
FinanciaciónLa presente investigación no ha recibido ningún tipo de financiamiento o ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses para la realización del presente trabajo.