La acalasia cricofaríngea (AC) es un trastorno motor causado por la falta de relajación del músculo cricofaríngeo durante la deglución1. Es poco frecuente en pediatría y de etiología multifactorial, relacionado con alteración de los plexos nerviosos intramurales, trastornos del sistema nervioso central e infecciones2. Puede presentarse desde los primeros meses de vida, aunque el diagnóstico suele retrasarse debido a su inespecificidad sintomática y el bajo índice de sospecha. Se manifiesta con disfagia, regurgitación, reflujo nasofaríngeo, tos, sialorrea, neumonías recurrentes, broncoaspiración y falla de medro3,4.
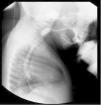
Presentamos un paciente masculino conocido por gastropediatría desde los 7meses de vida, con historia desde el primer día de síntomas respiratorios altos, reflujo nasofaríngeo predominantemente nocturno, adicionalmente con episodios broncoobstructivos recurrentes y episodios de apnea, tos durante la lactancia, sialorrea y mal manejo de secreciones. Con la alimentación complementaria presentó atragantamiento, salida de contenido alimentario por nariz, vómito y regurgitación ocasional. En la primera consulta las medidas antropométricas eran: peso: 7.65kg (–0.87DE); talla: 70cm (0.08DE); P/T (–1.18DE). Examen físico sin alteraciones. Por clínica de disfagia orofaríngea se realizó serie esofagogastroduodenal (SEGD), en la cual se documentó disminución del 60% de la luz esofágica cervical entre C3 y C4 (fig. 1), sugiriendo un espasmo del cricofaríngeo vs anillo vascular. En la esofagogastroduodenoscopia (EGD) se observó disminución del 60% de la luz del cricofaríngeo, que impedía franquearlo. Se realizó a los 8meses de vida la primera sesión de dilatación endoscópica, con mejoría de la disfagia y de los síntomas respiratorios. Se sospechó acalasia cricofaríngea. La manometría esofágica de alta resolución con sonda en estado sólido de 4.2mm de diámetro externo y 36 sensores mostró un patrón de presurización anormal en el cricofaríngeo compatible con AC (fig. 2). El paciente estuvo libre de síntomas hasta los 28 meses de vida. Posteriormente presentó recurrencia de la disfagia. Hasta el momento el paciente ha requerido dos dilataciones endoscópicas, a los 30 y a los 46meses, respectivamente, utilizando en la primera dilatación un balón de 8mm avanzando progresivamente con 10mm, 12mm, hasta 15mm. Actualmente tiene 56 meses de vida, sin disfagia, ni nuevos eventos broncoobstructivos, con adecuada ganancia ponderal.
La disfagia en lactantes obliga a descartar patologías orgánicas como estenosis esofágica, fístula traqueoesofágica o hendidura traqueoesofágica5. La AC se menciona dentro del diagnóstico diferencial. Requiere un alto índice de sospecha, y su retraso diagnóstico puede conducir a complicaciones graves, como broncoaspiración, neumonías recurrentes, deshidratación, desnutrición e incluso la muerte4,6.
El estudio de abordaje inicial es la SEGD o la cinevideodeglución, que evalúan el paso de contraste o de alimentos a través de la faringe, y signos de penetración y/o aspiración a la vía aérea5. Se mencionan hallazgos típicos, como el paso filiforme por el esófago cervical, la acumulación en la faringe, la regurgitación nasal o la aspiración del contraste, y la protrusión posterior en la unión faringoesofágica a nivel de C5-C66. La manometría esofágica es el método diagnóstico confirmatorio, ya que evalúa las presiones de apertura del esfínter esofágico superior (EES)4,6. En la AC se ha descrito elevación de las presiones en reposo del EES y ausencia de la relajación de este durante la deglución, con panpresurización, hallazgos encontrados en nuestro paciente (fig. 2). Algunos autores sugieren la EGD como parte del estudio de rutina para la AC, siendo característico el espasmo en el introito esofágico6. Nuestro paciente presentó todas las alteraciones que se refieren en la literatura en todos los estudios mencionados anteriormente.
Los trabajos publicados sobre el tratamiento son escasos7,8. Los fármacos anticolinérgicos tienen poca efectividad y actualmente no se recomiendan1. El tratamiento de la AC es una tarea desafiante debido a los riesgos inherentes al procedimiento, como la perforación esofágica, la mediastinitis e incluso la muerte8. Las dilataciones endoscópicas con balón neumático o con bujías Savary se consideran la primera opción terapéutica8. Un metaanálisis mostró tasas de éxito que oscilaban entre el 65 y el 100%, con tasas de recurrencia entre el 0 y el 50% de los casos7. La recurrencia de síntomas en nuestro paciente se ha presentado después del año de cada dilatación endoscópica, logrando remisión completa de la disfagia y los síntomas respiratorios entre cada una de ellas.
La toxina botulínica a dosis entre 25-100 unidades inyectada en el cricofaríngeo inhibe la liberación de acetilcolina produciendo relajación temporal del músculo y facilitando el tránsito de alimentos8. Las tasas de respuesta oscilan entre el 43 y el 100%, aunque una revisión de Cochrane mostró que hay evidencia insuficiente para su uso generalizado9.
La miotomía del cricofaríngeo es la terapia de elección y definitiva cuando no se ha obtenido buena respuesta con las dilataciones8. Estudios exclusivamente retrospectivos comparan la técnica abierta con la endoscópica, mostrando que esta última tiene menores tiempos operatorios, menores estancias hospitalarias y menos complicaciones. No obstante, ambos grupos demostraron mejoría funcional10. Estos tratamientos no se han planteado en nuestro paciente debido a la buena respuesta que presentó con las dilataciones esofágicas.
En conclusión, el diagnóstico precoz de AC precisa un alto índice de sospecha clínica, y debe incluirse en el diagnóstico diferencial de lactantes con disfagia. La manometría esofágica es el estudio de elección; sin embargo, tiene dificultades técnicas para su realización en lactantes. Hasta la fecha, no se han realizado estudios para discernir cuál de los tratamientos es más exitoso, y recomendamos las dilataciones esofágicas como tratamiento de primera línea, teniendo en cuenta su perfil de riesgos-beneficios.
Consideraciones éticasLos autores declaran que para la realización de este artículo se cumplió el derecho a la privacidad y que no aparecen datos de pacientes y consentimiento informado.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Los autores declaran que en el presente trabajo no fue necesario autorización del comité de ética por tratarse de una descripción en retrospectivo de la evolución de un caso clínico, el cual cuenta para la publicación con el consentimiento informado y autorización de los padres del paciente para su publicación.
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
FinanciaciónNo se recibió patrocinio de ningún tipo para llevar a cabo este artículo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.