Un varón de 59 años con historia laboral de bombero tenía una historia médica de síndrome prostático y reflujo gastroesofágico, sin antecedentes de trombosis venosa (TV). El paciente había dejado de fumar un año antes, con un índice de 10 paquetes/año. Llevaba una vida activa, sin otros factores de riesgo cardiovasculares. El paciente no tenía historia reciente de inmovilización o viaje prolongado. No tenía venas varicosas en extremidades inferiores y su IMC era de 24.8kg/m2.
Seis meses antes del presente episodio, el paciente fue evaluado en los servicios ambulatorios de gastroenterología, en otro centro de salud, debido al empeoramiento de síntomas de reflujo gastroesofágico. Se le realizó una endoscopía superior que mostró una lesión submucosa en el fondo gástrico. El ultrasonido endoscópico reveló un tumor hipoecogénico de 18×12mm con bordes regulares. Se realizó biopsia de la lesión y el estudio anatomopatológico reveló células fusiformes organizadas en fascículos entrelazados. El tumor dio positivo para c-kit (CD117) y CD34, y negativo para alfa actina de músculo liso, desmina y S100, confirmando el diagnóstico de tumor de estroma gastrointestinal (TEGI). El índice de proliferación Ki-67 fue menos del 1%. Los gastroenterólogos a cargo decidieron llevar un tratamiento conservador del tumor con seguimiento endoscópico anual.
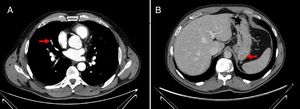
El paciente llegó a la sala de emergencias de nuestro hospital debido a la repentina aparición de dolor torácico y disnea. Por medio del examen físico se determinó que su presión arterial era de 144/76, el ritmo cardiaco de 78ppm, la saturación de oxígeno respirando aire ambiental del 97% y la frecuencia respiratoria de 15rpm. Sus extremidades inferiores estaban normales, sin signos de trombosis venosa profunda (TVP) ni venas varicosas. El resto del examen fue normal. Los resultados del examen de sangre fueron: hemoglobina 15.9mg/dl, 304,000 plaquetas/mm3, creatinina 0.78mg/dl y dímero-D 1344ng/ml. Los gases en sangre arterial fueron: PaO2 74mmHg, PaCO2 35mmHg y saturación de oxígeno del 95%. Una tomografía computarizada (TC) de tórax reveló defectos de repleción bilaterales en múltiples arterias subsegmentarias (fig. 1). Se inició tratamiento con enoxaparina ajustada al peso y el paciente fue admitido en la unidad de enfermedad tromboembólica venosa.
Se observó el ventrículo derecho ligeramente dilatado con función normal en el ecocardiograma. La presión sistólica de la arteria pulmonar (PSAP) fue de 43mmHg. También se realizó una TC abdominal para determinar la extensión del tumor gástrico, mostrando una lesión sólida de 18mm en el fundus gástrico, sin adenopatía ni metástasis. No se realizaron hallazgos de TVP en las extremidades inferiores con la ecografía Doppler.
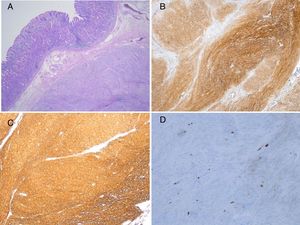
La situación clínica del paciente mejoró y fue dado de alta 5 días después. Dado que el tumor estaba posiblemente relacionado con el desarrollo de la TV, el caso fue re-evaluado en conjunción con el servicio de cirugía general y oncología, y se decidió postergar la cirugía hasta completar 3 meses de tratamiento anticoagulante. El paciente recibió tratamiento con enoxaparina durante 3 meses y a continuación fue programado para gastrectomía parcial. Las pruebas para trombofilia resultaron negativas; las cuales incluyeron antitrombina, homocisteína, proteína C, proteína S, anticuerpos antifosfolípidos, factor V de Leiden y mutación de la protrombina. El procedimiento se realizó con buenos resultados y la biopsia fue enviada a nuestro departamento de patología (fig. 2). El tratamiento con enoxaparina se interrumpió después de 7 días y se comenzó con 20mg/día de rivaroxaban.
A) TEGI de células fusiformes compuesto por fascículos de células uniformes con citoplasma de eosinófilo pálido (hematoxilina-eosina, magnificación original ×200). B) C-kit: expresión citoplásmica fuerte y difusa en TEGI (magnificación original ×200). C) CD34: expresión citoplásmica fuerte y difusa en TEGI (magnificación original ×200). D) Ki-67: células aisladas con expresión nuclear en TEGI (magnificación original ×400).
El paciente progresó favorablemente, con gradual desaparición de la disnea de esfuerzo. Un ecocardiograma de control reveló el ventrículo derecho no dilatado con PSAP normal. El tratamiento anticoagulante se interrumpió 3 meses después de la cirugía. Actualmente, tras 2 años de seguimiento, el paciente permanece asintomático sin nuevos episodios de TV después de completar anticoagulación.
Los TEGI son los tumores mesenquimales del tracto gastrointestinal más comunes. Inicialmente fueron etiquetados histológicamente como leiomiosarcomas, pero después de la identificación de mutaciones activadoras particulares en el gen KIT, fueron clasificados como una entidad distinta1. El tratamiento de TEGI puede involucrar cirugía y/o la utilización de inhibidores de la tirosina quinasa. Existe controversia respecto a la indicación de cirugía para tumores de 2cm o menores, con un índice mitótico de 5 o menos, dado que parecen tener una tasa de progresión y metástasis baja. Una opción para estos pacientes es la vigilancia endoscópica2.
Es conocido que el cáncer es un factor de riesgo de primer orden para el desarrollo de TV. Aproximadamente el 20% de los nuevos casos de TV están relacionados con el cáncer. Sin embargo, la asociación directa entre el TEGI y la TV no es clara. Los tumores contribuyen a la TV a través de mecanismos múltiples. Los adenocarcinomas mucinosos secretan mucinas glicosiladas anormales que reaccionan con los leucocitos y promueven la formación de microtrombosis, creando un estado protrombótico. Los tumores pancreáticos, colorrectales o hepatocelulares expresan factor tisular3.
En el presente caso, la evaluación completa del paciente no reveló ningún factor de riesgo asociado a trombosis, a excepción del TEGI, lo que sugiere que esta fue la causa primaria.Tras revisar la literatura, solo existe un caso reportado en la literatura que destaque la asociación entre esos raros tumores y la TV3. Melichar et al. reportaron un caso de TV letal en un paciente con TEGI, pero esta fue a causa de la compresión mecánica del tumor sobre la vena ilíaca común4.
Las recomendaciones actuales para trombosis asociadas a cáncer (TAC) recomiendan anticoagulación con heparinas de bajo peso molecular como primera opción frente a los anticoagulantes orales.
Respecto a la duración del tratamiento de la TAC se recomienda que la terapia anticoagulante se mantenga tanto como la enfermedad se considere activa5–7. Por consiguiente, en nuestro paciente, el desarrollo de la TV condicionó un cambio en la estrategia quirúrgica para el TEGI. Siguiendo nuestros criterios, la terapia anticoagulante debería ser extendida ante la presencia de cáncer activo. La extirpación del tumor hizo posible la descontinuación de la terapia anticoagulante, reduciendo el riesgo de complicaciones de sangrado a largo plazo.
En conclusión, presentamos aquí un caso de asociación entre el TEGI y la TV, donde el diagnóstico de TV llevó a cambiar de estrategia en el manejo del tumor, lo cual redujo la duración de la terapia anticoagulante. Debido a que la asociación entre el TEGI y la TV no está claramente establecida se requiere de más estudios que evalúen la frecuencia de la TV en pacientes con TEGI.
Responsabilidades éticasProtección de personas y animales.Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos.Los autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informado.Los autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónNo se recibió patrocinio de ningún tipo para llevar a cabo este artículo/estudio.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.